Atjaunināts: 26.03.2026.
Kas ir adenovīruss?
Adenovīrusi ir DNS saturoši vīrusi, ir zināmi apmēram 50 serotipi, kas ir izturīgi apkārtējā vidē, var inficēt visu vecumu cilvēkus, biežāk šī slimība skar bērnus.
Kādi ir simptomi?
Inkubācijas periods ilgst 4-12, biežāk 5-7 dienas. Slimība sākas pakāpeniski vai strauji, biežākie simptomi:
- Paaugstināta ķermeņa temperatūra
- Iesnas
- Faringīts
- Nespēks
- Sāpes vēderā
- Caureja
Visraksturīgākā adenovīrusu infekcijas izpausme ir konjuktivīts, kam raksturīgas sāpes un dedzinoša sajūta acīs. Konjuktivīti var būt serozi, folikulāri un plēvaini. Infekcijas forma un smagums var variēt plašās robežās - no viegliem katarāliem simptomiem līdz pneimonijai ar letālu iznākumu.
Kā izplatās?
Infekcijas avots ir slims cilvēks. Vīruss izdalās no organisma ar deguna izdalījumiem, krēpām, acu izdalījumiem un fekālijām. Adenovīrusu infekcijas izplatīšanās iespējama ar inficētiem priekšmetiem, kā, piemēram, kabatlakatiem, traukiem, rotaļlietām, dvieļiem un citām lietām, kuras izmantojam ikdienā. Tāpat pastāv iespēja inficēties publiskās vietās, piemēram, peldbaseinā
Kāda ir profilakse?
Personīgās higiēnas prasību ievērošana, t.sk. - izvairīties no cieša kontakta ar personām, kurām ir slimības pazīmes, arī imunitātes stiprināšana.
Anoģenitālās herpes ir ģenitāliju ādas un gļotādas infekcijas slimība, ko izraisa vīruss.
Slimības izpausme ir sāpīgi pūslīši uz ādas ap dzimumorgāniem un gļotādas uz apsārtušas ādas fona. Tie pēc dažām dienām pārplīst, bet 1-3 nedēļas vēlāk tajās pašās vietās atkārtojas. Simptomi parādās 2–30 dienu laikā pēc kontakta ar inficētu dzimumpartneri. Gan sievietēm, gan vīriešiem slimība var noritēt arī bez sūdzībām.
Slimība ir grūti izārstējama. Vēlama dzimumpartneru medicīniskā izmeklēšana un, nepieciešamības gadījumā, arī ārstēšana.
Sieviete ar neizārstētām anoģenitālajām herpēm var dzemdēt inficētu bērnu.
Invazīvais b tipa Haemophilus influenzae (Hib)
Haemophilus influenzae ir gramnegatīva koku baktērija, kurai izšķir nekapsulēto (atipisko) un kapsulēto formu. Pēdējā forma sīkāk tiek klasificēta pēc serotipa, kur Haemophilus influenzae b serotips ir cilvēkam vispatogēnākais, izraisot elpceļu un acu infekcijas, kā arī sepsi un meningītu. Tajās valstīs, kur nav pieejamas atbilstošas vakcinācijas programmas, Haemophilus influenzae b serotips (Hib) ir visizplatītākais bakteriālā meningīta izraisītājs bērniem vecumā no diviem mēnešiem līdz pieciem gadiem. Pēc aptuveni 2˗4 dienu gara inkubācijas perioda bērniem parādās meningīta simptomi un vērojami ātri progresējoši klīniskie simptomi. Letalitāte var sasniegt pat 10%, neraugoties uz atbilstošu un laikus uzsāktu antibakteriālo terapiju. Tāpēc profilaktiskā vakcinācija ir ārkārtīgi svarīga bērnu pasargāšanai.
Šis apraksts sniedz informāciju tikai par invazīvām infekcijām, kad baktērijas, iekļūstot asinsritē un iekšējos orgānos, izraisa meningītu, septicēmiju (asins saindēšanos) vai epiglotītu. Šādas smagas infekcijas sekas ir novērojamas gan pieaugušo, gan bērnu vidū.
Simptomi
Invazīvās Hib infekcijas gadījumā var novērot dažādas slimības izpausmes, taču visbiežāk meningītu, īpaši bērniem vecumā no sešiem mēnešiem līdz divu gadu vecumam. Hib izraisītā meningīta simptomi ir tādi paši kā citas formas meningītam ˗ tie ir: temperatūra, galvassāpes, jutīgums pret spilgtu gaismu, spranda stīvums, vemšana un apmiglota apziņa. Bērniem vecumā līdz vienam gadam var būt tādi simptomi kā temperatūra, vemšana, atteikšanās no ēdiena, uzbudināmība, spalga kliegšana vai raudas ar kunkstēšanu. Septicēmija ir otra izplatītākā Hib izpausme, kas var skart slimniekus visās vecuma grupās. Hib var izraisīt arī epiglotītu, ko parasti novēro bērniem vecumā no pieciem līdz desmit gadiem un kas izpaužas ar drudzi, paātrinātu un skaļu elpošanu, pastiprinātu siekalošanos. Epiglotīts var izraisīt elpceļu obstrukciju.
Komplikācijas
Līdzīgi kā citas bakteriālā meningīta formas, arī Hib meningīts var izraisīt smagas, ilgstošas komplikācijas, tai skaitā cerebrālo paralīzi, hidrocefāliju, epilepsiju, aklumu un kurlumu. Hib infekcija var izpausties arī citās retāk sastopamās formās, piemēram, kā pneimonija, flegmona (ādas un zemādas infekcija), septiskais artrīts (locītavu infekcija), osteomielīts (kaulu smadzeņu iekaisums) un perikardīts (sirds somiņas iekaisums).
Inficēšanās
Inkubācijas periods precīzi nav zināms, tomēr uzņēmīgiem indivīdiem parasti simptomi attīstās septiņu dienu laikā pēc kontakta ar Hib inficēto personu. Hib izplatās gaisa pilienu ceļā vai saskaroties ar inficētiem elpceļu izdalījumiem. Cilvēki ir vienīgais zināmais Hib infekcijas avots.
Profilakse
Vakcinācija ir drošākais un efektīvākais veids, kā novērst Hib infekcijas izraisītās sekas. Hib konjugētā vakcīna iekļauta valsts imunizācijas programmā un ir kombinēto vakcīnu sastāvā. Tiek rekomendēts veikt pamatvakcināciju– 2, 4, 6 mēnešos un balstvakcināciju – 12–15 mēnešos. Cilvēkiem, kuriem bijis ciešs kontakts ar Hib slimniekiem, kā profilaktisku līdzekli saslimšanas novēršanai var ordinēt antibiotikas.
Ārstēšana
Hib infekciju ārstē ar antibiotikām.
Piezīme: Šajā aprakstā esošā informācija ir vispārīga, un tā neaizvieto veselības aprūpes speciālistu ieteikumus.
Papildu informācija:
Kampilobakterioze ir nozīmīgs caurejas cēlonis visā pasaulē un visās vecuma grupās, izraisot 5 - 14% no caurejām visā pasaulē, kā ir arī nozīmīgs caurejas izraisītājs ceļotājiem. Augstāka saslimstība ir reģistrēta bērniem līdz 5 gadu vecumam un gados jauniem pieaugušajiem. Saslimšanas gadījumu skaits mērenā klimata joslās pieaug siltajos gada mēnešos. Latvijā situācija nav pietiekami apzināta sakarā ar grūtībām šīs infekcijas laboratoriskajā diagnostikā. Eiropas Savienības valstīs kampilobakteriozes saslimstība parasti ir līdzīga salmonelozes saslimstībai.
Slimības pazīmes ir dažāda smaguma pakāpju caureja.
Infekcijas avots ir dzīvnieks (mājputni, liellopi, arī cūkas, aitas, kaķēni, kucēni), visbiežāk ar šo izraisītāju inficēta ir jēla mājputnu gaļa.
Infekcijas izplatīšanās veids
Var inficēties, lietojot uzturā inficētus dzīvnieku izcelsmes produktus (nepietiekoši termiski apstrādātu vistas gaļu, nepasterizētu pienu), inficētus augļus, dārzeņus un ūdeni; tiešā kontaktā ar infekcioziem mājdzīvniekiem.
Informācija par cilvēka papilomas vīrusu
Informācija ārstniecības personām:
- Aktualitātes: https://www.spkc.gov.lv/lv/cilveka-papilomas-viruss-cpv
Informācija ārstniecības personām:
Čikunguņjas drudzi izraisošo vīrusu pārnēsā Aedes albopictus un Aedes aegypti sugas odi. Slimībai ir aptuveni 3 - 7 (var būt arī 1 - 12) dienas garš inkubācijas periods, tai raksturīgs drudzis, galvassāpes, muskuļu un locītavu sāpes (tās var būt ilgstošas), izsitumi, retāk konjunktivīts, slikta dūša u.c. simptomi.
Čikunguņjas drudža uzliesmojums pirmo reizi tika novērots Āfrikā 1952. gadā apgabalā uz Mozambikas un Tanzānijas robežas. Drudža nosaukums cēlies no artrītisko simptomu apzīmējuma vietējā valodā. Vīrusa izcelsme saistāma ar Centrālāfrikas mežiem, kur tas cirkulēja primātu vidū, un tika pārnests ar odiem, palaikam izraisot arī sporādiskus saslimšanas gadījumus cilvēku vidū. Pēdējo gadu desmitu laikā reģistrētie uzliesmojumi pilsētu vidē izplatīja šo slimību arī citās pasaules daļās. Čikunguņjas drudža uzliesmojumi reģistrēti Āfrikā, Āzijā, Eiropā, Indijas un Klusā okeāna baseinos (plašāka informācija: http://www.cdc.gov/chikungunya/geo/index.html).
Eiropā vietējās izcelsmes Čikunguņjas gadījumi reģistrēti Itālijā un Francijā.
2013. gada beigās Čikunguņjas vīruss pirmoreiz tika konstatēts Karību jūras baseina salās, šīs slimības uzliesmojumam sākoties Saintmartinas (Saint Martin) salā.
Slimības profilaksei nav radīta vakcīna, tādēļ vienīgais veids, kā ceļotāji skartajās valstīs var sevi pasargāt no saslimšanas, ir izvairīties no odu kodumiem.
Tūristiem, kuri paredzējuši apmeklēt valstis, kurās sastopami gan Čikunguņjas drudža, gan dažādu citu slimību ierosinātājus pārnesošie odi, aizsardzībai pret odu kodumiem iesaka šādus pasākumus:
- uzturoties ārpus telpām, jāvalkā apģērbs ar garām piedurknēm un garās bikses (vēlams, no bieza auduma), kā arī jālieto odu atbaidītāji – repelenti, precīzi ievērojot to lietošanas instrukcijas un nepārsniedzot atļauto daudzumu;
- atbilstoši Pasaules Veselības organizācijas ieteikumiem, vēlams izvēlēties repelentu, kas satur DEET (N, N-dietil-m-toluamīdu) 30% koncentrācijā;
- repelenti ir kairinoši, tādēļ ar tiem nav ieteicams apstrādāt seju, acis vai muti, jutīgu vai bojātu ādu. Jāizvairās no repelentu iekļūšanas acīs un uz mutes gļotādām, šī iemesla pēc nevajadzētu ar tiem apstrādāt rokas bērniem. Pēc repelenta lietošanas vienmēr jānomazgā rokas;
- apstrādi ar repelentu vēlams atkārtot ik pēc 3-4 stundām, īpaši karstā un mitrā klimatā. Repelenta darbības ilgums ir garāks, ja ar to ir apstrādātas arī drēbes;
- grūtniecēm un bērniem līdz 12 gadu vecumam pirms repelenta lietošanas būtu jākonsultējas ar ārstu vai farmaceitu. Jaundzimušajiem repelentus lietot nav ieteicams, to vietā jāizmanto aizsargtīkli pret insektiem un aizsargājošs apģērbs;
- ieteicams izmantot arī citus aizsardzības līdzekļus – moskītu tīklus vai aizsegus logiem un durvīm, pretodu spirāles vai citus aromātiskus odu atbaidīšanas līdzekļus, kas aizkavē to ielidošanu un uzturēšanos telpās (teltīs);
- nepieciešams izvairīties no uzturēšanās ārpus telpām rītausmas un krēslas stundās, kad odu daudzums ir vislielākais;
- grūtniecēm, personām ar imūnsistēmas traucējumiem, un cilvēkiem, kas cieš no smagām, hroniskām kaitēm pirms došanās ceļojumā vajadzētu konsultēties ar ārstu, lai novērtētu ceļojuma risku un saņemtu nepieciešamās rekomendācijas;
- ja 12 dienu laikā pēc atgriešanās no ceļojuma pa valstīm, kur reģistrēta Čikuguņjas vīrusa infekcija, novērojams drudzis un muskuļu sāpes, nepieciešams vērsties pie ārsta un informēt par ceļojumu.
Difterija ir joprojām sastopama ļoti lipīga un dzīvībai bīstama infekcijas slimība, ko ierosina difterijas baktērija (Corynebacterium diptheriae).
Difterijai raksturīga plēvju veidošanās uz gļotādām (tā saucamā „kakla aizaugšana”) un ādas, kā arī toksisks sirds muskuļa, nervu sistēmas, nieru un citu orgānu bojājums un organisma smaga vispārēja saindēšanās.
Ja cilvēks savlaicīgi nevēršas pēc medicīniskās palīdzības vai slimības ārstēšana tiek uzsākta pārāk vēlu, difterija rada nopietnas veselības problēmas, invaliditāti, bet smagākos gadījumos var beigties ar nāvi.
Informācija par Veselības ministrijas un Slimību profilakses un kontroles centra kampaņu "Pasargāts, jo vakcinēts"
Inficēšanās
Difterijas infekcijas avots var būt gan ar difteriju slims cilvēks, gan arī vesels cilvēks, kurš neslimo ar difteriju, bet ir difterijas baktērijas nēsātājs.
Visbiežāk cilvēka organismā difterijas nūjiņas nokļūst caur mandelēm, rīkles un deguna gļotādu. Ar difteriju var inficēties ieelpojot gaisu, kas satur mikroskopiskus pilienus ar baktērijām, kuras runājot, klepojot vai šķaudot izplata difterijas slimnieks vai baktēriju nēsātājs.
Tādā veidā var inficēties darbavietā, veikalā, sabiedriskā transportā, kafejnīcā, klubā, kinoteātrī, u.c. sabiedriskās vietās.
Visbiežāk ar difterijas nūjiņu tiek inficēti elpceļi, retāk – dzimumorgānu gļotāda, acu gļotāda un āda. Nonākot uz vienas no augstāk minētājām vietām, mikroorganisms tur sāk vairoties un izdalīt toksīnus.
Ar difteriju var saslimt:
- pret difteriju vispār nevakcinēti cilvēki, no tiem visuzņēmīgākie ir nevakcinēti;
- bērni līdz 10 gadu vecumam;
- cilvēki, kuriem kopš pēdējās potēšanās pagājuši vairāk nekā 10 gadi;
- cilvēki, kas sadzīvē neievēro personisko higiēnu.
Ar difteriju var saslimt jebkurā gadalaikā, cilvēki slimo pat gada siltajos mēnešos. Tas izskaidrojams ar to, ka vasarā cilvēki biežāk dodas atvaļinājumā, satiekas cits ar citu.
Atcerieties, ka ar difteriju inficēties var vienā acumirklī. Tomēr visbiežāk ar difteriju slimo aukstajos gada mēnešos – ziemā, rudenī, pavasarī.
Difterijas pazīmes
Slimības inkubācijas periods ir no 2 līdz 5 dienām, bet dažos gadījumos tas var būt pat līdz 10 dienām.
Dažkārt slimības sākumā var novērot nedaudz paaugstinātu ķermeņa temperatūru, nespēku, svīšanu. Šie simptomi pakāpeniski progresē, un attīstās difterijai raksturīgās pazīmes:
- vispārējs savārgums;
- temperatūras paaugstināšanās;
- kakla sāpes, apsārtums, tūska, rīšanas grūtības;
- uz mandelēm parādās netīri pelēks aplikums, kas var izplatīties pa visu rīkli. Aplikums ir biezs, ādai līdzīgs, bāli pelēcīgā krāsā;
- maziem bērniem aplikums var sākties no balsenes, šādā gadījumā rodas klepus, balss aizsmakums un apgrūtināta elpošana;
- iespējamas arī galvassāpes un apetītes zudums.
Vienlaicīgi ar citām pazīmēm difterijas toksīni uzsūcas asinīs un ar asins plūsmu izplatās pa visu organismu. Tie iedarbojas toksiski uz sirds muskuli, radot muskuļu iekaisumu jeb miokardītu; skar nervu sistēmu, bojājot nervu šķiedras, kā arī rada nieru, aknu un virsnieru audu bojāeju jeb nekrozi.
Ja cilvēkam tiek konstatētas jebkuras difterijai raksturīgās pazīmes, viņš nekavējoties ir jāievieto slimnīcā, jāizolē un jāuzsāk specifiskā ārstēšana, t.sk. ar pretdifterijas antitoksisko serumu!
Ja novērojat difterijas simptomus, nekavējoties sazinaties ar savu ģimenes ārstu. Informācija par ģimenes ārstiem, kuri strādā primārajā veselības aprūpē, valsts sistēmā, un reģistrē pacientus pieejama Nacionālā veselības dienesta mājaslapā.
Ārstēšana
Pats svarīgākais ir savlaicīgi ievadīt pretdifterijas antitoksisko serumu. Tas mazina bīstamas komplikācijas vai pasargā no tām, kā arī nereti glābj dzīvību.
Difterijas ārstēšanā izmanto antibakteriālos līdzekļus. Jāārstē arī visi difterijas baciļu nēsātāji. Ārstēšanās var ilgt no nedēļas līdz pāris mēnešiem, tas atkarīgs no slimības formas un organisma aizsargspējām.
Diemžēl ir sastopami gadījumi, kad cilvēks izveseļojas, bet kļūst par invalīdu.
Iespējams, ka ārstēšanas laikā ir nepieciešamas kardiologa, neirologa un citu speciālistu konsultācijas, bet turpmāk – novērošanās pie minētajiem speciālistiem.
Neviens nevar paredzēt, kā slimnieka organisms reaģēs uz ārstēšanas gaitu. Jebkurā brīdī stāvoklis var pasliktināties, tādēļ difterijas slimnieka pilnvērtīga ārstēšana iespējama tikai slimnīcā. Komplikāciju gadījumā var būt vajadzīga neatliekama medicīniskā palīdzība, piemēram, plaušu mākslīgā ventilācija u.c.
Vai nav vienkāršāk būt disciplinētiem un pret difteriju potēties laikus?
Komplikācijas un sekas
- Jo ātrāk uzsākta difterijas ārstēšana, jo labākas ir prognozes. Diemžēl ir arī nāves gadījumi;
- Elpceļu nosprostojums, kas noris ar smagu elpas trūkumu un pat nosmakšanu, kas mūsdienās ir reti sastopams, bet nav neiespējama;
- Sirds bojājums jeb miokardīts, kura gadījumā var rasties dzīvībai bīstami sirds ritma traucējumi;
- Toksisks nervu sistēmas bojājums - auksleju un rīkles muskuļu daļēja paralīze, orgāna funkcijas pavājināšanās, kas izpaužas kā rīšanas traucējumi;
- Roku un kāju jušanas traucējumi, nepilna paralīze;
- Nieru bojājums, kas var radīt nieru funkcionālus traucējumus;
- Acu darbības traucējumi;
- Difteriju izraisošie toksīni bojā šūnas un uzsūcas asinīs, tādējādi izplatoties pa visu organismu un bojājot daudzas orgānu sistēmas.
Svarīgi atcerēties
- Apskatiet savu, savu bērnu un citu ģimenes locekļu potēšanas pases. Kalendārā atzīmējiet, kad katram no jums ir jāsaņem nākamā pote pret difteriju;
- ja jūs vai jūsu tuvinieki ir vecuma grupā virs 25 gadiem un pēdējo 10 gadu laikā neesat saņēmuši pretdifterijas poti – dodieties pie sava ģimenes ārsta NEKAVĒJOTIES un vakcinējieties. Vakcīna ir BEZMAKSAS!;
- vakcināciju pret difteriju var veikt vienlaicīgi ar citām potēm, piemēram, ērču encefalīta vai gripas vakcināciju;
- jebkuru veselības traucējumu gadījumā vērsieties pēc palīdzības pie sava ģimenes ārsta. Angīna vai difterijas sākums? - reizēm pat speciālistam to ir grūti izšķirt;
- ja esat saslimis ar difteriju, visām personām, kas kontaktējušas ar jums, ir jāveic bakterioloģiskā pārbaude un nedēļu jānovēro veselības stāvoklis.
Vai iespējams no difterijas izsargāties, kāda ir iespējamā profilakse?
- No saslimšanas ar difteriju pasargā tikai savlaicīga un regulāra vakcinācija pret difteriju, jo vakcīna satur difterijas toksoīdu.
- Bērniem Latvijā vakcināciju pret difteriju veic divu, četru, sešu un 12 līdz 15 mēnešu vecumā, bet pēc tam – 7 un 14 gadu vecumā. Imunitāte nesaglabājas visu mūžu - ik pēc 10 gadiem ir nepieciešams veikt revakcināciju.
- Pēc difterijas pārslimošanas neveidojas pilnvērtīga imunitāte pret difteriju, tāpēc arī cilvēkiem, kuri ir slimojuši ar difteriju, regulāri ir jāveic revakcinācija.
- Atcerieties, ka neviena vakcinācija no saslimšanas nepasargā 100%. Gadās, ka saslimst arī potētie, taču šajā gadījumā slimība noris vieglā formā, ar angīnai līdzīgām pazīmēm – rīklesgala apsārtumu, kakla sāpēm. Šādi slimnieki izveseļojas pāris dienās, un viņiem nav komplikāciju.
- Vakcināciju BEZ MAKSAS var saņemt jebkurš pie sava ģimenes ārsta vai ārsta norādītā Vakcinācijas kabinetā.
Informācija ārstniecības personām:
Dzeltenais drudzis ir bīstama vīrusu izraisīta hemorāģiska slimība, kas ir endēmiska Āfrikas un Amerikas tropiskajos apgabalos, t.sk. pilsētvidē. Dzeltenā drudža vīruss izplatās cilvēkiem ar inficētu odu kodumu. Vārds "dzeltenais" nosaukumā attiecas uz dzelti, kas skar dažus pacientus.
Pārnešana
Dzeltenā drudža vīruss ir Flavivirus ģints arbovīruss, un to pārnēsā odi, kas pieder Aedes un Haemogogus sugām. Dažādas odu sugas dzīvo dažādos biotopos – dažas vairojas ap mājām, citas tropu mežā vai džungļos, un dažas abos biotopos, radot inficēšanās riskus gan savvaļas vidē, gan apdzīvotajā vidē (mājsaimniecībā vai pilsētā).
Retajos gadījumos inficēti cilvēki var izplatīt vīrusu citiem cilvēkiem ar inficētām asinīm.
Simptomi
Dzeltenā drudža simptomi parasti parādās 3 līdz 6 dienu laikā pēc inficētā oda koduma. Sākotnējā fāzē tie ietver drudzi, muskuļu sāpes ar izteiktām muguras sāpēm, galvassāpes, drebuļus, apetītes zudumu un sliktu dūšu vai vemšanu. Lielākajai daļai pacientu šie simptomi izzūd pēc 3 līdz 4 dienām. Tomēr 15% pacientu 24 stundu laikā pēc sākotnējo simptomu izzušanas attīstas smagā slimības jeb toksiskā forma. Atgriežas augsts drudzis, parādas asiņošana, šoks un orgānu, tostarp aknu un nieru, mazspēja. Šajā fāzē cilvēkiem var attīstīties ādas un acu dzelte, tumšs urīns un sāpes vēderā ar vemšanu. Puse pacientu, kas nonāk toksiskajā fāzē, mirst 10 līdz 14 dienu laikā, bet pārējie atveseļojas bez būtiskiem orgānu bojājumiem.
Diagnostika
Dzelteno drudzi ir grūti diagnosticēt, īpaši agrīnā stadijā. Smagāku gadījumu var sajaukt ar smagu malāriju, leptospirozi, vīrusu hepatītu, citiem hemorāģiskajiem drudžiem un saindēšanos.
Dzeltenā drudža diagnozi nosaka laboratoriski, nosakot vīrusu vai ģenētisko materiālu serumā vai audos vai ar seroloģiskajiem testiem, nosakot antivielas.
Ārstēšana
Pašlaik nav īpašu pretvīrusu zāļu dzeltenā drudža ārstēšanai, ārstēšana ir simptomātiska. Laba un agrīna atbalstoša ārstēšana slimnīcā uzlabo slimības iznākumu. Saistītās bakteriālas infekcijas tiek ārstētas ar antibiotikām.
Profilakse
Dzelteno drudzi novērš ārkārtīgi efektīva vakcīna, kas ir droša un pieejama vakcinācijas iestādēs, kas minēti Ministru kabineta 26.09.2000. noteikumu Nr.330 “Vakcinācijas noteikumi” 6.pielikumā https://likumi.lv/ta/id/11215-vakcinacijas-noteikumi. Viena dzeltenā drudža vakcīnas deva ir pietiekama, lai nodrošinātu ilgstošu imunitāti un mūža aizsardzību pret dzelteno drudzi. Revakcinācija nav nepieciešama. Vakcīna nodrošina efektīvu imunitāti 10 dienu laikā 80-100% vakcinēto cilvēku un 30 dienu laikā vairāk nekā 99% vakcinēto cilvēku.
Informācija par valstīm, kur pastāv dzeltenā drudža pārnešanas risks un valstīm, kur izvirzītas vakcinācijas pret dzelteno drudzi prasības ceļotājiem: https://www.who.int/publications/m/item/countries-with-risk-of-yellow-fever-transmission-and-countries-requiring-yellow-fever-vaccination-(november-2022)
Kas ir Ebolas vīrusslimība?
Ir reti sastopama īpaši bīstama infekcijas slimība, kurai raksturīga ļoti smaga klīniskā norise un augsta letalitāte.
Ierosinātājs. Vīruss, kas izraisa Ebolas vīrusslimību, tika atklāts 1976. gadā infekcijas uzliesmojuma laikā kādā ciematā netālu no Ebolas upes Kongo Demokrātiskajā Republikā (agrāk Zaira). Tas ir Filoviridae dzimtas RNS vīruss ar lipīdu apvalku. Vīrusa diametrs – 80 x 970 nm. Cilvēkam patogēni ir Zaire Ebolavīrusa, Sudānas, Tai meža (agrākais Ziloņkaula Krasta) un Bundibugyo vīrusu štammi. Reston Ebolavīruss ir patogēns tikai primātiem.
Infekcijas rezervuārs dabā nav pietiekami izpētīts, tomēr ir zināms, ka galvenais rezervuārs ir dažādas sikspārņu sugas. Infekcija dabā nereti skar arī citus savvaļas dzīvniekus, galvenokārt primātus (pērtiķus, gorillas, šimpanzes), kā arī meža antilopes un dzeloņcūkas. Uzliesmojumos pirmie pacienti parasti inficējas, saskaroties ar inficētajiem savvaļas dzīvniekiem.
Infekcijas izplatība
- Sudan (1976.g.) KDR un Sudānā (ap 50% letāli)
- Taï Forest (1994.g.) Kotdivuārā
- Bundibugyo (2007.g.) KDR
- Zaïre 2014. gadā uzliesmojums Rietumāfrikā, Gvinejā, Libērijā un Sjerraleonē (ap 90% letāli)
2018. gada 1. augustā Kongo Demokrātiskās Republikas Republikā 10. Ebolas vīrusslimības uzliesmojums valstī. Uzliesmojums skar Ziemeļkivu un Ituri provinces valsts ziemeļaustrumos, kas atrodas tuvu robežai ar Ugandu.
Inficēšanās iespējama:
- tieša kontakta ceļā ar asinīm vai citiem ķermeņa šķidrumiem (piemēram, siekalām, urīnu) no dzīviem vai mirušiem inficētiem cilvēkiem (piemēram, apbedīšanas ceremonijā);
- kontaktējoties ar slimnieka vai miruša cilvēka ķermeņa piesārņotajiem priekšmetiem;
- nedrošu seksuālu kontaktu ceļā ar personām, kuras pārslimojušas infekciju līdz pat septiņām nedēļām pēc izveseļošanās;
- nonākot tiešā kontaktā ar dzīvu vai mirušu savvaļas dzīvnieku (piemēram, pērtiķu, meža antilopju un sikspārņu) asinīm vai citiem ķermeņa šķidrumiem, ja dzīvnieks ir inficēts.
Pat dzīvojot Ebolas vīrusa infekcijas skartajā teritorija inficēšanās risks ir ļoti zems, kamēr cilvēks nenonāk tiešā kontaktā ar slimniekiem, mirušiem cilvēkiem, kuri bijuši inficējušies ar Ebolas vīrusslimību, inficētiem dzīvniekiem un viņu ķermeņa šķidrumiem. Gadījuma kontakts sabiedriskajās vietās (piemēram, sēžot blakus) ar cilvēkiem, kuriem nav slimības simptomu, nerada Ebolas vīrusa pārnešanas risku.
Atšķirībā no gripas Ebolas vīruss neizplatās pa gaisu! Nav iespējams inficēties ar Ebolas vīrusu, pieskaroties naudai, pārtikas un rūpnieciskām precēm (t.sk. drēbēm), peldoties baseinos, lietojot uzturā pārtikas produktus, ēdienus vai dzeramo ūdeni! Odi un citi posmkāji nepārnēsā Ebolas vīrusu!
Infekcija bieži izplatās ģimenes locekļu vidū un veselības aprūpes iestādēs, kopjot slimniekus, ja darbinieki nelieto aizsargapģērbu – sejas maskas, virsvalkus un cimdus, kā arī neievēro piesardzības prasības.
Infekcijas inkubācijas periods: 2 līdz 21 diena (vidēji 8 – 10 dienas).
Infekciozitāte slimniekam sākas, parādoties klīniskajiem simptomiem, un var saglabāties līdz 76 dienām kopš slimības sākuma.
Kādi ir simptomi?
Ebolas vīrusslimība sākas pēkšņi, līdzīgi gripai vai gastroenterītam, ar strauju ķermeņa temperatūras paaugstināšanos, drudzi, galvassāpēm, locītavu un muskuļu sāpēm, kakla sāpēm, vispārēju vājumu, apetītes trūkumu.
Vēlāk parādās caureja, vemšana, sāpes kuņģī, izsitumi, acu apsārtums, nieru un aknu mazspēja. Atsevišķiem pacientiem novēro iekšēju un ārēju asiņošanu (deguna un ausu asiņošanu, asiņaina vemšanu, asiņainus izkārnījumus u.c.) un vairāku iekšējo orgānu bojājumus.
Letalitāte (mirušo īpatsvars): 50 līdz 90% (Āfrikā)
Ārstēšana
Specifiskās un etiotropās terapijas nav, tiek veikta patoģenētiskā terapija, lai saglabātu šķidrumu un elektrolītu līdzsvaru, nodrošinātu oksigenāciju un normalizētu asinsspiedienu, kā arī simptomātiskā terapija ar pretsāpju un pretdrudža medikamentiem.
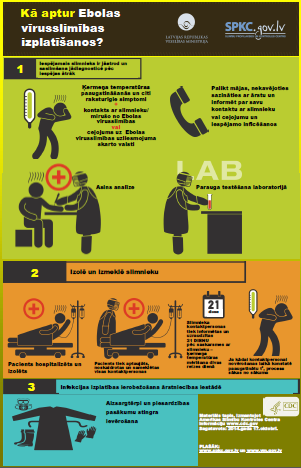
Profilakse
Specifiskās profilakses (vakcīnas) nav. Galvenais profilakses pasākums ir izslēgt citu personu kontaktu ar Ebolas vīrusslimības pacienta asinīm vai izdalījumiem, tādēļ pacientus stingri izolē. Veicot pacientu aprūpi, stingri jāievēro infekcijas kontroles pasākumi, kas ietver aizsargapģērba lietošanu (brilles, maskas, virsvalki, cimdi), instrumentu sterilizāciju un dezinfekcijas pasākumu veikšanu.
Ziepes, hlorūdens un saules gaisma un žāvēšana ātri iznīcina Ebolas vīrusu. Arī izmazgājot ar šķidrumiem inficētu apģērbu veļas mašīnā, Ebolas vīruss tiks iznīcināts. Uz virsmām, kas atrodas saulē vai ir nožuvušas, Ebolas vīruss var izdzīvot tikai īsu brīdi.
Izplatības risks. Risks uzliesmojuma tālākai izplatībai Eiropas Savienības valstīs, t.sk. Latvijā, šobrīd tiek vērtēts kā zems. Pašreiz Pasaules Veselības organizācija (PVO) neiesaka noteikt nekādus ceļošanas vai tirdzniecības ierobežojumus uz uzliesmojuma skartajām valstīm un papildus iesaka ceļotājiem un uzņēmējiem iepazīties ar PVO apkopoto informāciju par Ebolas vīrusu (informācija angļu valodā) - http://www.who.int/mediacentre/factsheets/fs103/en/
Ieteikumi ceļotājiem, kuri dodas uz skartajām valstīm
Lai arī risks saskarties ar Ebolas vīrusu ir ārkārtīgi zems, turpmāk minētie preventīvie pasākumi palīdzēs novērst inficēšanās risku:
- izvairieties no tieša kontakta ar slimnieka vai līķa asinīm, vai citiem ķermeņa šķidrumiem un neaiztieciet potenciāli piesārņotus priekšmetus (piem., slimnieka aprūpes priekšmeti);
- izvairieties no tieša kontakta ar savvaļas dzīvniekiem un neēdiet savvaļas dzīvnieku gaļu;
- dzimumakta laikā lietojiet prezervatīvu;
- neapmeklējiet vietas, kur mitinās sikspārņi (piem., alas, izrakumu vietas, pamestas ēkas);
- regulāri mazgājiet rokas ar ziepēm un ūdeni vai notīriet ar dezinfekcijas līdzekli.
Pēc atgriešanās no Ebolas vīrusslimības skartas teritorijas ir nepieciešams 21 dienu novērot savu veselību. Risks, ka esat saskāries ar Ebolas vīrusu ir ļoti zems. Ja Jums parādās slimības pazīmes, sazinieties ar ārstu un informējiet par simptomiem un ceļojumu uz skarto reģionu. Šādi simptomi var parādīties arī malārijas gadījumā, tad arī nekavējoties nepieciešami specifiski izmeklējumi un ārstēšana.
Ja ceļojuma laikā Ebolas vīrusslimības skartajās valstīs Jums ir bijis tiešs kontakts ar asinīm vai citiem ķermeņa šķidrumiem (siekalām, urīnu, vemšanas masām u.c.) no dzīviem inficētiem cilvēkiem vai mirušiem no Ebolas vīrusslimības (piemēram, apbedīšanas ceremonijā) vai neaizsargāts seksuāls kontakts ar personu, kura pārslimojusi Ebolas vīrusslimību un ja Jums 21 dienu laikā parādīsies slimības pazīmes, palieciet mājas, nekavējoties sazinieties ar ārstu un informējiet par savu ceļojumu un iespējamo inficēšanos ar Ebolas vīrusu.
Šiga toksīnu veidojošo Escherichia coli (zarnu nūjiņas) izraisītā slimība un to profilakse
Visiem cilvēkiem un dzīvniekiem zarnās ir baktērijas, ko sauc par Escherichia coli (E. coli) jeb zarnu nūjiņu; tās ir daļa no mūsu normālās baktēriju floras un parasti nekaitīgas. Tomēr ir īpaši E. coli celmi, kas spēj veidot toksīnus (indīgas vielas) un izraisīt nopietnu slimību.
Ko nozīmē abreviatūra STEC/VTEC un EHEC?
E. coli celmus, kas spēj veidot toksīnus dēvē par STEC/VTEC (Šigas toksīnu vai verotoksīnu veidojošā E. coli) vai EHEC (enterohemorāģiskā E. coli), un to toksīni var izraisīt smagu, asiņainu caureju, kas dažos gadījumos rada akūtu nieru mazspēju (hemolitiski urēmisko sindromu), kam nepieciešama intensīva aprūpe. Ir vairāki atšķirīgi STEC celmi, un to identifikāciju var izmantot, lai precīzāk noteiktu konkrētā slimības uzliesmojuma avotu.
Kur infekcija ir izplatīta?
Visā pasaulē.
Kā izplatās infekcija?
Šiga toksīnu veidojošo E. coli celmu galvenais rezervuārs ir zālēdāji dzīvnieki, īpaši liellopi. Infekcijas izraisītājs izdalās no dzīvnieka vai no cilvēka organisma ar fekālijām. Dzīvnieka gaļa var būt piesārņota ar fekālijām, ja netiek ievēroti piesardzības pasākumi kaušanas laikā. Dzīvnieku fekālijas var piesārņot arī citus pārtikas produktus (piemēram, pienu, dārzeņus) un ūdeni. Slimību izraisošie E. coli celmi ilgstoši saglabā dzīvotspēju apkārtējā vidē.
Kādas ir slimības pazīmes?
Pēc apmēram 3-4 dienu inkubācijas perioda (dažreiz no 1 – 10 dienām) parādās dažādi zarnu infekcijas simptomi, sākot no vieglas līdz smagai asiņainai caurejai, lielākoties bez drudža. Var būt krampjveida sāpes vēderā, vemšana. Aptuveni 8% pacientu (bērni, kas jaunāki par pieciem gadiem un gados vecāki cilvēki ir visuzņēmīgākie) var attīstīties “hemolītiskais urēmiskais sindroms” (HUS), kam raksturīga akūta nieru mazspēja, asiņošana un neiroloģiski simptomi. Antibiotiku terapija nav derīga (tā pat varētu veicināt HUS attīstību). Mirstība no HUS ir aptuveni 3-5%.
Kā es varu inficēties?
Nozīmīgākais infekcijas avots ir liellopi, arī slims cilvēks. Cilvēks var inficēties, lietojot uzturā inficētu pārtiku (nepietiekami termiski apstrādātu liellopu gaļu, nevārītu pienu, nemazgātus vai neapstrādātus augļus vai dārzeņus). Iespējama arī infekcijas pārnešana tieši no cilvēka uz cilvēku (ģimenēs, bērnu aprūpes centros). Reģistrēti arī ar ūdeni saistīti infekcijas uzliesmojumi. Inficēšanās var notikt pēc ļoti neliela baktēriju daudzuma nokļūšanas organismā. Slimnieks vai baktēriju nēsātājs, neievērojot personīgo higiēnu, ar infekcijas slimības izraisītājiem var piesārņot ūdeni, pārtiku, apkārtējās vides priekšmetus.
STEC infekcijas pārnešana var notikt arī strādājot ar inficēto pārtiku un saskarē ar inficētiem dzīvniekiem.
Ir iespējama arī izraisītāju pārnešana no cilvēka uz cilvēku ciešā saskarē (ģimenēs, bērnu aprūpes centros, veco ļaužu pansionātos utt.).
Iepriekš reģistrētajos slimības uzliesmojumos pasaulē kā infekcijas avoti ir bijusi iesaistīta dažādu veidu pārtika, tostarp nepietiekami termiski apstrādāta liellopu gaļa un cita gaļa, nepasterizēts piens, dažādi svaigi produkti (piemēram, gurķi, asni, spināti un salāti), nepasterizēta ābolu sula un siers.
Lai izraisītu cilvēku inficēšanos, pietiek ar ļoti nelielu daudzumu STEC baktēriju.
Kā es varu izvairīties no saslimšanas?
Ir daži vienkārši piesardzības pasākumi, ko var izmantot, lai samazinātu risku inficēties no pārtikas produktiem, dzīvniekiem vai cita slima cilvēka. Saslimšanas risku būtiski samazina labas pārtikas apstrādes un roku higiēnas prakse: https://www.spkc.gov.lv/lv/roku-higiena
Kā izvairīties no inficēšanās ar E. coli?
Aicinām iedzīvotājus ievērot vienkāršus piesardzības pasākumus:
- Rūpīgi mazgāt rokas zem tekoša ūdens, dārzeņus kārtīgi jānomazgā zem tekoša dzeramā ūdens, īpaši tie, kas netiks termiski apstrādāti pirms patēriņa;
- augļus pirms mizošanas un ogas pirms lietošanas jānomazgā, mizojiet visus sakņu dārzeņus un noskalojiet tos zem tekoša dzeramā ūdens;
- gaļa, tostarp maltā gaļa, pietiekami termiski jāapstrādā;
- izvairieties no krusteniskās kontaminācijas, t. i., baktēriju izplatīšanas no jēla pārtikas produkta uz ēšanai gatavu vai termiski apstrādātu pārtikas produktu, piemēram, izmantojot atsevišķus dēlīšus jēlas gaļas un termiski apstrādātas gaļas vai svaigu dārzeņu griešanai, un mazgājiet griešanas dēlīti ar ziepēm starp jēlas un ēšanai gatavas pārtikas apstrādi,
- jebkurai personai, kurai ir caureja vai vemšana, jāatturas no pārtikas apstrādes;
- atcerēties, ka inficēšanās var notikt arī cieša kontakta ceļā ar slimnieku un ievērot attiecīgu piesardzību.
Kas jādara, ja parādās akūtas zarnu infekcijas slimības simptomi?
- Palieciet mājās un sazinieties ar savu ģimenes ārstu un informējiet par saslimšanu.
- Dzeriet daudz šķidruma, lai izvairītos no atūdeņošanās. Sekojiet urinācijas apjomam un biežumam. Lai tā nav retāka kā ikdienā.
- Ēdiet viegli sagremojamu pārtiku, piemēram, rīsus, banānus, grauzdiņus, vārītus kartupeļus. Izvairieties no trekniem, asiem un neapstrādātiem pārtikas produktiem. Pirmsskolas bērnu vecumā rekomendē uzturā lietot tikai termiski apstādātu pārtiku.
- Stingri ievērojiet personisko higiēnu: mazgājiet rokas ar ziepēm un ūdeni pēc tualetes apmeklējuma, ēdienu gatavošanas un pirms ēšanas. Regulāri tīriet un dezinficējiet vannas istabu, durvju rokturus, tualetes poda vāku un citas virsmas, kurām bieži pieskaraties. Izmantojiet tikai savus traukus un dvieļus – nedalieties ar citiem!
- Izvairieties no kontaktēšanās ar citiem cilvēkiem: nesatiecieties ar maziem bērniem, senioriem vai cilvēkiem ar vāju imunitāti, jo viņiem infekcija var būt īpaši bīstama.
- Ja ir stipras sāpes vēderā, asiņaina caureja vai vājums – nekavējoties meklējiet medicīnisko palīdzību! Neapmeklējiet darbu, skolu vai bērnudārzu, kamēr ārsts nav atļāvis atgriezties ikdienas gaitās. Nelietojiet medikamentus bez ārsta norādījuma, jo tas var pasliktināt slimības gaitu.
- Gatavo pārtiku tikai sev, lai izvairītos no citu cilvēku inficēšanas.
Kas jādara, ja esat noteikts kā kontaktpersona?
- Sekot līdzi savam vai bērna veselības stāvoklim – novērot iespējamos slimības simptomus (piemēram, caureja, vemšana, sāpes vēderā, drudzis).
- Sazināties ar ģimenes ārstu saslimšanas gadījumā un informēt par bērna statusu kā kontaktpersonu, slimības pazīmēm un saņemt tālākus norādījumus.
- Nodrošināt pastiprinātu higiēnu – bieža roku mazgāšana, tīrīšanas un dezinfekcijas pasākumi mājās.
Informācija ārstniecības personām pieejama šeit. https://www.spkc.gov.lv/lv/informacija-arstniecibas-personam#ecoli
Kas ir Enterovīruss?
Enterovīrusi ir vīrusu grupa, kas izraisa virkni infekcijas slimību, kas parasti izpaužas vieglā formā.
Pašlaik ir zināmi vairāk nekā 60 dažādi enterovīrusi un to saraksts, it sevišķi ECHO vīrusu grupa, tiek regulāri papildināts. Enterovīrusi, piemēram, Koksaki un ECHO, izraisa apmēram 90% no seroziem meningītiem. Līdztekus seroziem meningītiem enterovīrusi var izraisīt arī virkni citu patoloģiju: encefalītu, paralīzes, miokardītu, perikardītu, elpceļu infekcijas, konjunktivītu, plaukstu, pēdu un mutes ierosinātu slimību un citas saslimšanas.
Enterovīrusi ir samērā izturīgi ārējā vidē. Sasaldētā veidā vīrusi saglabājas vairākus gadus, +4°C temperatūrā – vairākas nedēļas, bet istabas temperatūrā – līdz 15 dienām. Notekūdeņos, ūdenstilpnēs tie saglabājās līdz 2 mēnešiem. Enterovīrusi ir izturīgi pret ētera, 70% etilspirta vai 5% lizola iedarbību. Enterovīrusus iznīcina formaldehīdu un aktīvu hloru saturošie dezinfekcijas līdzekļi 0,3–0,5% koncentrācijā, karsēšana 50°C temperatūrā 30 min laikā, izžūšana un ultravioletais starojums.
Kā izplatās?
Parasti saslimstība ar enterovīrusu infekciju pieaug vasaras beigās – rudens sākumā. Biežāk slimo bērni un jaunieši. Gadījumi mēdz būt sporādiski vai lokālu uzliesmojumu veidā.
Infekcijas avots ir inficētā persona – slimnieks vai vīrusa nēsātājs (persona, kurai infekcija notiek bez simptomiem (slimības pazīmēm)).
Enterovīrusi vairojas rīkles un zarnu epitēlijšūnās un var izplatīties dažādos orgānos, t.sk. centrālajā nervu sistēmā, miokardā, aizkuņģa dziedzerī, ādā u.c. Tas nosaka enterovīrusu infekcijas dažādus klīniskās izpausmes veidus. Inficētā persona izdala enterovīrusus ar elpceļu sekrētu un ar izkārnījumiem. Tipiskie izplatīšanās ceļi ir šādi:
- no cilvēka uz cilvēku tieša kontakta ceļā, runājot, klepojot un šķaudot, kā arī ar piesārņotiem sadzīves vai koplietošanas priekšmetiem mājās un sabiedriskajās vietās;
- dzerot piesārņotu ūdeni vai lietojot uzturā kontaminētus produktus, kas satur vīrusu;
- peldoties ūdenskrātuvēs, kas piesārņotas ar notekūdeņiem un cilvēku fekālijām.
Enterovīrusi viegli izplatās, ja netiek ievērota personīgā higiēna. Slimības uzliesmojumi ar lielu saslimušo skaitu var izcelties, ja tiek piesārņots ūdens vai pārtikas produkti.
Kādi ir simptomi?
Enterovīrusu izraisītai infekcijai ir samērā īss inkubācijas periods – no 2 līdz 14 dienām, vidēji 3 – 5 dienas.
Lielākai daļai (vairāk nekā 90%) ar enterovīrusiem inficētām personām nav slimības pazīmju vai tie ir nespecifiski, visbiežāk ir viegli respiratori, gripai līdzīgie simptomi kā drudzis, muskuļu sāpes, kā arī ir iespējami izsitumi un kuņģa-zarnu traucējumi.
Parasti mazāk kā vienai, no katrām 1000 inficētajām personām, attīstās meningīts. Meningīts parasti ilgst 7 – 10 dienas. Saslimšana sākas ar strauju ķermeņa temperatūras paaugstināšanos līdz 39 grādiem un vairāk, parādās stipras galvassāpes, kakla (sprandas) stīvums, miegainība, slikta dūša un vemšana. Atsevišķos smagos slimības gadījumos pacientiem enterovīrusi var izraisīt arī sirds slimības (miokardītu), pneimoniju un hepatītu. Vīrusi var izplatīties arī uz citiem orgāniem, piemēram uz liesu, aknām, kaulu smadzenēm un ādu.
Pārslimotas infekcijas rezultātā veidojas imunitāte tikai pret to konkrēto vīrusu, kurš ierosinājis slimību.
Ārstēšana
Ārstēšana ir simptomātiska. Ārstēšanas mērķis ir samazināt slimības simptomus un novērst pacienta dehidratāciju. Pacientiem, kuriem slimība noris smagā formā, nepieciešama intensīvāka ārstēšana.
Smagas slimības formas biežāk var attīstīties cilvēkiem ar novājinātu imunitāti, piemēram, riska grupā ir grūtnieces, jaundzimušie vai priekšlaicīgi dzimušie bērni, cilvēki, kuri pastāvīgi pakļauti zemām vides temperatūrām (piemēram, darbs ārpus telpām), kā arī personas, kurām ir nepietiekams uzturs.
Profilakse
1. Ikdienas personīgās higiēnas prasību ievērošana, t.sk. roku mazgāšana.
Roku higiēnas ievērošana ir ļoti būtisks pasākums vairāku infekcijas slimību, it īpaši akūtu zarnu infekciju profilaksei. No tā, cik kvalitatīvi un bieži tiek mazgātas rokas, ir atkarīga gan paša, gan citu cilvēku inficēšanās novēršana. Kaut arī roku higiēna ir ļoti efektīvs vairāku infekcijas slimību profilakses līdzeklis, tā tomēr ir nespecifiska infekcijas profilakse, kas nedod 100% efektu, jo nav iespējams panākt, ka rokas vienmēr ir tīras.
Vairāk par roku higiēnu : https://www.spkc.gov.lv/lv/roku-higiena
2. Rūpīga mazgāšana un tīrīšana (izmantojot mazgāšanas un dezinfekcijas līdzekļus), pievēršot uzmanību koplietošanas priekšmetiem, traukiem, rotaļlietām, durvju rokturiem, margām, klozetpodiem, ūdensvadu krāniem, datoru tastatūrai.
3. Nepeldēties ūdenskrātuvēs, kas šim mērķim nav paredzētas vai, ja rodas šaubas par ūdens kvalitāti.
4. Peldēšanās laikā būtu jāizvairās no ūdens norīšanas un sejas saskares ar to.
5. Pārtikas gatavošanas laikā:
- pirms ēdiena gatavošanas un pasniegšanas vienmēr rūpīgi jāmazgā rokas;
- visi dārzeņi, augļi un zaļumi kārtīgi jānomazgā zem tekoša dzeramā ūdens, īpaši tie, kas netiks termiski apstrādāti pirms lietošanas;
- gaļa, tostarp maltā gaļa, pamatīgi termiski jāapstrādā;
- gatavo un jēlo produktu pārstrādei jālieto atsevišķi trauki, naži un dēlīši;
- rūpīgi jāmazgā ēdamtrauki, sevišķi dakšiņas, karotes, krūzes un glāzes;
- jāpasargā pārtikas produkti no kukaiņu, grauzēju un citu dzīvnieku piekļūšanas;
- personas ar infekcijas slimību pazīmēm nedrīkst nodarboties ar pārtikas produktu pagatavošanu, uzglabāšanu un transportēšanu.
6. Bērnu izglītošana.
Vecākiem, audzinātājiem un skolotājiem nepieciešams vienmēr izglītot bērnus par personīgās higiēnas jautājumiem, kas uzskatāmi par enterovīrusu un citu infekciju nespecifisku profilaksi:
- pārliecināties, ka bērni pareizi un rūpīgi mazgā rokas;
- ja rokas nav mazgātas, izvairīties no pieskaršanās acīm, degunam un mutei;
- iemācīt bērniem neēst pārtikas produktus, iepriekš nenomazgājot rokas, kā arī nebāzt mutē rotaļlietas, pirkstus, zīmuļus un citus priekšmetus, jo uz tiem var būt infekcijas izraisītāji;
- nelietot kopīgus traukus – glāzes, karotes un citus;
- lietot uzturā tikai vārītu vai fasētu dzeramo ūdeni;
- nelietot uzturā nemazgātus augļus, ogas un dārzeņus;
- nelietot uzturā nezināmas izcelsmes ledu, jo sasaldējot vīrusi neiet bojā.
7. Enterovīrusu infekcijas profilakse izglītības iestādēs.
Izglītības iestāžu administrācijai būtu jānodrošina bērniem atbilstoši apstākļi personīgas higiēnas ievērošanai, kā arī jāveicina šādi pasākumi:
- pastāvīgi uzturēt darba kārtībā sanitāri tehniskās ierīces;
- nodrošināt iespēju ievērot personīgo higiēnu, t.sk. nodrošināt sanitāros mezglus ar šķidrajām ziepēm roku mazgāšanai un vienreizlietojamiem dvieļiem, izvietot informatīvus uzrakstus par roku mazgāšanu;
- izglītības iestādēs, kurās ir peldbaseini, pievērst īpašu uzmanību peldbaseinu uzturēšanai un kopšanai atbilstoši higiēnas prasībām;
- nodrošināt bērnus ar drošu dzeramo ūdeni un nepieļaut, ka bērni dzer no krāniem, lieto kopējus traukus;
- rūpīgi sekot, lai bērni mazgā rokas;
- veikt telpu regulāru mitro uzkopšanu, izmantojot mazgāšanas un dezinfekcijas līdzekļus atbilstoši instrukcijām;
- informēt bērnus un bērnu vecākus par enterovīrusu infekcijas profilaksi.
Ieteikumi izglītības iestādēm, ja reģistrēts enterovīrusu meningīta gadījums:
- skolām
- pirmsskolas izglītības iestādēm.
Epidēmiskais parotīts jeb tautas valodā sauktās cūciņas ir akūta infekcijas slimība, ko izraisa vīruss. Epidēmiskais parotīts noris ar stiprām galvassāpēm, sāpēm locītavās, drudzi, vienpusēju vai abpusēju pieauss siekalu dziedzeru pietūkumu. Vieglākos gadījumos izpaužas tikai ar augšējo elpceļu iekaisumu.
Epidēmiskais parotīts var izraisīt komplikācijas:
- 15% saslimšanas gadījumu epidēmiskā parotīta vīruss var ietekmēt nervu sistēmu, izraisot vīrusu meningītu, galvassāpes, paaugstinātu jutību pret spilgtu gaismu un stīvu kaklu.
- 25 – 50% vīriešu, kas saslimst pēc pubertātes vecuma, rodas sēklinieku iekaisums (orhīts), tomēr tas samērā reti izraisa neauglību.
- Viena no epidēmiskā parotīta smagākajām komplikācijām ir kurlums.
- Iespējamas tādas retas komplikācijas kā encefalīts, pankeratīts, olnīcu iekaisums.
- Sievietēm, kuras saslimst pirmajā grūtniecības trimestrī, pieaug spontānā aborta risks.
Izplatīšanās
Inficēšanas parasti notiek gaisa pilienu ceļā (elpojot, runājot, klepojot vai šķaudot) vai kontakta ceļā, piemēram, saskaroties ar slimnieka siekalām aptraipītiem priekšmetiem.
Inkubācijas periods (laika posms no ierosinātāja iekļūšanas organismā līdz slimības sākumam) vidēji ir 15 – 18 dienas, bet tas var variēt no 11 – 25 dienām.
Infekcijas avots ir slimnieks, kurš izdala vīrusu.
Profilakse
Vienīgais efektīvais epidēmiskā parotīta profilakses veids ir vakcinācija, kas iekļauta bērnu vakcinācijas kalendārā kopš 1983. gada. Vakcinācijai izmanto kombinēto trīs komponētu vakcīnu (MPR – vakcinācija pret masalām, epidēmisko parotītu un masaliņām), kas satur dzīvus novājinātu vīrusu. Bērnam jāsaņem divas vakcīnas devas: rekomendēts pirmo devu veikt 12–15 mēnešu vecumā, bet otru deva 7 gadu vecumā.
Vakcinācijai nav vecuma ierobežojuma un tā ir ieteicama nevakcinētām personām, tajā skaitā pieaugušiem. Pieaugušajiem, kuri nav vakcinēti vai nav zināmi dati par vakcināciju un nav dokumentētu datu par iepriekš pārslimotu epidēmisko parotītu, būtu jāsaņem vismaz viena MPR vakcīnas deva, savukārt augsta riska grupām – veselības aprūpes darbiniekiem, studentiem, starptautiskiem ceļotājiem – būtu jāsaņem divas MPR vakcīnas devas.
Vakcinācija ir kontrindicēta grūtniecēm, smaga imūndeficīta gadījumā, mērenas vai smagas akūtas slimības gadījumā, ja anamnēzē trombocitopēnija vai trombocitopēniskā purpura.
Ārstēšana
Epidēmiskam parotītam nav specifiskas ārstēšanas. Epidēmiskā parotīta ārstēšana ir tikai simptomātiska un atbalstoša, atkarībā no simptomiem un to smaguma.
Ja esat saslimis ar epidēmisko parotītu atcerieties, ka 12 – 25 dienas pēc inficēšanās ar vīrusu Jūs varat viegli inficēt citus. Ja ir aizdomas par saslimšanu, nekavējoties jāsazinās ārstu.
Piezīme: Šajā aprakstā esošā informācija ir vispārīga, un tā neaizvieto veselības aprūpes speciālistu ieteikumus.
Mutes dobuma iztriepe, siekalu paraugs un urīna paraugs epidēmiskā parotīta vīrusa ribonukleīnskābes (RNS) noteikšanai ar PĶR
Paraugus ņem nekavējoties pēc klīnisko simptomu parādīšanas, izmeklēšanu iespējams veikt līdz 9 – 13 slimības dienai.
Mutes dobuma iztriepi paņem pēc 30 sec. ilgas masāžas zonā starp ausi un apakšžokļa stūri ar plastikāta kociņu ar Dacron® tamponu vai analogu. Cieši piespiežot tamponu, ar rotējošo kustību noslauka zonu starp vaigu un smaganām no augšējiem molāriem līdz apakšējiem. Kociņu ievieto stobriņā ar ~ 2ml virusālās transporta barotnes. Paraugu nogādā laboratorijā 24 stundu laikā, glabāšanas un transportēšanas laika temperatūrai jābūt +2°C - +8°C.
Siekalu parauga paņemšanai izmanto šīm nolūkam paredzēto komerciālo Orocol™ (vai ekvivalentu) komplektu. Izskalot muti. Ar sūkļi (līdzīgi, ka ar zobu birsti) aptuveni vienu minūti rīvēt gar smaganām tā, lai sūklis labi piesūcinās ar mutes dobuma šķidrumu. Paraugu nogādā laboratorijā 24 stundu laikā. Ja gaisa temperatūra ir augstāk par +22°C, tad paraugu glabāšanas un transportēšanas laikā temperatūrai jābūt +2°C - +8°C.
Urīna paraugam savāc urīna pirmo rīta porciju 10-50ml sterilā traukā. Nogādā laboratorijā 24 stundu laikā, līdz tam paraugu glabā +2°C - +8°C. Urīns paraugu nekādā gadījumā nedrīkst sasaldēt.
Uzmanību! Vakcinētām personām vīruss var būt atrodams paraugos īsāku laiku un mazākā koncentrācijā!
Asins paraugs specifisko antivielu atbildei (IgM un IgG) antivielu atbilde
Paraugu IgM un IgG antivielu noteikšanai ņem nekavējoties pēc simptomu parādīšanās. IgG antivielu pieauguma noteikšanai ņem pāra serumus ar 2 -3 nedēļu intervālu un vērtē antivielu līmeņa pieaugumu.
Asinis slēgtās asins noņemšanas sistēmās, bez antikoagulanta 2,5-3 ml vai serums 1 ml, ja paraugs tiek transportēts uz laboratoriju vēlāk nekā pēc 48 st. no noņemšanas laika. Uzglābāt un transportētmateriālu pie +4 - +8°C.
Uzmanību! Nevakcinētām personām IgM negatīva atbilde paraugā, paņemta līdz 3.-4. dienai pēc simptomu paradīšanas, neizslēdz saslimšanu ar epidēmisko parotītu! Analīze jāatkārto pēc 3- 5 dienām!
Vakcinētām personām antivielu atbilde var būt netipiska: IgM antivielas var neparādīties! Seroloģiski diagnoze var būt apstiprināta tikai pēc IgG antivielu pieauguma, bet 4-kārtīgs pieaugums ne vienmēr tiek novērots!
Kas ir Ērču encefalīts?
Ērču encefalīts ir ērču pārnestā vīrusa infekcija, kam nav specifiskas ārstēšanas, un tas var izraisīt smagas neiroloģiskas sekas.
Ērču encefalīta vīruss atklāts zīdītāju, īpaši sīko grauzēju, asinīs, un ērces to pārnes uz cilvēkiem. Ērcēs vīruss atrodas, galvenokārt, siekalu dziedzeros un siekalās. Putni un lielākie dzīvnieki spēj pārnest inficētas ērces lielos attālumos. Ērču encefalīta endēmiskie rajoni lokalizējas noteiktos apgabalos Centrāleiropā, Baltijas valstīs, Krievijā u.c.
Kādi ir simptomi?
Personām, kas pēc ērces koduma inficējušās ar ērču encefalīta vīrusu, 1-3 nedēļu laikā var novērot gripai līdzīgus simptomus (paaugstinātu temperatūru, galvassāpes un sāpes ķermenī), kas saglabājas apmēram vienu nedēļu. Pēc tam seko izveseļošanās, vai arī vīruss izplatās smadzenēs un smadzeņu apvalkos. Šādos gadījumos novēro augstu temperatūru, stipras galvas sāpes, spranda stīvumu, vemšanu, reiboņus un smagu vispārējo stāvokli.
Jau pie pirmajiem slimības simptomiem nekavējoties jāgriežas pie ārsta.
Ārstēšana
Ērču encefalīta diagnozi apstiprina ar specifisku antivielu klātbūtnes noteikšanu asinīs un spinālā šķidrumā. Ērču encefalītam nav specifisku ārstēšanas metožu (antibiotikas šajā gadījumā nepalīdz). Ērču encefalītu pārslimojušie parasti iegūst imunitāti visai dzīvei.
Profilakse
Lai izsargātos no ērču encefalīta, būtiskākais profilakses pasākums ir savlaicīga vakcinācija. Vakcinācija īpaši nepieciešama personām, kuras regulāri apmeklē mežus un krūmājus, kā arī tūristiem, kuri apmeklē ērču encefalīta endēmiskos rajonus.
Vakcinācijas shēmas pilns pamatkurss ietver trīs vakcīnas devas. 1 - 3 mēnešus pēc pirmās vakcīnas devas ievadīšanas tiek ievadīta otrā vakcīnas deva. Aizsardzība jeb imunitāte pēc divām devām ir pietiekama tikai vienai sezonai. Trešo devu ievada pēc 6 - 12. Lai saglabātu imunitāti ik pēc 3-10 gadiem nepieciešama ievadīt revakcinācijas devu.
Pēcvakcinācijas periodā injekcijas vieta var būt sāpīga, iespējama neliela temperatūras paaugstināšanās. Pārbaudīts, ka vairāk kā 95% vakcinēto personu ir izveidojies antivielu aizsarglīmenis (ir laba imunitāte). Vakcinācijai nav vecuma ierobežojumu, bērniem vakcinācija pret ērču encefalītu veicama no viena gada vecuma. Vakcināciju pēc parastās shēmas ieteicams veikt ziemas mēnešos. Ja vakcināciju veic vasaras periodā, tā veicama pēc ātrās vakcinācijas shēmas, lai ātrāk izveidotos antivielas (imunitāte).
Informācija par ērcēm
Pasaulē izplatīti vairāki simti dažādu ērču sugu. Latvijas mežos un krūmājos sastopamas divas epidemioloģiski nozīmīgas, ārēji līdzīgas ērču sugas - suņu un taigas ērces. Suņu ērces sastopamas gandrīz visā Latvijas teritorijā, bet retāk tās austrumu daļā, kur izplatītas taigas ērces.
Ērcēm vispiemērotākās ir mitras un ēnainas vietas, tāpēc tās vairāk sastopamas jauktu koku mežos ar labi attīstītu pamežu. Daudz ērču ir nekoptās meža audzēs ar ievērojamu lapu koku, īpaši alkšņu, piejaukumu, bet maz - sausos skrajos priežu silos. Tās nereti sastopamas arī ilggadīgi nekoptās un krūmiem aizaugušās pļavās. Aktīva (uzbrukumam gatava) ērce parasti sēž uz zāles stiebra apmēram 10 cm augstumā (maksimāli – līdz 1m augstu) no zemes, gaidot, kad garām ies piemērots upuris. Ērces attīstība no olas līdz pieaugušai ērcei ilgst 2 - 3 gadus un šajā laikā tā izaug no dažām milimetra desmitdaļām līdz pat 4 mm.
Ērcēm ir trīs dažādas attīstības stadijas - kāpurs, nimfa un pieaugusi ērce (mātīte un tēviņš). Katrā attīstības stadijā ērcēm nepieciešams sūkt asinis. Barošanās parasti ilgst dažas dienas, retāk - nedēļu (ērču tēviņi nevar uzņemt asinis, tāpēc tie var piesūkties tikai uz īsu brīdi). Kāpuriem un nimfām barošanās nepieciešama, lai pārietu nākošā attīstības stadijā, bet mātītēm, lai producētu olas.
Piesūcoties ērce caur atskabargaino snuķīti ielaiž koduma brūcē siekalas. Tajās ir vielas, kas mazina sāpes un neļauj asinīm sarecēt. Parasti cilvēki ērces kodienu nejūt, tādēļ iespējams, ka ērce nokrīt, pirms tā pamanīta. Ērces sākuma attīstības stadijās, to niecīgo izmēru dēļ, ir grūti saskatīt.
Ērču aktivitātes sezona Latvijā parasti ilgst no aprīļa sākuma līdz oktobra beigām, bet pie labvēlīgiem meteoroloģiskiem apstākļiem var būt ievērojami garāka. Ērces kļūst aktīvas, ja gaisa temperatūra pārsniedz +3 līdz +5°C.
Ja ērce ir piesūkusies
Piesūkusies ērce jānoņem, cik iespējams, ātri un tas jāveic ļoti uzmanīgi, jo, saspiežot ērces ķermeni, koduma brūcē var iekļūt tās iekšējais saturs un palielinās iespēja saslimt ar kādu no ērču pārnestajām slimībām.
Pirms ērces izvilkšanas dezinficē vietu, kur tā piesūkusies. Ērces izvilkšanai izmanto smailu pinceti, ar ko satver ērces snuķīti pēc iespējas tuvāk ādai un lēni, ar apļveida kustību izvelk ārā. Ja nav pieejama pincete, ap ērces snuķīti apsien stipru diegu un, velkot aiz diega galiem, izņem ērci. Pēc ērces izņemšanas koduma brūci dezinficē un rokas nomazgā ar ūdeni un ziepēm.
Vēlams vienu mēnesi pēc ērces piesūkšanās lietot vairāk vitamīnu, labāk dabiskā veidā, kā arī vairāk šķidrumu, izvairīties no saaukstēšanās, pārmērīgās sauļošanās, alkohola lietošanas un intensīvas fiziskas slodzes.
Detalizētu ieteikumu saņemšanai, kā arī gadījumā, ja parādās slimības simptomi, nepieciešams vērsties pie ārsta.
Kā izvairīties no ērces piesūkšanās
Ērces visbiežāk nokļūst uz garāmejošu cilvēku apaviem vai apģērba potīšu augstumā un pēc tam lēnām pārvietojas uz augšu. Lai nepieļautu ērces piesūkšanos, pirms došanās mežā apģērbs jāpielāgo tā, lai ērce nevarētu zem tā pakļūt. Bikšu gali jāieliek zeķēs vai zābakos, aprocēm un apkaklei jābūt cieši pieguļošai, blūze jāieliek biksēs. Ieteicams valkāt gaišas drēbes, uz kurām ērces labi saskatāmas.
Pastaigas laikā ik pa brīdim jāaplūko apģērbs, lai ieraudzītu un laikus notrauktu pa to rāpojošas ērces. Pārnākot no pastaigas, rūpīgi jāpārbauda, vai uz drēbēm un ķermeņa nav ērces. Jāatceras, ka ērces var atnest mājās arī ar mežā plūktām puķēm un zariem.
Teritoriju saraksts valsts apmaksātās bērnu vakcinācijas pret ērču encefalītu veikšanai
Vēstules par valsts apmaksāto bērnu vakcināciju pret ērču encefalītu 2025.gadā
Vēstules par valsts apmaksāto bērnu vakcināciju pret ērču encefalītu 2024.gadā
Ērces pārnēsā arī tādus mikroorganismus kā ērlihijas, kas var izraisīt saslimšanu ne tikai mājlopiem un suņiem, bet, kā pēdējos gados atklāts, arī cilvēkiem.
Daudzos gadījumos ērlihioze var noritēt vieglā formā, asimptomātiski un pāriet pati no sevis. Šai slimībai iespējami gripai līdzīgi simptomi - drudzis, galvassāpes un sāpes ķermenī, bet smagākos gadījumos arī nopietnākas sūdzības. Tāpēc minēto simptomu gadījumā nekavējoties jāvēršas pie ārsta. Ērlihiozi ārstē ar antibiotikām. Pret šo slimību nav iespējama vakcinācija.
Garais klepus ir augsti infekcioza akūta elpceļu infekcija, kuru izsauc Bordetella pertussis baktērija. Slimībai ir raksturīgs smags klepus, kurš var ilgt divus mēnešus vai pat vairāk. Inficētiem pieaugušajiem var būt ļoti viegli slimības simptomi, taču viņi var izdalīt slimības izraisītāju nedēļām ilgi, tādējādi inficējot apkārtējos uzņēmīgus indivīdus.
Simptomi
Saslimšanas simptomi parasti parādās 7-10 dienu laikā pēc kontakta ar saslimušo personu, bet var parādīties arī līdz pat 21 dienai. Sākotnēji garā klepus klīniskās pazīmes atgādina saaukstēšanās simptomus (šķaudīšana, iesnas, nedaudz paaugstināta ķermeņa temperatūra, drudzis un rets, sauss klepus). Divu - trīs nedēļu laikā klepus kļūst smagāks, raksturīgas krampjveida klepus lēkmes, galvenokārt naktīs. Klepus lēkme sākas pēkšņi. Saslimušais klepo bez apstājas, tad ar svilpjošu troksni ievelk elpu un atkal turpina klepot. Šīs epizodes bieži beidzas ar biezas, dzidras gļotādas izdalīšanu, kam bieži seko vemšana. Pēc šīs fāzes klepus lēkmes kļūst retākas un mazāk intensīvas, un pakāpeniski stāvoklis uzlabojas, lai gan tas periods var ilgt līdz trim mēnešiem.
- Maziem zīdaiņiem slimība noris smagāk. Zīdaiņiem, kuri ir jaunāki par sešiem mēnešiem, raksturīgais klepus var neattīstīties, toties viņiem var tikt novērota aizdusa un pat elpošanas apstāšanās.
- Pusaudžiem, pieaugušajiem un daļēji imunizētiem bērniem parasti ir vieglāki vai netipiski simptomi, tādējādi garā klepus infekciju var būt grūtāk diagnosticēt.
Saslimušajiem bieži attīstās arī tādi sarežģījumi kā pneimonija, vidusauss infekcija, atelektāze (plaušu audu stāvoklis, kad alveolas nesatur gaisu, tādēļ to sieniņas saplok), svara zudums, trūces, krampji, ribu lūzumi, encefalopātija (ar galvas smadzeņu bojājumu saistīts stāvoklis, kas attīstās, visticamāk, sakarā ar nepietiekamu organisma audu apgādi ar skābekli) u.c. Smagākos gadījumos var izraisīt nāvi. Garā klepus izraisītie nāves gadījumi visbiežāk sastopami zīdaiņiem, kuri mirst no pneimonijas vai skābekļa trūkuma dēļ. Gandrīz visi Eiropā reģistrētie nāves gadījumi ir zīdaiņiem, kas jaunāki par trim mēnešiem.
- Slimības ilgumu var samazināt antibiotiku terapija, sevišķi gadījumos, kad ārstēšanu uzsāk agrīnajā slimības posmā.
Izplatīšanās
Infekcijas avots ir slims cilvēks. Visinfekciozākais slimnieks ir pirmajā slimības periodā, bet garo klepu izraisošās baktērijas viņš var izdalīt 3 nedēļas un pat ilgāk. Citus var inficēt arī cilvēks, kuram garais klepus ir vieglā formā vai bezsimptomu forma. Garā klepus izraisītājs izplatās no cilvēka uz cilvēku gaisa pilienu (runājot, klepojot, šķaudot) vai ciešu kontaktu ceļā.
Profilakse
Profilakses pamatā ir vakcinācija, taču imunitātes izveidošanai un uzturēšanai ir nepieciešams noteikts vakcīnas devu skaits (pamatvakcinācijas kurss un balstvakcinācijas). Eiropas valstīs, tajā skaitā arī Latvijā, vakcinācijai pret garo klepu tiek lietotas kombinētās vakcīnas. Bērniem tiek rekomendēts veikt pamatvakcināciju– 2, 4, 6 mēnešos un balstvakcināciju – 12–15 mēnešos.
Atšķirībā no tādām slimībām kā vējbakas un masalas, ar garo klepu ir iespējams saslimt vairāk nekā vienu reizi dzīves laikā, jo antivielas, kas izveidojas pēc inficēšanās vai imunizācijas, laika gaitā nesaglabājas.
Ārstēšana
Ja slimība nenorit smagi, nodrošinot atbilstošus apstākļus, garo klepu iespējams ārstēt mājās. Bērnus līdz 6 mēnešu vecumam un pacientus ar nopietnām sirds, plaušu, nervu sistēmas slimībām ieteicams ārstēt slimnīcā. Ārstēšanā galvenais ir pareizs dienas režīms un uzturs. Ja slimniekam nav paaugstināta temperatūra, daudz jāuzturas svaigā gaisā, jo vēss gaiss samazina lēkmju biežumu. Vienlaikus slimniekam jāizvairās uzturēties vietās, kur iespējams inficēt līdzcilvēkus, piemēram, bērnu rotaļu laukumos, sabiedriskās vietās. Garā klepus ārstēšanai ārsts nozīmē antibakteriālos līdzekļus.
Piezīme: Šajā aprakstā esošā informācija ir vispārīga, un tā neaizvieto veselības aprūpes speciālistu ieteikumus.
Informatīvais buklets par garo klepu ir pieejams SPKC tīmekļa vietnē
Informācija ārstniecības personām:
Gonoreja ir hroniska dzimumceļu un urīnceļu gļotādu iekaisuma slimība, ko izraisa baktērijas. Inficēšanās notiek dzimumkontaktu ceļā. Inficējoties orālā vai anālā seksa laikā, iekaisums attīstīsies rīklē vai taisnajā zarnā. Ja pēc tualetes lietošanas nemazgā rokas, gonoreja var tikt ienesta acu gļotādā, kur attīstās akūts iekaisums. Ar gonoreju slimojoša māte dzemdību laikā var inficēt bērnu. Ar gonoreju var inficēties, lietojot kopīgus higiēnas priekšmetus - mitrus dvieļus, sūkļus. Šādā ceļā infekciju var pārnest arī uz mazu meiteņu dzimumceļiem.
Simptomi
Parastās sūdzības sievietēm ir zaļgani strutaini izdalījumi no dzimumorgāniem, sāpes vēdera lejasdaļā, bieža, sāpīga urinēšana, ilgstošas, neregulāras vai sāpīgas menstruācijas.
Vīriešiem veselības traucējumi ir izteiktāki - sāpīga urinēšana un strutaini izdalījumi no urīnizvadkanāla - īpaši slimības sākumstadijā. Infekcijai izplatoties - bieža urinācija, sāpes vēdera lejas daļā un oliņās.
Pirmās sūdzības var parādīties 3 dienu līdz 3 nedēļu laikā pēc inficēšanās, bet slimība var noritēt arī ar vāji izteiktiem simptomiem.
Slimība ir izārstējama. Neārstēta gonoreja gan vīriešiem, gan sievietēm var izraisīt neauglību un locītavu iekaisumu. Sievietēm iespējams akūts vēderplēves iekaisums un sastrutojums mazajā iegurnī.
Papildus informācija:
Informācija ārstniecības personām:
-
Vēstule ārstu asociācijām par riska grupu iedzīvotāju vakcināciju pret gripu (16.11.2017)
Vēstule stacionārajām ārstniecības personām par vakcināciju pret gripu 2017.-2018.gada sezonā (24.10.2017)
-
PVO informācija par gripas vakcīnas sastāvu 2017.–2018. gada gripas sezonai
-
Par gripas un AAEI monitoringu 2013./14. gada sezonā (28.05.2014.)
-
Aktuālā informācija par jaunā putnu gripas vīrusa AH7N9 infekciju Ķīnā (03.05.2013.)
-
SPKC epidemiologi: ar gripu slims darbinieks nedrīkst turpināt strādāt (12.02.2013.)
Lai gan hantavīrusi biežāk saistīti grauzējiem, žurkas var būt arī vektori, izdalot vidē vīrusa daļiņas ar izkārnījumiem un urīnu. Infekcija var izraisīt smagas elpošanas problēmas un nieru bojājumus.
Rezervuārs un izplatība
Hantavīrusu infekcijas rezervuārs pasaulē galvenokārt ir peļveidīgie grauzēji, un incidences pieaugums parasti novērots šo grauzēju skaita pacēluma gados.
Specifiskās antivielas pret hantavīrusu konstatētas ne tikai tādām Eiropā un Āzijā pazīstamām sīko zīdītāju sugām kā:
- meža strupaste,
- zeltenkakla klaidoņpele,
- svītrainā klaidoņpele,
- pelēkā žurka,
- vairākām pundurpeļu un ciršļu sugām u.c.,
- bet arī zaķiem, jenotsuņiem, mežacūkām, kā arī dažām putnu un sikspārņu sugām.
Visvairāk sastopamais hantavīrusu infekcijas izraisītājs Eiropā ir Puumala hantavīruss, ko pārnes meža strupaste (Myodes glareolus) (agrākais nosaukums Clethrionomys glareolus).
Vīruss ir plaši izplatīts Eiropas kontinentā, izņemot Lielbritāniju.
Austrumeiropā un Centrāleiropā sastopams arī Saaremaa vīruss.
Dobrava hantavīruss, ko pārnēsā dzeltenkakla pele (Apodemus flavicollis), sastopams vairāk Dienvidaustrumeiropā un Balkānos.
Seoul hantavīrusu pārnēsā žurkas (Rattus norvegicus, R. rattus), un tas sastopams visā pasaulē.
Mazāka nozīme ir Tula hantavīrusam (pārnēsā Microtus peles) un Seewis hantavīrusam, kas cirkulē ciršļos (Sorex araneus).
Slimības gaita un simptomi
Inkubācijas periods: 7–48 dienas (smagākai formai 2–3 dienas).
Slimība sākas ar:
- drudzi,
- galvassāpēm,
- muguras sāpēm,
- anoreksiju,
- nelabumu un vemšanu.
Ķermeņa augšdaļā (sejā, kaklā, plecos) parādās eritematozi izsitumi.
Endēmiskos apgabalos aizdomas par hantavīrusu infekciju var būt gadījumos, kad:
- akūtu drudzi pavada trombocitopēnija,
- galvassāpes (bieži ļoti stipras),
- vēdera un muguras sāpes,
- bez skaidri izteiktiem respiratorā trakta simptomiem.
Hantavīrusi bojā kapilārus un sīko asinsvadu sieniņas, radot hemorāģijas. Slimība skar nieres, izraisot nefrītu.
Smagas slimības formas gadījumā letalitāte 5–10%, pacienta nāvei iestājoties šoka un nieru nepietiekamības dēļ.
Atveseļošanās var ilgt līdz 4 mēnešiem.
Letālo gadījumu īpatsvars salīdzinoši vieglākās Puumala vīrusa izraisītās infekcijas gadījumā ir 0,1–0,4%.
Izveseļošanās parasti sākas otrās slimības nedēļas laikā un to pavada poliūrija.
Pilnīga izveseļošanās sagaidāma pēc vairākām nedēļām.
Ilgstošas komplikācijas (reti):
- glomerulonefrīts,
- Guillain-Barré sindroms,
- hipopituitārisms,
- hipertenzija.
Dobrava vīrusa izraisītās infekcijas ir ar līdzīgiem simptomiem, bet smagākas, ar augstāku letalitāti.
Hantavīrusa kardiopulmonālais sindroms (Amerikā) – akūta vīrusu infekcija ar:
- drudzi,
- mialģiju,
- izteiktu respiratoru distressu,
- hipotenziju,
kas ātri progresē līdz smagai respiratorai mazspējai un sirdsdarbības problēmām.
Pārnešana un inficēšanās ceļi
Grauzēji izdala hantavīrusu ar:
- urīnu,
- fēcēm,
- siekalām.
Cilvēki visbiežāk inficējas, ieelpojot aerosolizētus ar vīrusiem kontaminētus grauzēju izdalījumus.
Tāpēc grauzēju piesārņotas putekļainas vietas ir īpaši bīstamas.
Infekciozos aerosolus veido galvenokārt dzīvnieku urīns, ekskrementi un siekalas, bet tie var veidoties arī, cilvēkam strādājot ar grauzēju piesārņotu augsni vai ligzdu materiālu.
Iespējama inficēšanās arī:
- caur ievainojumiem ādā,
- gļotādā vai konjunktīvā,
- ar barību vai dzeramo ūdeni,
- grauzēja koduma rezultātā.
Hantavīrusu infekcijas rezervuārs Eiropā un Āzijā galvenokārt ir peļveidīgie grauzēji - meža strupaste, dzeltenkakla klaidoņpele, svītrainā klaidoņpele, pelēkā žurka un citi. Latvijā šīs slimības dabas perēkļu izpēte tikko uzsākta un pagaidām nav zināma tās ierosinātāju un pārnesēju izplatība un nozīmīgums.
Saslimšanu ar hantavīrusu izraisītu slimību pirmoreiz novēroja Korejas karā iesaistītajiem ASV karavīriem, kuru vidū bija daudz saslimušo ar hemorāģisko drudzi. Vīrusu pirmoreiz izolēja 1976. gadā. Tā nosaukums radies no kādas Korejas upes nosaukuma, kas tek cauri rajonam, kur kara laikā uzturējās ASV karavīri. Pašlaik zināmi vairāki hantavīrusu veidi. No Latvijā sastopamajām grauzēju sugām hantavīrusi konstatēti svītrainajai klaidoņpelei (Apodemus agrarius) (Hantaan vīruss, izplatīts Āzijā, Krievijā), pelēkajai žurkai (Rattus norvegicus) (Seoul vīruss, izplatīts visā pasaulē), dzeltenkakla klaidoņpelei (Apodemus flavicollis) (Belgrade/Pobrava vīruss, izplatīts Balkānos) un meža klaidoņpelei (Clethrionomys glareolus) (Pruwala vīruss, izplatīts Skandināvijā, Eiropā, Krievijā, Balkānos). Visi šie vīrusi var izraisīt dažāda smaguma nieru disfunkcijas, kam var pievienoties hemorāģiskas manifestācijas. Vairāki hantavīrusu veidi atrasti arī ASV sastopamajām grauzēju sugām. Atšķirībā no Eiropā un Āzijā sastopamajiem hantavīrusiem, tie izraisa respiratoro ceļu infekcijas, kam raksturīga strauja gaita un augsts nāves gadījumu skaits (līdz 40%). Grauzējiem var attīstīties hroniskas infekcijas.
Galvenais inficēšanās veids cilvēkam ir aerosolizētu vīrusu ieelpošana. Infekciozos aerosolus veido galvenokārt dzīvnieku urīns, bet sekundāri tie var veidoties arī cilvēkam darbojoties ar grauzēju piesārņotu augsni vai ligzdu materiālu. Liels inficēšanās risks ir dzīvojot mājās, kur mīt inficēti grauzēji vai tīrot inficētu grauzēju apdzīvotas telpas.
Hepatīts ir aknu iekaisums, ko nereti mēdz dēvēt arī par „dzelteno kaiti”, jo ādas un gļotādu dzelte var būt viena no aknu iekaisuma izpausmēm.
Vīrushepatīts ir infekcijas slimība, kuru izraisa hepatīta vīrusi. Plašāk izplatīti ir A hepatīts (VHA), B hepatīts (VHB) un C hepatīts (VHC), taču sastopami arī D, E, G un TT vīrushepatīti.
Inficēšanās
Hepatītu izraisošie vīrusi organismā var iekļūt:
- caur gremošanas sistēmu (VHA);
- saskaroties ar inficētām asinīm;
- veicot ārstnieciskas manipulācijas;
- dzimumkontaktu ceļā (VHB, VHC).
Iespējama arī inficēšanās vertikālās transmisijas ceļā (no inficētas grūtnieces auglim).
Inficēšanās pazīmes
Par iespējamu saslimšanu ar hepatītu liecina:
- nespēks,
- nelaba dūša, vemšana,
- bezmiegs,
- ādas nieze,
- tumšs urīns, gaiši izkārnījumi
- dzelte, kas var sākties no acu baltumiem un pārņemt visa ķermeņa ādu.
Jāņem vērā, ka dažkārt kāds no iepriekš minētajiem simptomiem var nebūt un slimība norit arī bez jebkādām pazīmēm.
Ja cilvēkam radušās veselības problēmas, kas liek domāt par saslimšanu ar kādu no hepatītu veidiem, ieteicams konsultēties pie ģimenes ārsta un veikt hepatīta testu.
Hepatīta testu (bez maksas) iespējams veikt HIV profilakses punktos visā Latvijā
Plašāka informācija:
Informatīvs materiāls "HIV un A, B ,C vīrushepatīti"
Informācija ārstniecības personām:
Slimību profilakses un kontroles centrs (turpmāk - Centrs) informē par neskaidras etioloģijas akūtā hepatīta gadījumiem bērniem, kas tika reģistrēti 2022.gada martā - aprīlī Apvienotajā Karalistē, vēlāk arī citās pasaules valstīs.[1]
Pirmo reizi par nezināmas etioloģijas akūta hepatīta gadījumiem paziņoja Apvienotā Karaliste 2022. gada 5. aprīlī, kad Skotijā iepriekš veseliem bērniem, kas jaunāki par 10 gadiem tika novērots gadījumu skaita pieaugums. 2022. gada 12. aprīlī saņemta informācija par 61 gadījumu Anglijā, Velsā un Ziemeļīrijā lielākā daļa no šiem gadījumiem ka konstatēta bērniem vecumā no 2 līdz 5 gadiem. 2022. gada 23. aprīlī Pasaules Veselības organizācija (turpmāk - PVO) ir publicējusi aktuālo informāciju par nezināmas izcelsmes akūta hepatīta gadījumiem vairākās pasaules valstīs.[2] Līdz 2022.gada 21. aprīlim ziņots par vismaz 169 akūtas hepatīta gadījumiem no 11 valstīm PVO Eiropas reģionā un vienas valsts PVO Amerikas reģionā. Par gadījumiem ziņo Apvienota Karaliste (114), Spānija (13), Izraēla (12), Amerikas Savienotas Valstis (9), Dānija (6), Īrija (< 5), Nīderlanda (4), Itālija (4), Norvēģija (2), Francija (2), Rumānija (1) un Beļģija (1). Gadījumi tika reģistrēti bērniem vecumā no 1 mēneša līdz 16 gadiem. Septiņpadsmit bērniem (apmēram 10%) bijusi nepieciešama aknu transplantācija. Turklāt ir ziņots par vismaz vienu nāves gadījumu.
Gadījumu klīniskā aina liecināja par smagu akūtu hepatītu ar paaugstinātu aknu transamināžu līmeni (alanīnaminotransferāze (ALAT) vai aspartātaminotransferāze (ASAT)) virs 500 SV/l un daudzos gadījumos bija dzelte. Dažos gadījumos ziņots par kuņģa-zarnu trakta simptomiem iepriekšējo nedēļu laikā, tostarp sāpēm vēderā, caureju un vemšanu. Vairumā gadījumu nebija drudža. Epidemioloģiskā saikne starp ziņotajiem gadījumiem vai saistība ar ceļošanu pašlaik nav noskaidrota. Saikne ar Covid-19 vakcīnu netika identificēta, un detalizēta informācija, kas tika savākta, izmantojot anketu par gadījumiem par pārtiku, dzērieniem un personīgajiem ieradumiem, neļāva identificēt nevienu izplatītu iedarbību.
Bieži sastopamie vīrusi, kas var izraisīt hepatītu (A, B, C, D un E hepatīta vīrusi), nav konstatēti nevienā no gadījumiem. Vismaz 74 gadījumos ir konstatēts adenovīruss un, veicot molekulāro testēšanu, 18 gadījumos ir identificēts adenovīrusa 41.tips. SARS-CoV-2 tika identificēts 20 gadījumos no tiem, kas tika pārbaudīti. Turklāt 19 tika atklāti ar SARS-CoV-2 un adenovīrusa vienlaicīgu infekciju.
Apvienotajā Karalistē, kurā līdz šim ziņots par lielāko daļu saslimšanas gadījumu, nesen ir novērots ievērojams adenovīrusu infekciju pieaugums sabiedrībā (visbiežāk ir konstatēts fekāliju paraugos bērniem). Nīderlande arī ziņoja par vienlaikus pieaugošu adenovīrusa cirkulāciju sabiedrībā.
Epidemioloģiskās izmeklēšanas sākotnējās hipotēzes par gadījumu etioloģisko izcelsmi bija saistītas ar infekcijas etiologiju vai iespējamu toksisku iedarbību. Ņemot vērā epidemioloģiskos un klīniskos datus, tiek uzskatīts, ka, visticamāk, hepatītiem ir infekcijas etioloģija.
Pasaules Veselības organizācija ir izstrādājusis darba gadījuma definīciju ziņošanai par nezināmas izceslmes akūta hepatīta gadījumiem:
- Apstiprināts gadījums: pašlaik nav
- Aizdomīgs gadījums: persona vecumā līdz 16 gadiem, kas slimo ar akūtu hepatītu (A,B,C,D,E hepatīts nav apstiprināts *) ar seruma transamināžu (ASAT vai ALAT) līmeni virs 500 SV/L, pēc 2021. gada 1. janvāra.
- Epidemioloģiski saistīts gadījums: persona, kas slimo ar akūtu hepatītu (A,B,C,D,E hepatīts nav apstiprināts*) jebkurā vecumā un ir ciešā kontaktā ar apstiprinātu gadījumu, kopš 2021. gada 1. janvāra.
*Ja tiek gaidīti A,B,C,D,E hepatīta seroloģijas rezultāti, bet ir izpildīti citi kritēriji, par tiem var ziņot un tie tiks klasificēti kā “gaidošā klasifikācija”. Gadījumi, kuriem ir citi akūta hepatīta klīniskās izpausmes skaidrojumi, tiek atmesti.
Apvienotās Karalistes Veselības drošības aģentūra ir publicējusi vadlīnijas klīnicistiem, tostarp padomus laboratoriskai izmeklēšanai akūta hepatīta gadījumos bērniem, lai noskaidrotu hepatīta iespējamo etioloģiju.[3]
Epidemioloģiskā situācija Latvijā šobrīd neliecina par akūta hepatīta gadījumu skaita pieaugumu. 2022.gadā Centrs nav saņēmis steidzamos paziņojumus par akūta hepatīta gadījumiem bērniem.
Centrs turpina sekot epidemioloģiskajai situācijai ārvalstīs un lūdz ziņot par katru akūta hepatīta gadījumu, lai laikus konstatētu un reaģētu uz sabiedrības veselības apdraudējumiem. Ludzam pievērst uzmanību uz norādēm, kas liecinātu par akūtu hepatītu bērniem līdz 16 gadu vecumam ar raksturīgām pazīmēm - dzelte, slikta dūša, vemšana, caureja, sāpes muskuļos, tumš urīns, citi hepatītam raksturīgie klīniskie simptomi vai paaugstinātas aknu transamināzes (ALAT, ASAT).
Par katru gadījumu vienas darba dienas laikā ziņot SPKC pa tālruni - 67271738 un nosūtīt aizpildīto 058/U veidlapu „Steidzamais paziņojums par infekcijas slimību, infekcijas slimības izraisītāja konstatēšanu, rezistentu mikroorganismu izdalīšanu un vakcinācijas izraisītu komplikāciju”. Slimnīcu klīnicistiem jābūt informētiem par iespējamiem jauniem akūta ne-A-E hepatīta gadījumiem bērniem līdz 16 gadu vecumam ar seruma transamināžu > 500 SV/L (ASAT vai ALAT).
Centra tīmekļa vietnē ir pieejama informācija par ziņošanas kārtību infekcijas slimību gadījumos.[4]
[1] https://www.ecdc.europa.eu/en/news-events/update-hepatitis-unknown-origin-children
[2] https://www.who.int/emergencies/disease-outbreak-news/item/multi-country-acute-severe-hepatitis-of-unknown-origin-in-children
[3] https://www.gov.uk/government/publications/hepatitis-increase-in-acute-cases-of-unknown-aetiology-in-children/increase-in-acute-hepatitis-cases-of-unknown-aetiology-in-children
[4] https://www.spkc.gov.lv/lv/infekcijas-slimibu-registracija
A hepatīts un tā profilakse
Hepatīts ir aknu iekaisums. Aknas ir lielākais dziedzeris, kas organismā nodrošina vairākas vitāli svarīgās funkcijas, kuras iekaisuma (hepatīta) rezultātā tiek traucētas. Hepatītam ir dažādi cēloņi, t.sk. vīrusi. A hepatīts (agrāk pazīstams kā Botkina slimība) ir akūta infekcijas aknu slimība, ko izraisa A hepatīta vīruss.
Infekcijas izplatīšanās veids
Infekcijas avots ir inficētā persona – slimnieks vai cilvēks, kuram infekcija norit bez simptomiem (slimības pazīmēm). Inficētā persona izdala A hepatīta vīrusu ar fekālijām. Ar inficētās personas rokām, ja tās nav rūpīgi nomazgātas pēc tualetes apmeklēšanas, vīruss var nonākt uz apkārtējiem priekšmetiem, pārtikas produktiem. Dzeramais ūdens var būt piesārņots ar notekūdeņiem vai ar fekālijām piesārņotajiem gruntsūdeņiem. Tāpat varbūt piesārņots peldvietu ūdens. A hepatīta vīruss ir izturīgs vidē, un lai inficētos ir nepieciešams niecīgs izraisītāja daudzums.
A hepatīts izplatās kā zarnu infekcija (fekāli orālais inficēšanās mehānisms). Tipiskie A hepatīta izplatīšanās ceļi ir šādi:
- no cilvēka uz cilvēku tieša kontakta ceļā un ar sadzīves priekšmetiem, kas piesārņoti ar slimnieka fekālijām pat acīm neredzamā daudzumā;
- dzerot ar A hepatīta vīrusu piesārņotu ūdeni vai lietojot uzturā produktus, kas piesārņoti ar A hepatīta vīrusu pagatavošanas, uzglabāšanas vai pasniegšanas laikā;
- dzimumakta laikā ar inficēto personu, īpaši praktizējot riskantas seksuālas aktivitātes, t.sk. kad ir iespējama inficēšanās fekāli orālā ceļā;
- peldoties ūdenskrātuvēs, kas piesārņotas ar notekūdeņiem un cilvēku fekālijām.
A hepatīta vīruss viegli izplatās, ja netiek ievērota personīgā higiēna. Ja tiek piesārņots ūdens vai pārtikas produkti, var izcelties slimības uzliesmojumi ar lielu saslimušo skaitu. Bieži grupveida saslimšanas gadījumi tiek novēroti ģimenēs un bērnu izglītības iestādēs (tādēļ A hepatīts dažreiz tiek saukts par „netīro roku slimību”).
Izplatība
A hepatīts izplatīts visā pasaulē, taču visbiežāk valstīs, kurās ir slikti higiēnas apstākļi un grūtības ar droša dzeramā ūdens apgādi. Tādēļ, plānojot ceļojumus, jāņem vērā infekcijas izplatība konkrētajā reģionā.
Ļoti augsts inficēšanās risks ir Āfrikā, Dienvidamerikā un Dienvidaustrumāzijā, augsts risks – Brazīlijas Amazones baseinā, Ķīnā un Latīņamerikā, vidējs – Dienvidu un Austrumeiropā, dažādos Vidējo Austrumu rajonos. Latvijā pēdējais A hepatīta uzliesmojums tika reģistrēts 2008.-2009. gadā un tas skāra vairāk nekā 5000 iedzīvotājus.
Slimības apraksts
No inficēšanās brīža līdz parādās pirmie slimības simptomi paiet vidēji no 15 līdz 50 dienām (vidēji 4 nedēļas). Slimības sākumā raksturīga pazemināta ēstgriba, savārgums, paaugstināta temperatūra, slikta dūša un biežāka vēdera izeja, pēc dažām dienām parādās dzelte un tumšs urīns. Bērniem infekcija biežāk norit vieglā formā vai bez izteiktiem simptomiem, pieaugušajiem slimība var noritēt smagākā formā, un tā ilgst vairākas nedēļas ar atveseļošanās periodu vairāku mēnešu garumā. Vidēji divām trešdaļām saslimušo A hepatīts noris bez dzeltes.
Svarīgi, ka jau otrajā inkubācijas perioda pusē (krietni pirms simptomu parādīšanos) A hepatīta vīruss izdalās ar slimnieka fekālijām. Tas nozīmē, ka cilvēks, pats jūtoties vesels, var izplatīt infekciju, ja neievēro personīgo higiēnu.
No epidemioloģiskā viedokļa A hepatīta bezsimptomu vai bezdzeltes forma ir bīstamākā, jo saslimusī persona, nezinot par savu infekciozitāti, bieži turpina izplatīt vīrusu, neierobežojot savas ikdienas aktivitātes.
Parasti A hepatīts norit vieglā formā, bet var izraisīt arī smagu aknu bojājumu. Ārstēšanas laikā jāievēro miers un diēta – jāizvairās no treknu, asu, ceptu un žāvētu produktu lietošanas uzturā; nedrīkst lietot alkoholu un narkotiskās vielas, kas ļoti negatīvi ietekmē aknu darbību un pasliktina slimības iznākuma prognozi.
Akūts A hepatīts parasti neatstāj sekas, bet mēdz būt gadījumi, kad slimības laikā rodas komplikācijas un aknu darbības traucējumi. Atšķirībā no B un C hepatīta, A hepatīts „nepāriet” hroniskā formā.
Profilakse
Specifiskā profilakse
Visefektīvākais specifiskās A hepatīta profilakses līdzeklis ir vakcinācija. Lai izstrādātos ilgstoša imunitāte pret A hepatītu, nepieciešams saņemt divas vakcīnas devas ar intervālu 6 līdz 12 mēneši. Veicot vakcināciju, jāņem vērā, ka imunitāte izveidosies 2 – 4 nedēļu laikā pēc pirmās potes saņemšanas. Izmantojot kombinēto vakcīnu pret A un B hepatītu, var iegūt aizsardzību pret abām infekcijām, taču šajā gadījumā vakcinācijas kurss sastāv no trijām potēm.
Vakcinācija pret A hepatītu ieteicama tām A hepatītu nepārslimojušām personām, kuras:
- plāno ceļot uz vidēji vai izteikti endēmiskām valstīm (ieskaitot Āfriku, Vidusāziju, Dienvidameriku un Centrālo Ameriku), it īpaši, ja tajās plānots uzturēties ilgu laiku vai arī doties turp atkārtoti;
- plāno ceļot uz valstīm, kurās ir reģistrēts A hepatīta uzliesmojums (saslimstības pieaugums);
- praktizē riskantas seksuālas aktivitātes, t.sk. kad ir iespējama inficēšanās fekāli orālā ceļā;
- lieto narkotiskās vielas.
Vakcinācija pēc kontakta ar A hepatīta slimnieku
Saslimšanas novēršanas nolūkā vakcinācija pret A hepatītu ir ieteicama personām, kuras bija pakļautas inficēšanās riskam, ja ir iespējams to veikt divu nedēļu laikā pēc kontakta. Citu valstu pieredze liecina, ka vakcinācija ļauj veiksmīgi kontrolēt A hepatīta uzliesmojumus, t. sk. infekcijas skartajās iestādēs un apturēt infekcijas izplatīšanos. Tomēr jāņem vērā, ka Latvijā vakcinācija pret A hepatītu nav iekļauta vakcinācijas kalendārā un netiek apmaksāta no valsts budžeta līdzekļiem.
Nespecifiskā profilakse
Visiem cilvēkiem, kuri nav imūni pret A hepatītu (nav pārslimojuši A hepatītu un /vai nav tikuši vakcinēti), īpaši jāuzmanās no iespējami piesārņotas pārtikas un nedroša ūdens lietošanas, peldēšanās nezināmās ūdenskrātuvēs, bet it īpaši jāievēro roku higiēna, telpu, koplietošanas priekšmetu, darba virsmu mazgāšana un nepieciešamības gadījumos dezinfekcija.
Roku higiēna
Roku higiēnas ievērošana ir ļoti svarīgs pasākums vairāku infekcijas slimību, it īpaši akūtu zarnu infekciju profilaksei. No tā, cik kvalitatīvi un bieži tiek mazgātas rokas, ir atkarīga gan paša, gan citu cilvēku inficēšanās novēršana. Kaut gan roku higiēna ir ļoti efektīvs A hepatīta profilakses paņēmiens, tomēr jāatceras, ka tā ir nespecifiska infekcijas profilakse, kas nedod 100% efektu, jo nav iespējams panākt, ka rokas vienmēr ir tīras.
Mazgājot rokas, svarīgākais nav mazgāšanas reižu skaits, bet mazgāt rokas brīžos, kad tas ir sevišķi svarīgi:
- pēc tualetes apmeklēšanas;
- pēc sabiedrisko vietu apmeklēšanas, t. sk., vienmēr atgriežoties mājās, atnākot uz bērnudārzu, skolu, darba vietu;
- pirms ēšanas un dzeršanas;
- pirms ēdiena gatavošanas un pasniegšanas;
- pirms zāļu lietošanas, dekoratīvās kosmētikas uzlikšanas, rīcības ar kontaktlēcām;
- kad rokas ir acīmredzami netīras;
- ja konkrētā situācijā rodas šaubas par roku tīrību;
- pēc kontakta ar slimnieku;
- pēc kontakta ar slimnieka aprūpes priekšmetiem, rotaļlietām un citiem priekšmetiem, ar kuriem slimniekam ir kontakts.
Kā pareizi mazgāt rokas?
- Pirms roku mazgāšanas jāpārliecinās, vai pie roku mazgātnes ir visi nepieciešamie piederumi roku mazgāšanai.
- Saslapina rokas un apakšdelmus zem tekoša ūdens strūklas.
- Pārklāj rokas ar ziepēm (ieteicams izmantot šķidrās ziepes no slēgta trauka, jo uz cieto ziepju virsmām un ziepju traukos var saglabāties dažādi mikroorganismi no iepriekšējiem lietotājiem).
- Ziepes rokās saputo.
- Vismaz 10 sekundes enerģiski ieziepē roku virsmas, jo mazgāšanas līdzekļa efektivitāte ir atkarīga arī no tā iedarbības laika.
- Kārtīgi no visām pusēm berž pirkstus, pirkstu starpas un plaukstas (nedrīkst aizmirst noberzt plaukstu virspuses), kā arī iztīra nagus. Šajā laikā rokas nevajag turēt zem ūdens strūklas. Jāatceras, ka pēc paviršas mazgāšanas uz rokām paliek vietas, kur var saglabāties infekcijas slimību izraisītāji.
- Vismaz 10 sekundes rokas noskalo zem tekoša ūdens strūklas.
- Roku mazgāšanas laikā jāizvairītās no ūdens šļakstīšanās vai pieskaršanās izlietnei.
- Rokas nosusina. Ieteicams lietot vienreizlietojamos papīra dvieļus. Koplietojamie auduma dvieļi nav ieteicami, jo nav zināms, cik rūpīgi un efektīvi nomazgāja rokas cilvēki, kuri lietoja dvieli pirms Jums.
- Ja nav iespējams lietot vienreizlietojamos papīra dvieļus un šķidrās ziepes, slimniekam vēlams lietot atsevišķas ziepes un dvieli.
- Ar roku regulējamu ūdens krānu aizgriež ar papīra dvieļa palīdzību. Uz ūdens krāna rokturiem var atrasties infekcijas slimību izraisītāji, jo tiem pieskaras arī pirms roku mazgāšanas.
- Papīra dvieli met atkritumu tvertnē, nepieskaroties papīrgrozam ar rokām.
- Ja uz vietas nav roku mazgāšanas aprīkojuma, ir pārtraukta ūdens padeve vai nav pieejams dzeramā ūdens kvalitātes kritērijiem atbilstošs ūdens, var veikt roku dezinfekciju bez mazgāšanas, lietojot ātras un noturīgas darbības roku dezinfekcijas līdzekli. Roku dezinfekciju bez mazgāšanas var veikt tikai tad, ja rokas nav acīmredzami netīras.
Lai veicinātu pareizas roku higiēnas ievērošanas iespēju, jānodrošina tualetēs šķidrās ziepes roku mazgāšanai un vienreizlietojamos dvieļus roku nosusināšanai, kā arī atkritumu tvertnes, kuru atvēršanai nav nepieciešama pieskaršanās ar roku. Bērnu izglītības iestādes, slimnīcas un sociālās aprūpes iestādes vēlams nodrošināt ar informatīvajiem materiāliem (piem., plakātiem, bukletiem u.c), kuros attēlota pareiza roku mazgāšanas procedūra.
Bērnu izglītošana ir svarīgs A hepatīta un citu slimību profilakses veids!
Vecākiem, audzinātājiem un skolotājiem ieteicams izglītot bērnus par personīgās higiēnas jautājumiem, kas uzskatāmi par A hepatīta un citu infekcijas slimību nespecifisku profilaksi:
- pārliecināties, ka bērni pareizi un rūpīgi mazgā rokas;
- ja rokas nav mazgātas, izvairīties no pieskaršanās acīm, degunam un mutei;
- iemācīt bērniem neēst pārtikas produktus, iepriekš nenomazgājot rokas, kā arī nebāzt mutē rotaļlietas, pirkstus, zīmuļus un citus priekšmetus, jo uz tiem var būt infekcijas izraisītāji;
- nelietot kopīgus traukus - glāzes, karotes u.c.;
- lietot uzturā tikai drošu dzeramo ūdeni;
- nedzert ūdeni no krāna, jo krāna virsma var būt piesarņota;
- nelietot uzturā nemazgātus augļus, ogas un dārzeņus;
- nepeldēties ūdenskrātuvēs, kas nav šim mērķim paredzētas vai, ja rodas šaubas par ūdens kvalitāti.
- peldēšanās laikā nenorīt ūdeni un nemērcēt seju.
Ieteikumi A hepatīta profilaksei izglītības iestādēs
Izglītības iestāžu administrācijai būtu jānodrošina bērniem atbilstoši apstākļi personīgas higiēnas ievērošanai, kā arī jāveicina šādi pasākumi:
- pastāvīgi uzturēt darba kārtībā sanitāri tehniskās ierīces;
- nodrošināt iespēju ievērot personīgo higiēnu, t.sk. nodrošināt tualetes telpas ar šķidrajām ziepēm roku mazgāšanai un atbilstošiem roku nosusināšanas līdzekļiem (koplietošanas auduma dvieļi var veicināt infekcijas slimību izplatīšanos), izvietot informatīvus plakātus par pareizu roku mazgāšanas procedūru;
- izglītības iestādēs, kur ir peldbaseini, īpašu uzmanību veltīt peldbaseinu uzturēšanai un kopšanai atbilstoši higiēnas prasībām;
- nodrošināt bērnus ar drošu dzeramo ūdeni un nepieļaut, ka bērni dzer no krāniem, lieto kopējus traukus;
- rūpīgi sekot, lai bērni mazgā rokas, palīdzēt to darīt maziem bērniem, kuri vēl neprot mazgāt rokas;
- veikt telpu un koplietošans priekšmetu regulāru mitro uzkopšanu, ja nepieciešams (piem., piesārņojums ar fekālijām), izmantojot dezinfekcijas līdzekļus;
- informēt bērnus un bērnu vecākus par A hepatīta profilaksi.
Ieteikumi A hepatīta profilaksei izglītības, sociālās arpūpes, ārstniecības iestādēs strādājošiem un pārtikas apritē iesaistītājiem darbiniekiem
Darbiniekiem nepieciešams vienmēr rūpīgi ievērot pareizu roku mazgāšanas procedūru un atcerēties, ka:
- nedrīkst apmeklēt darbu, ja ir novērojami infekcijas slimības simptomi (caureja, vemšana, dzelte, paaugstināta ķermeņa temperatūra u.c.) un nekavējoties informēt par to darba dēvēju;
- nedrīkst uzsākt darbu pēc slimības, kamēr nav saņemts ārsta atzinums par izveseļošanos;
- pēc kontakta ar A hepatīta slimnieku nepieciešama obligāta medicīniskā novērošana pie ģimenes ārsta.
Ieteikumi A hepatīta profilaksei pārtikas sagatavošanas un pasniegšanas laikā
- pirms ēdiena gatavošanas vai pasniegšanas vienmēr nomazgājiet rokas;
- vienmēr rūpīgi nomazgājiet svaigus dārzeņus, ogas, augļus un zaļumus;
- neļaujiet pagatavotam ēdienam saskarties ar jēliem pārtikas produktiem un netīriem iepakojuma materiāliem un priekšmetiem;
- gatavo un jēlo produktu pārstrādei lietojiet atsevišķus traukus, nažus un dēlīšus;
- neiesaistieties ēdiena gatavošanā vai pasniegšanā, ja jums ir infekcijas slimības pazīmes, t.sk. ķermeņa temperatūras paaugstināšanās, caureja, vemšana, stipras iesnas, klepus, strutainas brūces uz rokām vai dzelte.
- sargājiet pārtikas produktus no kukaiņu, grauzēju un citu dzīvnieku piekļūšanas.
Telpu, priekšmetu tīrīšana un dezinfekcija
Telpu un priekšmetu mazgāšana un tīrīšana veicama rūpīgi, pievēršot uzmanību klozetpodiem, ūdensvadu krāniem, koplietošanas priekšmetiem, traukiem, rotaļlietām, durvju rokturiem, margām, datoru tastatūrai, planšetdatoriem un mobilajiem tālruņiem.
Saslimšanas gadījumā
A hepatīta simptomu parādīšanās gadījumā nekavējoties jāmeklē ārsta palīdzība. Runājot ar ārstu vai epidemiologu, jāsniedz pēc iespējas precīzāka informācija par saslimšanas iespējamiem cēloņiem, jo sniegtā informācija var palīdzēt organizēt nepieciešamos pasākumus, lai pasargātu no saslimšanas citus cilvēkus!
Ja ģimenē ir A hepatīta slimnieks
Parasti slimnieks izdala A hepatīta vīrusu ar fekālijām jau divas nedēļas pirms slimības simptomu parādīšanās un turpinās vēl dažas dienas pēc dzeltes parādīšanās. Ja rokas nav rūpīgi nomazgātas pēc tualetes apmeklēšanas, vīruss var nonākt uz apkārtējiem priekšmetiem un pārtikas produktiem, un rādīt inficēšanās risku citiem ģimenes locekļiem. A hepatīta vīruss ir izturīgs un ilgi saglabājas ārējā vidē, tāpēc, lai nepieļautu tālāku infekcijas izplatīšanos ģimenē, ir svarīgi ievērot piesardzības pasākumus:
- regulāri dezinficēt priekšmetus, kas nonāk saskarē ar slimnieka fēcēm (izkārnījumiem), urīnu u.c.;
- regulāri veikt telpu mitro uzkopšanu, koplietošanas ierīču (piem., klozetpodi, ūdens krāni) un priekšmetu (piem., durvju rokturi, datoru tastatūras, tālvadības pulti) tīrīšanu, lietojot sadzīves dezinfekcijas līdzekļus;
- slimniekam iedalīt atsevišķus traukus, higiēnas priekšmetus, rotaļlietas u.c., veikt to dezinfekciju un mazgāšanu;
- visiem ģimenes locekļiem stingri ievērot roku higiēnu (skatīt sadaļu “Roku higiēna”);
- ja ģimenē ir bērni, pārliecināties, ka viņi pareizi un rūpīgi mazgā rokas;
- sekot, lai bērni neēstu pārtikas produktus, iepriekš nenomazgājot rokas, kā arī nebāztu mutē rotaļlietas, pirkstus, zīmuļus un citus priekšmetus, jo uz tiem var būt infekcijas izraisītāji;
- bez īpašas vajadzības neuzņemt viesus, nerīkot saviesīgus pasākumus ar cienasta pasniegšanu.
Paaugstinātas piesardzības pasākumus ir nepieciešamas ievērot piecas nedēļās (35 dienas) kopš A hepatīta slimnieka hospitalizācijas vai sešas nedēļas (42 dienas) no dzeltes paradīšanās, ja slimnieks ārstējas mājās. Jāatceras, ka ģimenē varētu būt arī citi ar A hepatīta vīrusa inficēti cilvēki, kuriem infekcija norit bez slimības simptomiem, bet viņi arī var izdalīt vīrusu.
Papildu informācija par A hepatītu un tā profilaksi ir pieejama SPKC mājaslapā:
-
A hepatīta profilakse ceļotājiem: https://www.spkc.gov.lv/lv/jaunums/hepatita-profilakse-celotajiem
- Ieteikumi pirmsskolas izglītības iestādēm, ja reģistrēts A hepatīta gadījums: https://www.spkc.gov.lv/lv/profesionali/ieteikumi-skolam-un-bernudarzi/get/nid/12
- Ieteikumi skolām, ja reģistrēts A hepatīta gadījums: https://www.spkc.gov.lv/lv/profesionali/ieteikumi-skolam-un-bernudarzi/get/nid/13
- Informācija un ieteikumi darba devējiem par A hepatīta profilaksi: https://www.spkc.gov.lv/lv/profesionali/ieteikumi-darba-devejiem
- Informācija ārstniecības personām par A hepatītu: https://www.spkc.gov.lv/lv/profesionali/infekcijas-slimibas1/arstniecibas-personam
Informācija ārstniecības personām:
Kas ir hepatīts?
Hepatīts ir aknu iekaisums. Aknas ir ļoti svarīgs orgāns cilvēka organismā, kas piedalās gremošanas procesā, attīra asinis un cīnās ar infekcijām. Aknu iekaisumu var izraisīt pārmērīga alkohola lietošana, toksīni, atsevišķi medikamenti vai arī dažas slimības (ģenētiskas, vielmaiņu vai autoimūnās saslimšanas, aptaukošanās). Tomēr visbiežāk hepatītu izraisa vīrusi. Izplatītākie no tiem ir A, B un C hepatīta vīrusi.
Kā var inficēties ar B hepatītu?
B hepatīts izplatās, kontaktējoties ar inficēta cilvēka ķermeņa šķidrumiem. Biežāk inficēšanās notiek kontaktējoties ar asinīm, taču arī sperma, siekalas, vaginālais sekrēts un citi cilvēka bioloģiskie šķidrumi var saturēt B hepatīta vīrusu, līdz ar to potenciāli bīstami. Izraisītājs nonāk vesela cilvēka organismā caur bojātu ādu vai gļotādu. Izplatītākie inficēšanās veidi:
- Seksuālais kontakts ar inficētu personu, ja netiek lietots prezervatīvs;
- Narkotisko vielu lietošana, ja tiek izmantoti kopīgi injicēšanās piederumi (šļirces, adatas) vai citi narkotiku gatavošanas vai lietošanas priekšmeti, kas piesārņoti ar inficētas personas asinīm;
- Ārstniecības manipulācijas, ja netiek nodrošināti infekciju kontroles pasākumi, piemēram, atbilstoša instrumentu apstrāde, roku un virsmu dezinfekcija, medicīnisko cimdu maiņa, kad ir kontakts ar asinīm;
- Dzemdību laikā jaundzimušais var inficēties no inficētas mātes;
- Sadzīvē lietojot inficētas personas higiēnas piederumus (skuvekļi, zobu birstes u.c.), kas var traumēt ādu vai gļotādu;
- Veicot skaistumkopšanas procedūras (pīrsingu, tetovēšanu, manikīru, pedikīru), ja netiek ievērotas darba piederumu lietošanas un apstrādes prasības;
- Traumas, nelaimes gadījumi, piemēram, saduršanās ar asins piesārņotiem asiem priekšmetiem;
- Inficēšanās asins pārliešanas rezultātā pašreiz nav aktuāls B hepatīta izplatīšanās veids, jo Latvijā un vairākās citās valstīs tiek nodrošināti nepieciešamie pasākumi, lai pārbaudītu donoru asinis. Tomēr inficēšanās var notikt mazattīstītajā valstī, kur nav nodrošināta pienācīga donoru asins kontrole, piemēram, ja tūristam ir noticis nelaimes gadījums un tiek sniegta neatliekamā medicīniskā palīdzība ar asins pārliešanu.
Izkārnījumi, deguna izdalījumi, siekalas, krēpas, sviedri, asaras, urīns un atvemtās masas netiek uzskatītas par būtiski infekcioziem, ja vien tie nesatur asinis. Inficēšanās risks ar B hepatīta vīrusu, kontaktējoties ar šiem izdalījumiem, ir ļoti zems. B hepatīts neizplatās klepojot, šķaudot, barojot bērnu ar krūti, caur apskāvieniem vai sarokojoties. Kaut gan vīruss atrodams siekalās, ir ļoti maza varbūtība, ka cilvēks var inficēties no hroniska B hepatīta slimnieka siekalām, piemērām, lietojot kopīgus traukus. Šis vīruss neizplatās arī ar pārtiku vai dzeramo ūdeni.
Personas ar bezsimptomu B hepatīta infekciju arī var izplatīt vīrusu, līdzīgi kā pacienti ar akūtu vai hronisku B hepatītu, kuriem ir slimības pazīmes.
Kā konstatē, ka cilvēkam ir B hepatīts?
Apstiprināt B hepatītu ir iespējams, veicot asins izmeklēšanu. Ar dažādiem laboratorijas testiem var noteikt: vai cilvēks nekad nav bijis inficēts, ir bijis inficēts un ir atbrīvojies no vīrusa vai arī ir inficēts šobrīd.
B hepatīta eksprestestu bez maksas un anonīmi iespējams veikt HIV profilakses punktos visā Latvijā, sev tuvāko HIV profilakses punktu meklē www.spkc.gov.lv sadaļā „HIV profilakse”. Arī visi donori tiek izmeklēti uz B un C hepatītu asins nodošanas laikā.
Kam ir ieteicama izmeklēšana uz B hepatītu?
Valsts apmaksāta laboratoriskā pārbaude uz B hepatītu tiek veikta visiem asins un citu bioloģisko materiālu donoriem, visām grūtniecēm, hemodiālizes pacientiem, personām, kuras bija kontaktā ar B hepatīta slimnieku (seksuāls kontakts, ilgstošs sadzīves kontakts u.c.), kā arī pacientiem, par kuriem ārstam ir aizdomas par saslimšanu ar B hepatītu.
Ņemot vērā infekcijas riska faktorus, testēšana uz B hepatītu ir ieteicama:
- seksuāli transmisīvu slimību (gonoreja, sifiliss), HIV infekcijas, C hepatīta pacientiem;
- injicējamo narkotiku lietotājiem;
- seksuālās uzvedības riska personām (bieža seksuālo partneru maiņa, seksuālo pakalpojumu sniegšana vai saņemšana);
- vīriešiem, kam ir sekss ar vīriešiem;
- ja ir bijusi asins pārliešana pirms 1970. gada;
- slimniekiem, kuri bieži saņem injekcijas (piemērām, cukura diabēta slimnieki, imūnsupresivās, ķīmijterapijas vai hemodialīzes pacienti).
Kā ārstē B hepatītu?
Akūta B hepatīta gadījumā rekomendē atpūtu, atbilstošu diētu, šķidrumu lietošanu un ārsta uzraudzību. Smagākos gadījumos nepieciešama ārstēšana slimnīcā. B hepatītu iespējams izārstēt divu mēnešu laikā. Nepilnīgas izārstēšanas rezultātā, t. sk., kad B hepatīts sākotnēji noritēja viegli un nebija diagnosticēts, infekcija var attīstīties hroniskā formā. Hroniska B hepatīta gadījumā regulāri jānovērtē aknu audu bojājuma pakāpe. Hroniska B hepatīta gadījumā valsts kompensējamo zāļu sarakstā ambulatorai ārstēšanai ir iekļautas noteiktas zāles ar 100% kompensācijas apmēru.
Vai ir iespējams novērst inficēšanos ar B hepatītu?
Jā. Pret B hepatītu ir pieejama efektīva un droša vakcīna, un vakcinācija ir labākais un visefektīvākais aizsardzības veids. Vakcinācija nodrošina aizsardzību pret B hepatītu visa mūža garumā. Vakcinācijas kurs ietver trīs potes, kuras pēc standarta shēmas jāsaņem 6 mēnešu laikā. Iespējama vakcinācija arī pēc paātrinātās shēmas, piemērām, ceļotājiem, lai ātrāk sasniegtu nepieciešamu aizsardzību pirms ceļojuma.
1997. gadā Latvijā tika uzsākta jaundzimušo vakcinācija pret B hepatītu, kas ievērojami samazināja inficēšanos bērnu un jauniešu vidū. Bērni tiek vakcinēti imunizācijas kalendāra ietvaros, ko apmaksā valsts. Vakcinācija ir obligāta medicīnas darbiniekiem un citu profesiju pārstāvjiem, kuri savā darbā bieži saskaras ar cilvēku asinīm.
Vakcinēties pret B hepatītu būtu ieteicams arī šādām iedzīvotāju grupām:
- personām, kurām ir ilgstošs seksuāls vai tuvs sadzīves kontakts ar B hepatīta inficētu personu;
- augsta riska seksuālās uzvedības personām (bieži maina seksuālos partnerus, sniedz vai izmanto seksuālos pakalpojumus);
- injicējamo narkotiku lietotājiem;
- vīriešiem, kuriem ir sekss ar vīriešiem;
- ceļotājiem, kuri plāno ilgu laiku uzturēties mazattīstītajās valstīs;
- cilvēkiem, kuri atrodas ieslodzījumā;
- ar C hepatītu inficētām personām;
- HIV inficētām personām;
- hemodialīžu pacientiem;
- ilgstošas uzturēšanās speciālo iestāžu iemītniekiem un darbiniekiem (psihoneiroloģiskās aprūpes, sociālo dienestu u. c.).
Minētām riskā grupām vakcinācija pret B hepatītu nav apmaksāta no valsts budžeta līdzekļiem.
Lai vakcinētos, dodieties pie sava ģimenes ārsta vai uz tuvāko vakcinācijas iestādi, līdzi ņemot potēšanas pasi!
Citi profilakses pasākumi.
B hepatīta profilakses pasākumi: ievērot drošu seksu, izvairīties no tetovēšanas, pīrsinga, manikīra, pedikīra pakalpojumu saņemšanas neoficiālajās šo pakalpojumu sniegšanas vietās, t. sk. ceļojuma laikā eksotiskajās valstīs, nepieskarties bez aizsargcimdiem ar asinīm aptraipītiem priekšmetiem, t. sk. sadzīves un higiēnas priekšmetiem, injicējamo narkotisko vielu lietotājiem neizmantot lietotas adatas, šļirces un citus piederumus.
Kā rīkoties, ja ir aizdomas par saslimšanu ar B hepatītu?
Jāvēršas pie sava ģimenes ārsta. Nepieciešamības gadījumā, ģimenes ārsts var ieteikt konsultēties ar aknu slimību speciālistu (hepatologu vai infektologu), kurš noteiks plašākus izmeklējumus aknu bojājumu līmeņa noteikšanai un turpmākai ārstēšanai.
Ja ārsta padoms nepieciešams ārpus Tava ģimenes ārsta darba laika, zvani uz Ģimenes ārstu konsultatīvo tālruni – 66016001! Tālruņa darba laiks: darba dienās no plkst.17.00 līdz 8.00, bet brīvdienās un svētku dienās – visu diennakti.
Plašāku informāciju par infekcijas slimībām, vakcināciju un profilaksi meklē www.spkc.gov.lv, kā arī pie sava ģimenes ārsta.
Hepatīta testu (bez maksas) iespējams veikt HIV profilakses punktos visā Latvijā
Vīrushepatīts C, līdzīgi B hepatītam, izplatās ar inficētu asiņu starpniecību. Injekcijas un citas manipulācijas ar ādas vai gļotādas bojājumu tiek uzskatītas par visizplatītāko pārneses veidu, retāk – seksuālās transmisijas un vertikālās transmisijas ceļš. C hepatīts ir ļoti izplatīta infekcija injicējamo narkotiku lietotāju un ar tiem saistīto personu vidē.
Diagnostika
Slimību diagnosticē, veicot speciālas asins laboratoriskās pārbaudes, ja ir epidemioloģisks vai klīnisks iemesls – veiktas medicīniskas vai citas manipulācijas, narkotiku lietošana, gadījuma dzimumsakari (nelietojot prezervatīvu), nespecifiskas slimības pazīmes, piemēram, darba spēju samazināšanās, slikta dūša, sāpes vēderā, vemšana, bezmiegs, ādas nieze, tumšs urīns, gaiši izkārnījumi, dzelte vai citas veselības problēmas.
Ārstēšana
Diemžēl nav specifiskas profilakses (vakcīnas) pret C hepatītu, toties cilvēkiem ar šo vīrusslimību ir svarīgi vakcinēties gan pret A hepatītu, gan B hepatītu, lai novērstu citas hepatīta infekcijas pievienošanos un attālinātu nopietnu aknu slimību attīstību (ciroze, vēzis).
Līdz pat 85% gadījumu C hepatīts norit hroniskā formā. Hroniska C hepatīta gadījumā ārsts nozīmēs specifisku ārstēšanu ar iedarbīgiem pretvīrusu preparātiem. Šobrīd ir pieejama valsts apmaksāta C hepatīta ārstēšana ar tiešās iedarbības pretvīrusa zālēm, kuras atbrīvo no vīrusa vairāk nekā 96% gadījumu. Efektīvai ārstēšanai nepieciešama pacienta līdzestība (pacients stingi ievēro ārsta norādījumus attiecībā uz pareizu zāļu lietošanu, ārsta apmeklēšanu utml.). Ārstēšanas ilgums parasti ilgst vidēji 12 nedēļas. Atsevišķos gadījumos ārstēšana var būt ilgāka.
Kā izvairīties no inficēšanās?
Ņemot vērā, ka nav izstrādāta vakcīna pret vīrsuhepatītu C, ieteicams vakcinēties gan pret A hepatītu, gan B hepatītu, jo tas palīdz novērst citas hepatīta infekcijas pievienošanos un samazina iespēju saslimt ar aknu cirozi vai pat aknu vēzi.
Papildu aizsardzību nepieciešams ievērot, nodarbojoties ar seksu, lietojot kopīgus medicīnas un kosmetoloģijas rīkus.
Ja cilvēkam radušās veselības problēmas, kas liek domāt par saslimšanu ar kādu no hepatītu veidiem, ieteicams konsultēties pie ģimenes ārsta un veikt hepatīta testu.
Hepatīta testu (bez maksas) iespējams veikt HIV profilakses punktos visā Latvijā
E hepatīts un tā profilakse
E hepatīts ir akūta infekcijas aknu slimība, ko izraisa E hepatīta vīruss. E hepatīta vīrusam ir četri genotipi: 1. un 2. genotipi konstatēti tikai cilvēkiem, bet 3. un 4. tipi cirkulē dzīvnieku (piem. cūkas, meža cūkas, brieži) vidū un var izraisīt inficēšanos cilvēkiem.
Ar E hepatītu galvenokārt slimo jaunie cilvēki 15-40 gadu vecumā.
Infekcijas izplatīšanās veids
Infekcija izplatās fekāli orālā ceļā. Inficēšanās notiek:
- dzerot ūdeni, kas ir piesārņots ar E hepatīta vīrusu;
- lietojot uzturā nepietiekami termiski apstrādātus dzīvnieku valsts produktus (gaļu un gaļas produktus, aknu produktus) vai ar ēdienu, kas pagatavots no šiem termiski neapstrādātajiem produktiem;
- mazgājot augļus un dārzeņus ar ūdeni, kas kontaminēts ar E hepatīta vīrusu;
- vertikālā ceļā auglim caur placentu no ar E hepatītu inficētas mātes.
Inficēšanās asins pārliešanas rezultātā pašreiz nav aktuāls E hepatīta izplatīšanās veids, jo Latvijā un vairākās citās valstīs tiek nodrošināti nepieciešamie pasākumi, lai pārbaudītu donoru asinis. Tomēr inficēšanās var notikt mazattīstītajās valstīs, kur nav nodrošināta pienācīga donoru asins kontrole.
Izplatība
E hepatīts izplatīts visā pasaulē, taču visbiežāk valstīs, kurās ir slikti higiēnas apstākļi un kur nav nodrošināta kvalitatīva dzeramā ūdens apgāde. Ļoti augsts inficēšanās risks ir Āzijā un Āfrikā. Atsevišķi saslimšanas gadījumi reģistrēti arī Eiropas valstīs, tai skaitā Latvijā, bet tie galvenokārt saistīti ar personām, kas apmeklējušas endēmiskos apvidus. Tādēļ, plānojot ceļojumus, jāņem vērā infekcijas izplatība konkrētajā reģionā.
Slimības apraksts
No inficēšanās brīža līdz parādās pirmie slimības simptomi paiet vidēji no 2 līdz 10 nedēļām (vidēji 5-6 nedēļas). Slimības sākumā raksturīga paaugstināta temperatūra, pazemināta ēstgriba, caureja un vemšana, izsitumi, nieze, locītavu sāpes. Pēc dažām dienām parādās dzelte un tumšs urīns. E hepatīta vīruss izdalās no slimnieka ar fekālijām jau pirms simptomu parādīšanās un vēl 3-4 nedēļas. Bērniem infekcija biežāk norit vieglā formā vai bez izteiktiem simptomiem. Pārslimojot E hepatītu, veidojas imunitāte. Infekcijai nav hroniskas formas un E hepatīta vīrusa “nēsāšana” nav konstatēta. Atveseļošanās periods nereti ieilgst no 1-2 mēnešiem līdz pat sešiem mēnešiem.
Atsevišķām cilvēku grupām ir lielāks risks saslimst ar E hepatītu:
- imūnsupresētiem cilvēkiem;
- cilvēkiem ar jau esošiem aknu bojājumiem;
- grūtniecēm.
Ar E hepatītu inficētām sievietēm grūtniecība nereti pārtraucas spontāni. Pēc Pasaules veselības organizācijas datiem pēdējā grūtniecības trimestrī 20-25% gadījumu ir iespējama augļa letalitāte. Inficētām sievietēm apmēram 50% gadījumu dzīvi piedzimušais bērns aiziet bojā pirmajā dzīves mēnesī.
Profilakse
Nav specifiskas profilakses (vakcīnas) pret E hepatītu.
Nespecifiskā profilakse
- nedzert nezināmas izcelsmes ūdeni;
- kārtīgi izcept vai izvārīt gaļu un gaļas produktus;
- kārtīgi mazgāt zem tekoša dzeramā ūdens dārzeņus un augļus, īpaši tos, kas netiks pirms ēšanas termiski apstrādāti;
- virtuvē gatavotos un jēlos produktus glabāt un gatavot atsevišķi. Gatavo un jēlo produktu griešanai lietot atsevišķus nažus un dēlīšus. Vienmēr rūpīgi mazgāt ar mazgāšanas līdzekļiem rokas, virtuves traukus un darba virsmas pēc saskares ar jēliem produktiem;
- ceļotājiem dodoties uz E hepatīta endēmiskajiem rajoniem, jāizvairās dzert ūdeni, kura kvalitāte ir apšaubāma, nav ieteicams lietot uzturā nevārītus vēžveidīgos un termiski neapstrādātus augļus un dārzeņus.
Hlamidioze ir baktēriju izraisīta dzimumorgānu slimība, ar ko inficējas dzimumkontakta ceļā. Pirmās sūdzības var parādīties 1 - 3 nedēļu laikā pēc inficēšanās, tomēr vairumā gadījumu slimība norit bez sūdzībām.
Sievietēm var būt arī ilgstošas, sāpīgas vai neregulāras menstruācijas, sāpes vēdera lejas daļā vai krustos un bezkrāsaini izdalījumi no dzimumorgāniem.
Vīriešiem var būt dedzinoša sajūta urinējot un strutaini vai gļotaini izdalījumi no urīnizvadkanāla, bet parasti nekādu sūdzību nav.
Ja inficēšanās notikusi orālā seksa rezultātā, parādās sāpes kaklā un izdalījumi aizdegunē. Anālai hlamīdiju infekcijai raksturīgs sāpīgums taisnās zarnas apvidū un gļotaini, strutaini izdalījumi no anālās atveres. Infekcijai iekļūstot acu gļotādā, attīstās konjunktivīts.
Infekcija ir grūti izārstējama. Tā ir izārstējama, ja pareizi un savlaicīgi noteikta diagnoze un ārstējas visi seksa partneri.
Slimības apraksts
Holēra ir akūta zarnu infekcija, ko izraisa baktērija Vibrio cholerae, kam piemīt spēja izplatīties pandēmiski. Holēras inkubācijas perioda ilgums variē no dažām stundām līdz 7 diennaktīm. Cilvēki var saslimt, lietojot pārtiku vai ūdeni, kas piesārņots ar holēras baktērijām.
Izraisītāji
Epidēmisko holēru izraisa Vibrionaceae dzimtas baktērija Vibrio cholerae, kas pieder serogrupām O1 (Vibrio clasica, izplatīts Bangladešā, un Vibrio El-Tor, izplatīts Āzijā, Āfrikā, Dienvidamerikā) un O139. Epidēmijas izraisa tikai tie vibrioni, kas producē holēras enterotoksīnu. Citām serogrupām, kā arī citām sugām piederošie vibrioni nav patogēni vai var izraisīt tikai diareju, kā arī brūču sastrutojumu.
Profilakses pasākumi
Lai samazinātu inficēšanās risku:
- Izvairieties no peldēšanās, ja jums ir atklātas brūces.
- Pēc peldēšanās rūpīgi nomazgājiet brūces ar tīru ūdeni un ziepēm.
- Konsultējieties ar ārstu, ja pēc peldēšanās parādās infekcijas simptomi.
Simptomi
Infekcija bieži ir viegla vai bez simptomiem, bet dažkārt var būt smaga un dzīvībai bīstama. Cilvēkiem ar smagu holēru var attīstīties smaga dehidratācija, kas var izraisīt nieru mazspēju.
Holēras klīniskās izpausmes ir drudzis, vemšana, muskuļu krampji, diareja, smaga ūdeņaina caureja, asinsrites kolapss. Ja to neārstē, 25–50% smagu holēras gadījumu var būt letāli.
Infekcijas avots
Infekcijas avots ir slims cilvēks vai vibrionu nēsātājs (pārslimojušie var kādu laiku izdalīt holeras vibrionu ārējā vidē vai arī kļūt par ilgstošiem nēsātājiem). Ierosinātājs izdalās no cilvēka organisma ar izkārnījumiem. Inficēšanās notiek, ierosinātajam nokļūstot gremošanas traktā ar inficētu ūdeni un pārtikas produktiem.
Izplatība
Mūsdienās desmitiem tūkstoši holēras gadījumu ik gadu tiek reģistrēti Āfrikā, Āzijā un Dienvidamerikā, atsevišķi gadījumi arī Eiropā. To izcelsme tropiskās valstīs (Āfrikā u.c.) bieži saistīta ar spēcīgu lietusgāžu radītajiem plūdiem.
Profilakse
Viens no svarīgākajiem pasākumiem ir personīgās higiēnas ievērošana. Regulāra roku mazgāšana, dezinfekcija. Ceļojumos lietot dzeramo ūdeni pudelēs. Valstīs ar inficēšanās risku uzturā nedrīkst lietot nevārītu ūdeni un pienu, augļi un dārzeņi jāmazgā, lietot uzturā termiski apstrādātu pārtiku un izvairīties no neapstrādātu jūras velšu lietošanas.
Brīdinājums ceļotājiem: https://www.spkc.gov.lv/lv/jaunums/informacija-celotajiem-par-holeru
Q drudzis ir reti sastopama zoonoze, ko izraisa Coxiella burnetii, riketsijām piederošs mikroorganisms. Šī mikroorganisma nēsātāji var būt liellopi, aitas, kazas, retāk citi mājdzīvnieki, kā arī savvaļas grauzēji, putni un ērces.
Simptomi
Q drudža klīniskās izpausmes ir ļoti dažādas un nav specifiskas. Iespējama gan akūta un hroniska saslimšana, gan arī viegla asimptomātiska slimības gaita.
Slimības pazīmes var parādīties 3-39 dienas, parasti 2-3 nedēļas pēc inficēšanās. Slimības sākumā var būt gripai līdzīgi simptomi - stiprs un ilgstošs drudzis, drebuļi, svīšana, nogurums, spēcīgas galvassāpes, sāpes muskuļos, kam var pievienoties slikta dūša, vemšana, caureja, vēdera sāpes, neproduktīvs klepus, kakla un krūšu kurvja sāpes. Var attīstīties netipiska pneimonija, kam var nebūt respiratoro simptomu. Bieži pievienojas hepatīts, iespējams arī meningīts un encefalīts, un citi simptomi.
Hroniska forma attīstās reti, apmēram 1% inficēto personu, tā iespējama, slimojot ilgāk par 6 mēnešiem, var arī parādīties pēc gada vai ilgākā laika periodā pēc inficēšanās. Hroniskas saslimšanas gadījumā ir iespējams sirds bojājums – endokardīts, kā arī meningīts, encefalīts, osteomielīts.
Augstākam inficēšanās riskam pakļauti cilvēki ar pazeminātu imunitāti, jaundzimušie, sirds slimnieki.
Inficēšanās
- Tieša kontakta ceļā ar inficētiem dzīvniekiem- galvenokārt aitām, kazām un liellopiem, īpaši to dzemdību materiālu, kā ar inficētu dzīvnieku pienu.
- Ierosinātājs var izdzīvot sausos putekļos mēnešiem ilgi, tādēļ inficēties iespējams arī ar Q drudža ierosinātājiem piesārņotu sienu, salmiem, dzīvnieku vilnu, ieelpojot putekļus, vai caur sīkiem ādas nobrāzumiem.
- Reti, ar ērču kodieniem, vai dzerot nepasterizētu pienu no inficētiem dzīvniekiem.
Profilakse
- Lopkopjiem rūpīgi jāmazgā rokas vairākas raizes dienā, īpaši, ja tās netīras, un vienmēr - pirms ēšanas, smēķēšanas, un pēc darba beigšanas.
- Ādas ievainojumi nekavējoties jāmazgā ar ziepēm tekošā ūdenī, un jāpārklāj ar ūdensnecaurlaidīgu plāksteri.
- Kontaktējoties ar iespējami inficētu dzīvnieku materiālu (īpaši pēc dzemdībām un aborta) valkāt cimdus, un rīkoties piesardzīgi.
- Nepieciešamības gadījumā jāvalkā aizsargapģērbs, sejas aizsargmaskas un aizsargbrilles. Darba apģērbs un aizsargapģērbs jātur atsevišķi no ikdienas apģērba.
- Nedrīkstētu dzert nepasterizētu pienu, ēst vai smēķēt dzīvnieku novietnēs.
- Dodoties mežos, krūmājos, un pļavās, pielāgojot apģērbu tā, lai ērces nevarētu zem tā pakļūt, īpaši potīšu rajonā, tādejādi izvairoties no ērču piesūkšanās.
- Lietot uzturā tikai pasterizētu pienu.
Ja Jums ir aizdomas par saslimšanu ar Q drudzi, nekavējoties sazinieties ar ārstu!
Ārstēšana ir efektīva, ja slimība diagnosticēta savlaicīgi.
Jersinioze – ir akūta bakteriāla infekcijas slimība, kuru raksturo intoksikācija, gremošanas sistēmas, aknu, locītavu un citu orgānu bojājumi.
Izraisītāji
Jersiniozi izraisa baktērijas Yersinia pseudotubeculosis un Yersinia enterocolitica (jersinijas). Jersinijas ir izturīgas pret sasaldēšanu, tās ilgstoši spēj saglabāties augsnē, lauksaimniecības dzīvnieku fekālijās un ūdenī. Jerinijas labi saglabājas un vairojas pārtikas produktos, it īpaši tajos, kas tiek glabāti ledusskapī +4 līdz –8 0C temperatūrā.
Infekcijas avots
Infekcijas avots ir dzīvnieki (galvenokārt cūkas, liellopi), mājdzīvnieki, grauzēji. Cilvēka inficēšanās notiek, lietojot uzturā jersinijas saturošus pārtikas produktus, visbiežāk termiski neapstrādātu vai nepietiekami apstrādātu gaļu vai piena produktus. Ar jersiniozi var inficēties, nonākot tiešā kontaktā ar dzīvniekiem, ieskaitot mājdzīvniekus, lietojot uzturā piesārņotus pārtikas produktus, dzerot ūdeni tieši no atklātām ūdenstilpnēm.
Slimības pazīmes
Slimība pazīmes parasti paradās 3 – 7 dienā pēc inficēšanās (pazīmes var parādīties arī laika periodā no dažām stundām līdz 21 dienai). Jersiniozei ir raksturīgs akūts sākums: paaugstināta ķermeņa temperatūra līdz 380 – 390 C, drudzis, galvassāpes, nespēks, sāpes muskuļos un locītavās. Bieži slikta dūša, vemšana, caureja, tumši brūna vēdera izeja ar nesagremotas pārtikas paliekām, dažreiz caureja ar asins un gļotu piejaukumu. Sāpes vēderā labajā sānā un lejasdaļā var atgādināt akūto apendicītu. Ja slimība netiek ārstēta, sāpes vēderā var saglabāties ilgu laiku. Slimība var izpausties arī kā angīna ar sāpēm kaklā. Āda parasti ir sausa un karsta, mēle aplikta ar baltu aplikumu. Otrajā līdz ceturtajā slimības dienā uz ādas parādās spilgti sarkani punktveida izsitumi. Atsevišķos gadījumos novēro tā saukto Reitera sindromu (sāpes locītavās, acu ābolu iekaisums), kā arī var parādīties alerģiskā ekzantēma (nātrene), mezglaina eritēma. Ar jersiniozi visbiežāk slimo bērni un pusaudži.
Profilakse
Specifiskas profilakses pret šo slimību nav, tas nozīmē, ka pret slimību nav iespējams vakcinēties.
Lai izvairītos no slimības, ieteicams ievērot higiēnas noteikumus un pareizi pagatavot un uzglabāt pārtikas produktus:
- dārzeņus un augļus uzglabāt vietās, kur netiek klāt grauzēji, putni, mājdzīvnieki, lai nepieļautu to piesārņošanu ar mikroorganismiem;
- kārtīgi termiski apstrādāt gaļu;
- nelietot uzturā nevārītu vai nepasterizētu pienu;
- gatavos un jēlos produktus glabāt atsevišķi, nepieļaujot to savstarpēju saskari;
- gatavo un jēlo produktu griešanai lietot atsevišķus nažus un dēlīšus;
- vienmēr rūpīgi ar mazgāšanas līdzekļiem nomazgāt rokas, virtuves traukus un darba virsmas pēc saskares ar jēliem produktiem. Vienmēr rūpīgi mazgāt rokas arī pēc tualetes apmeklēšanas;
- rūpēties par tīrību virtuvē;
- uzglabāt produktus grauzējiem un kukaiņiem nepieejamās vietās;
- kārtīgi mazgāt rokas pēc saskares ar mājdzīvniekiem, putniem, pelēm;
- pārliecināties, ka bērni ievēro personīgo higiēnu, mazgā rokas pēc tualetes apmeklēšanas un pirms ēšanas, pēc rotaļāšanās ar mājdzīvniekiem;
- nedzert nevārītu ūdeni no nedrošiem (nepārbaudītajiem) ūdens avotiem;
- nelietot uzturā nemazgātus augļus un dārzeņus;
- regulāri (īpaši lauku sētās, saimniecībās) veikt deratizācijas pasākumus, lai nepieļautu grauzēju vairošanos un izplatīšanos.
Ja ir aizdomas, ka Jums ir jersiniozes simptomi, nekavējoties sazinieties ar ārstu!
Palīdziet Slimību profilakses un kontroles centra epidemiologiem veikt jersiniozes gadījuma epidemioloģisko izmeklēšanu. Jūsu sniegtā informācija ir svarīga, lai atrastu infekcijas avotu un novērstu citu cilvēku inficēšanos!
Kas ir Kampilobakterioze?
Kampilobaktorioze ir akūta zarnu infekcijas slimība, kampilobaktērijas ir augsti infekciozas, vajadzīgs salīdzinoši neliels baktēriju daudzums, lai inficētos. Pēc inficēšanās simptomi var parādīties vidēji 2–5 dienu laikā.
Kādi ir simptomi?
Saslimšana var noritēt arī bez simptomiem,kā arī var būt dažāda smaguma pakāpju caureja.
Kā izplatās infekcija?
Var inficēties, lietojot uzturā inficētus dzīvnieku izcelsmes produktus (nepietiekoši termiski apstrādātu vistas gaļu, nepasterizētu pienu), inficētus augļus, dārzeņus un ūdeni; tiešā kontaktā ar infekcioziem mājdzīvniekiem.
Izplatība – kampilobakterioze ir nozīmīgs caurejas cēlonis visā pasaulē un visās vecuma grupās, izraisot 5 – 14% no caurejām visā pasaulē, kā ir arī nozīmīgs caurejas izraisītājs ceļotājiem. Augstāka saslimstība ir reģistrēta bērniem līdz 5 gadu vecumam un gados jauniem pieaugušajiem. Saslimšanas gadījumu skaits mērenā klimata joslās pieaug siltajos gada mēnešos.
Infekcijas avots ir dzīvnieks (mājputni, liellopi, arī cūkas, aitas, kaķēni, kucēni), visbiežāk ar šo izraisītāju inficēta ir jēla mājputnu gaļa.
Profilakse
- Rūpīgi mazgāt rokas (pirms ēst gatavošanas, pirms ēšanas, pēc tualetes apmeklējuma).
- Ievērot higiēnu ēdienu gatavošanas procesā, īpaši gatavojot gaļu. Gaļas produktus nepieciešams pietiekoši termiski apstrādāt.
- Augļu, dārzeņu rūpīga mazgāšana.
- Nelietot uzturā nepasterizētus piena produktus.
- Nelietot uzturā nezināmas izcelsmes ūdeni.
Kandidoze ir plaši izplatīta vagīnas iekaisuma forma, ko izraisa sēnīte. To iegūst dzimumceļā vai arī tā ir disbakteroze - lielā daudzumā savairojas rauga sēnītes, kuras jebkuram cilvēkam atrodas uz ādas un gļotādas. Rauga sēnītes pastiprināti vairojas novājinātā organismā, diabēta gadījumā, grūtniecības laikā vai var būt sekas plaša spektra antibiotiku lietošanai.
Slimība ir ārstējama, bet mēdz atkārtoties. Lai ārstēšana būtu sekmīga, vienlaicīgi jāārstē arī dzimumpartneris.
Enterovīrusi, t. sk. Koksaki vīrusi
Enterovīrusi ir plaša vīrusu grupa. Lielākā daļa cilvēku pēc inficēšanās ar enterovīrusiem nesaslimst vai viņiem parādās simptomi, kas līdzīgi vieglai saaukstēšanās slimībai. Tomēr, atsevišķos gadījumos, enterovīrusi var izraisīt vidēji smagas vai smagas slimības, kā vīrusu konjunktivītu (konjunktīvas iekaisumu), plaukstu-pēdu-mutes slimību, meningītu (smadzeņu apvalku iekaisumu), encefalītu (galvas smadzeņu iekaisumu), miokardītu (sirds muskuļslāņa iekaisumu), perikardītu (sirds apvalka iekaisumu), akūtu šļaugano paralīzi. Lielāka iespēja saslimt ir zīdaiņiem, bērniem un pusaudžiem, jo viņiem vēl nav izveidojusies imunitāte no iepriekšējām inficēšanās reizēm kā pieaugušajiem. Zīdaiņiem un cilvēkiem ar novājinātu imūnsistēmu iespējamas smagas infekcijas izpausmes un arī komplikācijas.
Koksaki vīrusi ir visbiežāk sastopamie enterovīrusi. Nereti tie izraisa konjunktivītu, farengītu, plaukstu-pēdu-mutes slimības uzliesmojumus (A grupas Koksaki vīrusi) vai miokardītu vai perikardītu uzliesmojumus (B grupas koksaki vīrusi). Pārsvarā ar to slimo bērni līdz 10 gadu vecumam.
Infekcijas izplatīšanās veids
Infekcijas avots ir inficētā persona – slimnieks vai vīrusa nēsātājs (persona, kurai infekcija noris bez simptomiem). Enterovīrusi vairojas rīkles, zarnu un citās epitēlijšūnās un var izplatīties dažādos orgānos, t.sk. centrālajā nervu sistēmā, miokardā, aizkuņģa dziedzerī, ādā u.c., kas nosaka enterovīrusu infekcijas klīniskās izpausmes veidus. Enterovīrusi atrodas inficētās personas izkārnījumos, acs, deguna un mutes izdalījumos (piemēram, siekalās, deguna gļotās vai krēpās), kā arī ādas vai gļotādu pūslīšu šķidrumā. Līdz ar to tipiskie infekcijas izplatīšanās ceļi ir šādi:
-
no cilvēka uz cilvēku tieša kontakta ceļā (piem., sasveicinoties ar rokasspiedienu);
-
kontaktējoties ar infekciozās personas piesārņotajiem sadzīves vai koplietošanas priekšmetiem gan mājās, gan sabiedriskajās vietās un pēc tam pieskaroties ar nemazgātām rokām acīm, degunam vai mutei (tā var inficēt arī savu bērnu);
-
dzerot piesārņotu ūdeni vai lietojot uzturā produktus, kas satur vīrusu (pagatavoti nedrošos apstākļos);
-
peldoties ūdenskrātuvēs un peldbaseinos, kas piesārņoti ar notekūdeņiem, cilvēku fekālijām vai izdalījumiem no elpceļiem;
-
ar elpceļu izdalījumiem, kad inficētā persona runā, klepo vai šķauda.
Infekcijas slimnieks ilgu laiku pēc izveseļošanās (1- 3 nedēļas) var izdalīt vīrusus. Tas pats attiecas uz cilvēkiem, kuriem infekcija norit bez simptomiem.
Slimības apraksts
Enterovīrusu izraisītai infekcijai ir samērā īss inkubācijas periods – no 2 līdz 14 dienām, vidēji 3 līdz 5 dienas. Lielākai daļai (vairāk nekā 90%) ar enterovīrusiem inficētām personām nav slimības pazīmju vai tās ir nespecifiskas: drudzis, iesnas, šķavas, klepus, ādas izsitumi, pūslīši mutē, ķermeņa un muskuļu sāpes. Parasti mazāk kā vienai, no katrām 1000 inficētajām personām, attīstās meningīts. Saslimšana sākas ar strauju ķermeņa temperatūras paaugstināšanos līdz 39 grādiem un vairāk, parādās stipras galvassāpes, kakla (sprandas) stīvums, miegainība, slikta dūša un vemšana.
Plaukstu-pēdu-mutes slimībai raksturīgi simptomi ir drudzis ar temperatūras paaugstināšanos līdz 39–40ºC, galvassāpes, slikta dūša, vēdersāpes, retāk ir iesnas un kakla sāpes. Slimības pirmajās dienās pievienojas izsitumi (pūslīši) uz ādas, kas galvenokārt lokalizējas uz plaukstām, pēdām un ap muti, kā arī uz mutes gļotādas. Smagos gadījumos var attīstīties centrālās nervu sistēmas bojājumi.
Ārstēšana
Enterovīrusu infekcijai nav specifiskas ārstēšanas. Ārstēšanas mērķis ir samazināt slimības simptomu intensitāti.
Profilakse
Enterovīrusi viegli izplatās, ja netiek ievērota personīgā higiēna. Slimības uzliesmojumi ar lielu saslimušo skaitu var izcelties, ja tiek piesārņots ūdens vai pārtikas produkti, tāpēc ir ieteicami šādi profilakses pasākumi:
- Ikdienas personīgās higiēnas prasību ievērošana, t.sk. bieža roku mazgāšana, īpaši pēc tualetes apmeklējuma, pirms ēšanas un pēc pastaigas.
- Izvairīties no cieša kontakta ar personām, kurām ir slimības pazīmes.
- Nepeldēties ūdenskrātuvēs, kas šim mērķim nav paredzētas vai, ja rodas šaubas par ūdens kvalitāti peldbaseinos.
- Peldēšanās laikā būtu jāizvairās no ūdens norīšanas un sejas saskares ar to.
- Teritorijās un vietās, kur novērota enterovīrusu epidemioloģiskās situācijas pasliktināšanās, ieteicams bērniem ierobežot pieeju publiskiem peldbaseiniem un rotaļu laukumiem un spēļu istabām, t.sk. bērnu pieskatīšanās vietām līdz situācijas uzlabošanai.
- Pārtikas un ūdens lietošana:
- jābūt vienmēr piesardzīgiem lietojot ēdienu un ūdeni, arī savā viesnīcā, neatkarīgi no viesnīcas līmeņa;
- dzeršanai lietot tikai rūpnieciski fasētu vai vārītu ūdeni. Nelietot dzērienus ar ledus gabaliņiem, jo tie var būt pagatavoti no piesārņota ūdens;
- nelietot uzturā svaigas, termiski neapstrādātas ogas, nemizotus augļus un citus produktus, kurus grūti nomazgāt un nomizot; nelietot saknes un augļus, kurus pārdod jau attīrītus, jo tie var būt piesārņoti – drošāk nomazgāt un nolobīt mizu vai čaulu pašam.
- Personām, kuras atrodas ciešā kontaktā ar slimnieku, jāievēro šādi piesardzības pasākumi:
- regulāri jādezinficē priekšmeti, kas ir saskarē ar slimnieka izkārnījumiem, elpceļu un acu izdalījumiem, pūslīšu izdalījumiem, asinīm, atvemtām masām u.c. Jāveic telpu mitrā uzkopšana, lietojot dezinfekcijas līdzekļus;
- slimnieks jānodrošina ar atsevišķiem traukiem, higiēnas priekšmetiem, rotaļlietām u.c.;
- ja nav iespējams lietot vienreizlietojamos papīra dvieļus un šķidrās ziepes, slimniekam vēlams lietot atsevišķas ziepes un dvieli.
Ceļotājiem saslimšanas gadījumā
Ja ceļojuma laikā parādās slimības simptomi, nekavējoties jāmeklē ārsta palīdzība, lai uzsāktu atbilstošu terapiju. Ceļotājiem, kuriem slimības simptomi parādās pēc atgriešanās no ceļojuma, nepieciešams sazināties ar ģimenes ārstu, sniedzot pēc iespējas precīzāku informāciju par saslimšanas iespējamiem cēloņiem, informējot viņu par ceļošanas vēsturi. Smagos saslimšanas gadījumos nepieciešama hospitalizācija.
Koronavīrusi ir lielas vīrusu dzimtes pārstāvji, kas var izraisīt dažāda smaguma pakāpes slimības, sākot no vieglas saaukstēšanās līdz smagam akūtam respiratoriskajam sindromam (SARS). Parasti simptomi ir viegli vai vidēji smagi un skar augšējos elpošanas ceļus. Šī koronavīrusa celms līdz 2012.gadam nav konstatēts cilvēkiem un vīrusa pilnas genoma secības izpēte norāda, ka tas pieder Betacoronavirus ģints jaunai koronavīrusu sugai, kas atšķiras no citiem zināmajiem koronavīrusiem un SARS, un to nolēma saukt par Tuvo Austrumu respiratorā sindroma koronavīrusu (MERS-CoV). PVO, saskaņā ar Starptautiskajiem veselības aizsardzības noteikumiem, brīdina visas tās dalībvalstis par šo vīrusu un sniedz ieteikumus veselības aizsardzības iestādēm. Koronavīrusi ir ribonukleīnskābes (RNS) vīrusi, kas spēj inficēt cilvēku un vairākas dzīvnieku sugas. Cilvēkam koronavīrusi var izraisīt virkni slimību, no saaukstēšanās līdz smagam akūtam respiratoram sindromam (SARS). Cilvēkam bīstami ir 5 koronavīrusu tipi: alfa (229E un NL63), beta (OC43), HKUI1 un SARS-CoV – pēdējais ir vairāk dzīvnieku vīruss, un vienīgi retos gadījumos skar cilvēkus.
Klīniskās izpausmes
MERS-CoV izraisa elpceļu slimības, kuras izpaužas, sākot no viegliem simptomiem līdz smagai pneimonijai (plaušu karsonim). Sākotnējās pazīmes ir nespecifiskas. Akūtu elpceļu saslimšanas klīniskā aina ietver drudzi, klepu, elpas trūkumu, apgrūtinātu elpošanu un pneimoniju. Cilvēkiem ar novājinātu imunitāti, gados vecākiem un ar hroniskām slimībām slimojošiem (piemēram, diabēts, onkoloģiskām slimībām, hroniskām plaušu saslimšanām) var dominēt netipiski simptomi, piemēram, caureja. Dažiem pacientiem novērota orgānu, visbiežāk nieru, mazspēja vai septisks šoks
Ārstēšana
Lai gan MERS-CoV infekcija ir līdzīga SARS, tās nav identiskas. Viena no būtiskākajām atšķirībām ir tā, ka SARS pretstatā MERS-CoV infekcijai, starp cilvēkiem izplatās viegli.
MERS-CoV izraisītajām slimībām nav specifiskas ārstēšanas – ārstēšana ir simptomātiska un ļoti efektīva var būt atbilstoša pacienta aprūpe. Sīkāku informāciju par ārstēšanu var atrast PVO publikācijā - Smagu akūtu respiratorisko infekciju klīniskā pārvaldība gadījumos, ja pastāv aizdomas par koronavīrusu: ko darīt un ko nedrīkst darīt.
Profilakse un Pasaules Veselības organizācijas ieteikumi ceļotājiem
Ceļojot ir svarīgi stingri ievērot higiēnu un piesardzības pasākumus, kas palīdz izvairīties no jebkuras infekcijas slimības:
- izvairīties no cieša kontakta ar personām, kurām ir slimību simptomi (t.sk. akūtas elpošanas ceļu infekcijas);
- bieži mazgāt rokas, īpaši pēc kontakta ar slimiem cilvēkiem vai viņu apkārtējās vides priekšmetiem;
- ievērot pārtikas drošības un higiēnas noteikumus, t.sk.
- izvairīties no termiski nepietiekami apstrādātās gaļas, neapstrādātu augļu un dārzeņu lietošanas;
- nedzert nedrošu ūdeni.
- izvairīties no cieša kontakta ar lauksaimniecības vai savvaļas dzīvniekiem.
Cilvēkiem ar akūtas elpceļu infekcijas simptomiem jāiemācās ievērot klepus „etiķete” (uzturēties pietiekamā attālumā, aizsegt muti un degunu klepojot, šķaudot un (vai) šņaucot degunu ar vienreizējas lietošanas salveti vai apģērbu, un mazgāt rokas) un atturēties no ceļošanas līdz simptomu izzušanai.
MERS-CoV avots un cilvēku inficēšanās apstākļi vēl nav pilnībā skaidri. Ļoti līdzīgs koronavīruss ir izolēts no vienkupra kamieļiem Ēģiptē, Omānā, Katarā un Saūda Arābijā un tiek uzskatīts, ka cilvēki var inficēties tiešu un netiešu kontaktu ceļā ar šiem kamieļiem. Citiem dzīvniekiem, kā kazas, govis, aitas, bifeļi, cūkas, un savvaļas putni, šis vīruss nav konstatēts. Tuvo Austrumu valstīs, kuras skārusi MERS-CoV, tiek rekomendēts ievērot vispārējos higiēnas pasākumus, apmeklējot saimniecības, tirgus, šķūņus vai citas vietas, kur ir dzīvnieki, tai skaitā regulāru roku mazgāšanu pirms un pēc pieskaršanās dzīvniekiem, un izvairīšanos no saskares ar slimiem dzīvniekiem. Termiski nepietiekami apstrādātu dzīvnieku izcelsmes produktu, tai skaitā piena un gaļas lietošana, rada ļoti augstu risku saslimt ar dažādām infekcijas slimībām, bet ir droši lietošanai pēc vārīšanas vai pasterizācijas. Jāuzmanās, lai termiski apstrādātie un neapstrādātie produkti nesaskartos, un netiktu apstrādāti uz vienas virsmas (piemēram, dēlīša). Cilvēkiem ar cukura diabētu, nieru mazspēju, hroniskām plaušu slimībām un novājinātu imūnsistēmu risks saslimt ar smagu slimības formu ir ievērojami augstāks, tādēļ viņiem, īpaši Tuvajos Austrumos, vajadzētu izvairīties no saskarsmes ar kamieļiem, un lietot kamieļu pienu vai gaļu, kas nav pienācīgi vārīti.
MERS-CoV infekcija ir zoonoze, kas sekundāri var izplatīties cilvēku vidū tomēr specifiski transmisijas apstākļi nav zināmi. Ir skaidrs, ka tas iespējams tikai ļoti cieša kontakta apstākļos, jo lielākā daļā gadījumu pārnese no cilvēka cilvēkam notikusi ārstniecības iestādē. Tāpēc tie ceļotāji no Tuvajiem Austrumiem vai Dienvidkorejas, kuriem parādījušies infekcijas simptomi vai nu ceļojuma laikā, vai pēc atgriešanās no tā, tiek aicināti vērsties pie ārsta un informēt par savu ceļojumu un kontaktpersonām.
Pamatojoties uz pieejamo informāciju, pašlaik saistībā ar MERS-CoV infekciju PVO neiesaka iebraukšanas vietās veikt jebkādas pārbaudes, nedz arī piemērot jebkādus ceļojumu vai tirdzniecības ierobežojumus.
Papildus informācija
1. http://www.who.int/csr/disease/coronavirus_infections/faq/en/
2. PVO gadījuma definīcija ir publicēta PVO interneta vietnē: http://www.who.int/csr/disease/coronavirus_infections/case_definition/en/
4. http://ecdc.europa.eu/en/healthtopics/coronavirus-infections/Pages/index.aspx
Cilvēka sūkļveida encefalopātijas ir zināmas sen. Viena no tām ir Kuru - Papua Jaungvinejas kalnos dzīvojošām Fore ciltīm agrāk bieži sastopama nāvējoša neiroloģiska slimība. Šo cilšu ļaudis inficējušies bēru ceremoniju laikā, rituāli ēdot mirušo cilvēku ķermeņus un galvas smadzenes. Kreicfelda - Jakoba slimība (KJS) ir arī labi zināma prionu izraisīta cilvēku slimība, kura pirmo reizi aprakstīta 1920. gadā.
Pazīmes
KJS gaitā saslimušajam progresē demenci jeb garīgo spēju zudums un attīstās smagi neiromuskulārie traucējumi. Slimība sākas pakāpeniski ar atmiņas zudumiem uz neseniem notikumiem, darbspēju samazināšanos, izmaiņām emocionālā sfērā, it īpaši ar intereses zudumu par sabiedrisko dzīvi. Slimības sākumu apkārtējie uzskata par nelielu depresiju. Pēc dažām nedēļām pievienojas citi simptomi - nestabila šūpojoša gaita, redzes traucējumi un dažreiz halucinācijas, mēles stīvums, runas lēnīgums un grūtības atrast pareizo vārdu. Tālāk slimība progresē ātri, attīstās smaga neiroloģiskā simptomātika, raksturīga mioklonāla ekstremitāšu kustība. Pēdējā slimības stadijā slimnieks pilnīgi zaudē garīgās un fiziskās funkcijas, viņš guļ bez samaņas. Visbeidzot iestājas koma un slimnieks mirst parasti no pievienojušās pneimonijas. KJS ilgums ir 3 - 12 mēneši. Specifiskas ārstēšanas nav.
Ar KJS vienādi bieži slimo abu dzimumu pārstāvji vecumā no 55 līdz 75 gadiem. Saslimšanas gadījumi tiek reģistrēti visās pasaules valstīs ar intensitāti apmēram 1 gadījums uz 1 - 2 miljoniem iedzīvotāju gadā. Epidemioloģiski izšķir sporādisku, mantotu un jatrogēnu KJS variantu.
Sporādiskie gadījumi (85% no visiem KJS gadījumiem) saistīti ar spontānām izmaiņām nervu šūnās esošām olbaltumvielu molekulām, kā rezultātā veidojas prioni.
Mantotā KJS forma (15%) veidojas to gēnu mutācijas rezultātā, kuri atbild par normālu olbaltumvielu veidošanos. Šāda slimības forma sastopama ģimenes locekļiem atsevišķās tautās. Visbeidzot, KJS aģents var tikt pārnests no slimas personas uz veselu indivīdu:
- injicējot no cilvēka hipofīzes ražotu augšanas hormonu pituitrīnu (aprakstīti ap 70 gadījumiem, bet kopš 1985. gada izmanto tikai sintētiski iegūtu pituitrīnu, tas pilnībā izslēdz inficēšanos);
- dura mater transplantācijas rezultātā no KJS slima donora (aprakstīti 15 gadījumi);
- veicot galvas smadzeņu operācijas ar instrumentiem, ar kuriem pirms tam tika operēts KJS slimnieks, jo parastas sterilizācijas metodes neiedarbojas uz prioniem.
Nav pierādījumu, ka KJS var izplatīties ar asins produktiem vai dzimumkontakta ceļā un novērojumi rāda, ka tāda iespēja maz ticama.
Saskaņā ar Ministru kabineta 1999. gada 5. janvāra noteikumiem Nr. 7 "Infekcijas slimību reģistrācijas kārtība" KJS ir obligāti reģistrējama slimība. Pēdējo 5 gadu laikā Latvijā tika reģistrēti 2 KJS gadījumi, personām, kas ir vecākas par 50 gadiem.
Jau liellopu sūkļveida encefalopātijas (LSE) uzliesmojuma sākumā radās jautājums, vai LSE var izplatīties alimentārā ceļā uz cilvēkiem. Tāpēc 1990. gadā gan Lielbritānijā, gan vēlāk arī citās valstīs tika uzsākti intensīvi LSE un KJS pētījumi, ieskaitot katra KJS gadījuma reģistrāciju un epidemioloģisko izmeklēšanu. Lai gan tika konstatēts neliels KJS gadījumu skaita pieaugums, tas nebija saistīts ar epidemioloģiskās situācijas pasliktināšanos, bet ar reģistrācijas sistēmas uzlabošanos.
1994. - 1995. gados tika ziņots par 10 KJSjv gadījumiem. Pacienti bija gados jauni cilvēki, slimības klīniskā gaita bija savādāka un nekādi īpaši riska faktori šiem slimniekiem netika atklāti. Izmaiņas galvas smadzenēs atgādināja kuru un scrapie (aitas prionu izraisīta slimība), nevis KJS. Pētījumi pierādīja, ka klasisko KJS un KJSjv izraisa ķīmiski atšķirīgi prioni.
1996. gadā Lielbritānijas konsultatīvā komisija LSE jautājumos paziņoja, ka KJSjv, iespējams, ir saistīts ar inficēšanos ar LSE izraisošu aģentu. Nekavējoties ap šo jautājumu tika sacelta liela ažiotāža. Tika pieņemti stingri pasākumi, lai novērstu jebkādu cilvēka inficēšanās risku, ieskaitot embargo uz Lielbritānijas liellopu gaļu. Līdz šim Lielbritānijā tika reģistrēti ap 50 KJSjv gadījumi, ieskaitot vienu gadījumu Ziemeļīrijā. Tas ir pārāk maz, lai droši secinātu par epidemioloģisku saikni starp LSE un KJSjv un prognozētu tālāku situācijas attīstību. Tomēr, ja pieņem, ka tā ir taisnība, var domāt, ka šie cilvēki ir inficējušies pirms 1990. gada, kad uzsākti plaši profilakses pasākumi. Ja inkubācijas periods ir īss (5-10 gadi), tad KJSjv uzliesmojums nebūs liels. Tomēr, ja vidējais inkubācijas periods ir garš (20 gadi), kā citu prionu ierosinātu slimību gadījumā, var gaidīt gadījuma skaita pieaugumu.
Kā ziņo Eiropas Savienības (ES) zinātniskā komiteja, viena ar LSE slima govs teorētiski ir spējīga inficēt līdz 400 000 cilvēku, ja tās kautķermenis un subprodukti ir iekļuvuši pārtikas apgrozības tīklā. Vislielāko risku rada galvas un muguras smadzenes un atsevišķi iekšējie orgāni, jo tajos ir visaugstākā prionu koncentrācija.
ES speciālisti uzskata, ka "ideālais patērētāju aizsardzības līmenis" ir "pilnīga inficēto dzīvnieku izslēgšana no pārtikas apgrozības tīkla". Ja to nav iespējams sasniegt, rekomendējams otrais "drošības līmenis" - iepriekšminēto riska orgānu izņemšana no pārtikas ražotnes.
Krimas-Kongo hemorāģiskais drudzis (KKHD) ir akūta, bīstama vīrusu infekcija, ko galvenokārt pārnēsā Hyalomma sugas ērces. Šis vīruss cirkulē starp ērcēm un dažādiem dzīvniekiem, tostarp mājlopiem. Cilvēks var inficēties ar ērces kodumu, tiešu kontaktu ar dzīvnieku vai cilvēku asinīm vai audiem, kā arī izmantojot nepietiekami sterilizētus medicīnas instrumentus.
Izplatība
Slimība ir endēmiska Āfrikā, Balkānu reģionā, Tuvajos Austrumos un Āzijā, taču arī Eiropā periodiski reģistrēti gadījumi, īpaši Bulgārijā, Grieķijā un Spānijā.
Simptomi un norise:
- Inkubācijas periods: 1–14 dienas (parasti 3–7 dienas).
- Vieglos gadījumos – drudzis, galvassāpes, muskuļu sāpes, nelabums, caureja.
- Smagos gadījumos – asiņošana no deguna, smaganu asiņošana, petehijas, orgānu mazspēja, psihiskas izmaiņas (apjukums, agresija).
- Mirstība hospitalizētiem pacientiem – līdz pat 30–40%.
Diagnostika
Slimība tiek apstiprināta, izmantojot molekulārās metodes (PCR), vīrusa antigēna testus un seroloģiskos testus (IgM un IgG antivielas). Diagnostika var būt sarežģīta, jo vīrusa ģenētiskā mainība ietekmē testu jutīgumu.
Ārstēšana
Specifiskas ārstēšanas vai plaši pieejamas vakcīnas nav. Terapija ir simptomātiska – pacients saņem atbalstošu aprūpi slimnīcā.
Profilakse
Svarīgākie profilakses pasākumi ir:
- Aizsargapģērba valkāšana un ērču atbaidīšanas līdzekļu lietošana
- Ērču pārbaude pēc uzturēšanās dabā;
- Izvairīšanās no kontakta ar asinīm un dzīvnieku audiem;
- Stingra higiēna un instrumentu sterilizācija medicīnas iestādēs.
Īpaši piesardzīgiem jābūt lauku darbos, dzīvnieku kopšanā un medībās iesaistītajiem cilvēkiem, kā arī veselības aprūpes darbiniekiem, kuri var nonākt kontaktā ar inficētiem pacientiem.
Rekomendācija ceļotājiem
Dodoties uz endēmiskajiem reģioniem (t.sk. Grieķiju), dabā ieteicams valkāt garas drēbes, izmantot repelentus, veikt regulāras ērču pārbaudes un nekavējoties meklēt medicīnisku palīdzību, ja pēc atgriešanās no ceļojuma parādās drudzis, sāpes vai asiņošanas simptomi.
- Hyalomma marginatum ērču sugas izplatība, ECDC attēls (https://www.ecdc.europa.eu/en/publications-data/hyalomma-marginatum-current-known-distribution-october-2023)
Legioneloze jeb Leģionāru slimība ir relatīvi reta infekcijas slimība, kura bieži norit kā pneimonija (plaušu karsonis).
Legionelozei ir divas klīniskās formas – smagākā ir pneimonija un vieglāka, ko sauc par Pontiaka drudzi. Abu klīnisko formu sākotnējie simptomi ir apetītes trūkums, sāpes muskuļos un galvassāpes.
Legionelozes inkubācijas periods ir 2 - 10 dienas (visbiežāk – 7 dienas).
Simptomi
Slimībai rakstūrīgs:
- straujš sākums;
- temperatūras paaugstināšanās līdz 39 – 40,5 0C;
- novēro vispārējas intoksikācijas pazīmes, sausu klepu, sāpes krūtīs, elpošanas traucējumus, pneimoniju, sirds un nieru darbības traucējumus, caureju.
Minēto saslimšanas simptomu parādīšanās gadījumā nekavējoties vērsieties pēc palīdzības pie sava ģimenes ārsta. Ārstēšanās visbiežāk notiek stacionārā.
Ja slimība netiek ārstēta, letālo gadījumu skaits var sasniegt pat 39 procentus gadījumu.
Pontiaka drudzis ir slimības vieglākā forma bez pneimonijas, ar inkubācijas periodu 5 stundas līdz 3 dienas. Simptomi neārstējot, izzūd pēc 2 - 5 dienām.
Atgādinām, ka inficēšanās ar legionellozi ir bīstama cilvēkiem ar jau eksistējošām saslimšanām – piem., respiratorām slimībām un kopumā novājinātu imūnsistēmu.
Ierosinātājs
Infekcijas avots ir baktēriju (legionellu) saturošs ūdens. Cilvēki inficējas, ieelpojot baktērijas saturošas aerosolizētas ūdens daļiņas, kas veidojas no sīkiem ūdens pilieniņiem, kad ar legionellām piesārņotais ūdens atsitas pret cietām virsmām.
Inficēšanās
Pie iekārtām, kas veido ūdens aerosolu, pieder karstā un aukstā ūdens sistēmas, t.sk. dušas un krāni, virpuļvannas vai baseini, turku pirtis un saunas, karstie avoti, gaisa mitrinātāji, gaisa kondicionētāju dzesēšanas iekārtas, dekoratīvās strūklakas u.c. Jo sīkāki ir aerosolizētie ūdens pilieniņi, jo lielāks ir inficēšanās risks. Legioneloze neizplatās cilvēku kontakta rezultātā!
Legionellas var ievērojami savairoties ūdens apgādes sistēmās temperatūras robežās +200C līdz +450C un organisko vielu (bioloģiskā aplikuma, nosēdumu u.c.) klātbūtnē.
Legionellas īpaši vairojas siltā ūdenī, karstā un aukstā ūdens tvertnēs, cauruļvados ar nelielu ūdens plūsmu vai stāvošā ūdenī (piemēram, dzīvokļos, kur reti tiek izmantoti krāni vai dušas), cauruļvadu dušu, krānu vai tvertņu virsmu organiskajā aplikumā, nosēdumos, mazgāšanas iekārtu un aizbāžņu gumijas vai dabiskajās šķiedrās, ūdens sildītājos.
Bioloģiskā aplikuma veidošanos uz ūdensvadu un ūdenstilpņu iekšējām virsmām veicina piesārņojums, neaizsniedzamas vietas un kuras nevar iztīrīt, ūdens stagnācija (zems spiediens, akli cauruļu gali vai piedēkļi, liels ūdens apjoms), negludas virsmas, karstā ūdens temperatūra zem +500C, korozija u.c. faktori.
Profilakse
Vismaz reizi nedēļā dažas minūtes jātecina karstais un aukstais ūdens tajos krānos un dušās, kas tiek reti izmantoti. Tā jārīkojas arī ikreiz pirms ūdens lietošanas pēc ilgstošākas prombūtnes.
Telpās izmantotiem gaisa mitrinātājiem jābūt brīviem no organiskā un neorganiskā aplikuma, un tajos jāizmanto tikai tīrs un ikdienas svaigi ieliets ūdens, kas ir novārīts un atdzesēts. Vienreiz nedēļā vajadzētu rūpīgi iztīrīt mitrinātāja iekšpusi, izmantojot piemērotu tīrīšanas līdzekli saskaņā ar ražotāja norādījumiem.
Papildu informācija pieejama Veselības inspekcijas mājaslapā - https://www.vi.gov.lv/lv/dzerama-udensapgades-sistemas
Lai izvairītos no inficēšanās dzīves vietā, karstā un aukstā ūdens sistēmās nepieciešams nodrošināt apstākļus, kas kavētu legionellu savairošanos.
Jāseko tam, lai aukstā ūdens temperatūra būtu zem +200C, bet karstā – virs +500C (aptuveni vienas minūtes laikā ūdeni notecinot būtu jātek šādam ūdenim).
Svarīgi regulāri veikt dušu galviņu tīrīšanu no organiskā un neorganiskā aplikuma, kā arī dezinficēt, izmantojot hloru saturošus dezinfekcijas līdzekļus vai ieliekot verdošā ūdenī.
Vismaz reizi nedēļā dažas minūtes jātecina ūdens krānos un dušās, kas tiek reti izmantoti. Tas jādara arī ikreiz pirms ūdens lietošanas pēc ilgstošas prombūtnes.
Papildu informācija pieejama Eiropas Slimību profilakses un kontroles centra izstrādātā materiālā
Papildu informācija pieejama Eiropas Slimību profilakses un kontroles centra izstrādātā materiālā "Tūristu izmitināšanas vietu pārvaldniekiem par leģionāru slimību"
Legioneloze Latvijā tiek reģistrēta kopš 1992. gada. Līdz 2006. gadam Latvijā bija reģistrēti tikai seši saslimšanas gadījumi, bet kopš 2007. gada legionelozes gadījumi Latvijā tiek reģistrēti katru gadu, ar pieaugošu ikgadējo gadījumu skaitu.
SPKC, izmeklējot saslimšanas gadījumus, vienmēr ir aktualizējis legionelozes profilaksi, t.sk. informējot atbildīgos dienestus (dzīvojamo māju apsaimniekotājus, Veselības inspekciju, Rīgas domi), kā arī izplatījis ieteikumus iedzīvotājiem un ārstniecības personām par legionelozes profilakses pasākumiem. Informācija iedzīvotājiem par legionelozi un tās profilaksi ir pieejama SPKC tīmekļa vietnē https://www.spkc.gov.lv/lv/citas-infekcijas-slimibas#legioneloze , kā arī Veselības inspekcijas mājaslapā.
Leptospiroze ir zoonoze jeb smaga akūta infekcijas slimību, ko pārnēsā dažādi dzīvnieki, īpaši peļveidīgie grauzēji, bet var būt arī lauksaimniecības dzīvnieki, suņi un kaķi. Cilvēki visbiežāk inficējas, nonākot saskarē ar dzīvnieku piesārņotu ūdeni, mitru augsni vai dzīvnieku izdalījumiem.
Leptospirozes izraisītājs ir baktērijas leptospiras, kas ārējā vidē var saglabāties nedēļām vai pat mēnešiem, īpaši mitrā un vēsā vidē, taču tās ir jutīgas pret izžūšanu un augstu temperatūru. Inficētie dzīvnieki izdala leptospiras ar urīnu. Uzņēmīgi ir visi siltasiņu dzīvnieki, kas nozīmē, ka infekcijas izraisītāji plaši cirkulē dabā. Cilvēka organismā leptospiras var iekļūt caur acu, deguna un mutes gļotādu, kā arī caur sīkiem ādas bojājumiem, kontaktējoties ar grauzēju un citu dzīvnieku, ieskaitot mājdzīvnieku piesārņoto vidi: ūdeni, augsni, priekšmetiem u.c.
Simptomi
Slimības pazīmes parasti parādās 2–20 dienas pēc inficēšanās. Biežāk novērojami gripai līdzīgi simptomi – paaugstināta temperatūra, drudzis, drebuļi, galvassāpes, muskuļu sāpes, nelabums, vemšana, apetītes zudums, apsārtušas acis un nespēks. Smagākos gadījumos iespējamas komplikācijas – meningīts, asinsizplūdumi, dzelte, nieru un aknu bojājumi, hemolītiska anēmija vai apziņas traucējumi.
Inficēšanās:
- saskaroties ar mitru augsni, augiem vai citiem objektiem, kas piesārņoti ar inficētu dzīvnieku urīnu;
- tīrot vai uzturot vietas, kur uzturas grauzēji;
- aprūpējot mājdzīvniekus vai strādājot ar mājlopiem, īpaši, ja ir sīki ādas bojājumi;
- retāk – peldoties vai brienot pa piesārņotu ūdeni.
Risks inficēties ar leptospirozi palielinās aukstajā gada laikā, dažādiem grauzējiem migrējot cilvēku mājokļos un lauksaimniecības telpās.
Profilakse
Lai novērstu inficēšanos ar leptospirozi u. c. grauzēju pārnēsātām infekcijas slimībām Slimību profilakses un kontroles centra speciālisti aicina vērtēt inficēšanās riskus un ievērot šādus profilakses pasākumus:
- lietot cimdus, zābakus un aizsargapģērbu, veicot dārza, lauku vai dzīvnieku aprūpes darbus, ka arī citus darbus vidē, kas potenciāli piesārņota ar grauzējiem (piem., teritorijas labiekārtošanas un kanalizācijas sistēmu remontdarbi);
- rūpīgi mazgāt rokas ar ziepēm un ūdeni pēc saskares ar dzīvniekiem, mitru augsni un dzīvnieku potenciāli piesārņotiem priekšmetiem;
- uzturēt kārtībā pagalmu, saimniecības teritoriju un telpas, t. sk. pagrabtelpas;
- aiztaisīt caurumus un spraugas, caur kurām grauzēji var iekļūt ēkās vai telpās;
- nepieļaut atkritumu uzkrāšanos pagrabos, kāpņutelpās, konteineru laukumos;
- atkritumu konteinerus turēt aizvērtus un regulāri iztukšot tos;
- neatstāt pārtiku pieejamu ārpus telpām;
- padarīt pārtikas atliekas nepieejamas grauzējiem;
- novērst grauzēju piekļuvi pārtikai un dzīvnieku barībai;
- regulāri veikt grauzēju kontroles pasākumus dzīvesvietā un tās apkārtnē;
- ziņot objekta apsaimniekotajam par grauzēju klātbūtni;
- izmantot tikai atļautus un drošus deratizācijas līdzekļus;
- izvairīties no tieša kontakta ar dzīvnieku urīnu;
- nelietojiet uzturā termiski neapstrādātu pārtiku, ja ir aizdomas, ka tā ir grauzēju piesārņota;
- pirms ēšanas rūpīgi nomazgāt augļus;
- pirms gatavošanas rūpīgi nomizot un nomazgāt dārzeņus;
- nedzert nevārītu ūdeni no dabīgām ūdenstilpnēm;
- ievērot piesardzību arī aukstuma peldēs, ja ir ādas ievainojumi vai nobrāzumi.
Ko darīt, ja parādās simptomi?
Ja parādās leptospirozei raksturīgas pazīmes un ir bijusi saskare ar potenciāli piesārņotu vidi, dzīvniekiem un dzīvnieku piesārņoto vidi, nekavējoties jāvēršas pie ārsta.
Informācija ārstniecības personām
Liellopu sūkļveida encefalopātija (LSE) pirmo reizi piesaistīja zinātniskās sabiedrības uzmanību 1986. gadā sakarā ar Apvienotajā Karalistē liellopiem konstatētu jaunu neiroloģiskās saslimšanas veidu.
LSE ir saistīta ar pārnešanas aģentu (prionu), kas nepieder nedz baktēriju, nedz vīrusu dzimtas mikroorganismiem, bet ir nervu šūnu sastāvā esošās olbaltumvielas molekulas defekta forma. Prions iedarbojas uz liellopa galvas un muguras smadzenēm un noved pie to neatgriezeniskām izmaiņām, iznīcinot nervu šūnas. Mikroskopa palielinājumā galvas smadzeņu šūnās ir redzami tukšumi, līdz ar to audi pēc izskata atgādina sūkli, tādēļ prionu izraisītās slimības dēvē par sūkļveidīgām encefalopātijām.
Prions ir augstākā mērā stabils aģents, izturīgs kā parastajā ēdienu gatavošanas temperatūrā, tā arī pat augstākā temperatūrā, kādu izmanto sterilizēšanai, sasaldēšanai un žāvēšanai.
LSE slimība ir liellopiem nāvējoša laika periodā no dažām nedēļām līdz dažiem mēnešiem kopš tās sākuma. Slimie dzīvnieki nestabili stāv uz kājām, zaudē svaru un dažreiz ieņem agresīvu pozu. Tomēr termins "govju trakumsērga" ("mad cow disease") ne vienmēr ir pareizs, jo pārsvarā slimie dzīvnieki nav pārmērīgi agresīvi, jo tie zaudē interesi par apkārtējo vidi un attīstoties neiroloģiskajai simptomātikai, pat nevar pārvietoties.
Epidemioloģiskie pētījumi kā visiespējamāko slimības avotu minēja no kritušiem liellopiem pagatavoto liellopu barību (gaļu un kaulu miltus) un kā iespējamo riska faktoru - 1981.-1982.g. ieviestās izmaiņas liellopu barības pagatavošanas procesā.
Kopš 1986. gada Lielbritānijā tika reģistrēti vairāk nekā 160 000 LSE gadījumi (visvairāk 1992. - 1993. gadā). Slimība reģistrēta arī citās Eiropas valstīs, kuras importēja no Apvienotās Karalistes dzīvnieku izcelsmes liellopu barību un dzīvus liellopus. Pēc 1992. gada saslimstība ar LSE sākusi strauji samazināties, pateicoties plašiem profilakses pasākumiem epizootijas apkarošanai. Tomēr joprojām laiku pa laikam dažādās Eiropas valstīs reģistrē atsevišķus LSE gadījumus vai nelielus uzliesmojumus.
Listerioze ir akūta dzīvnieku un cilvēku infekcijas slimība, kam raksturīgi centrālās nervu sistēmas, limfmezglu un dažādu iekšējo orgānu bojājumi. Listerioze ir reta slimība. Eiropā uz 1 miljonu iedzīvotājiem reģistrē vidēji 2-7 saslimšanas gadījumus gadā. Latvijā katru gadu tiek reģistrēti 5-7 listeriozes gadījumi.
Pazīmes
Listeriozes inkubācijas periods ir 3-45 dienas, biežāk 10-20 dienas. Slimība sākas pēkšņi ar augstu temperatūru, galvassāpēm, nespēku. Slimībassimptomi ir atkarīgi no slimības formas: var būtangīna, konjunktivīts, palielinātilimfmezgli, meningīts,encefalīts, sepse. Cilvēka organismā slimībasierosinātājs izplatās ar asinīm unlimfu. Infekcijas procesa lokalizācijas vieta parasti ir centrālā nervu sistēma,limfmezgli un iekšējie orgāni.
Vairākām cilvēku grupām ir lielāks risks saslimt ar listeriozi:
- grūtniecēm;
- jaundzimušajiem;
- cilvēkiem ar novājinātu imūno sistēmu;
- gados veciem cilvēkiem;
- cilvēkiem, kuri lieto narkotikas vai pārmērīgi lieto alkoholu;
- kolagenožu, ļaundabīgo audzēju, cukura diabēta, imūndeficīta slimniekiem;
- cilvēkiem pēc orgānu transplantācijas;
- cilvēkiem, kuri ilgstoši lieto citostatiķus un kortikosteroīdus.
Izraisītājs
Listeriozi ierosina ārējā vidē izturīgs mikroorganisms Listeria monocvtogenes (listerija). Listerijas ir plaši sastopamas dabā – ūdenī, augsnē, tās atrodamas arī uz dārzeņiem. Tās ir ļoti noturīgas un apkārtējā vidē var saglabāties līdz 7 gadiem, iztur sasaldēšanu. Vārot un pasterizējot, iet bojā 3 minūšu laikā. Listērijas spēj intensīvi vairoties gaļā 4-6° C temperatūrā, tādēļ to nereti dēvē par „ledusskapja mikroorganismu”. Infekcijas avots ir slimi (dažreiz arī praktiski veseli infekcijas nēsātāji) grauzēji, mājdzīvnieki (arī mājputni). No mājlopiem ar listeriozi vissmagāk slimo aitas. Cilvēks ar listeriozi var inficēties sadzīves kontaktu ceļā caur bojātuādu vai gļotādu, lietojot uzturāinficētus dzīvnieku izcelsmes produktus, ieelpojotinficētus putekļus, iespējama arī augļa inficēšanās caur placentu no mātes, kura slimo ar listeriozi.
Inficēšanās
Ar listeriozi iespējams inficēties:
- lietojot uzturā termiski nepietiekami apstrādātus gaļas produktus, pienu, nevārītu ūdeni, kas sākotnēji vai sekundāri piesārņota ar listerijām, t.sk. pārtiku, kas ilgstoši tiek uzglabāta ledusskapī, jo listerijas vairojas pārtikas produktos, kas tiek glabāti aukstumā (4-60 C temperatūrā);
- sadzīves kontakta ceļā, nonākot saskarsmē ar slimiem dzīvniekiem;
- ieelpojot listerijas saturošus putekļus (ādas, vilnas pārstrādes uzņēmumos, kā arī kopjot slimus dzīvniekus);
- auglim grūtniecības laikā transplacentārā ceļā (caur placentu).
Pēdējo gadu desmitu epidemioloģiskie pētījumi liecina, ka galvenais inficēšanās ceļš ir alimentārais (inficēšanās, kas saistīta ar pārtiku).
Pārtikas produkti, kuros visbiežāk konstatē listerijas:
- jēla gaļa, kā arī citi gaļas produkti (visbiežāk tiek minēta cāļa gaļa, ko lieto gatavos „sendvidžos”);
- piena produkti (nepasterizēts piens, mīkstie sieri, piemēram, brinza, feta, kamambērs, rikota, brī);
- augu izcelsmes produkti (dažādi salāti);
- olas;
- dažādas pastētes;
- jūras produkti (gliemenes, zivis).
Saslimstības pieauguma tendenci attīstītajās valstīs skaidro ar diagnostikas iespēju uzlabošanos, pārmaiņām pārtikas produktu ražošanā (palielinās plaša patēriņa pārtikas izejvielu ražošana), pārstrādes rūpniecības paplašināšanos, saldēšanas iekārtu attīstību u.tml. Tāpat šo tendenci var skaidrot ar pārmaiņām iedzīvotāju ēšanas ieradumos – lielais patērētāju pieprasījumu pēc ātri un ērti pagatavojamiem, aukstumā uzglabājamiem pārtikas produktiem ar ilgu lietošanas termiņu. Šāda ilgstoša produktu uzglabāšana ledusskapī rada iespēju listerijām savairoties.
Pasaulē reģistrē gan sporādiskus (atsevišķus) saslimšanas gadījumus, gan uzliesmojumus. Pirmo reizi ar pārtiku saistītu listeriozes uzliesmojumu reģistrēja 1981. gadā Kanādā, kad saslima 41 cilvēks. Šajā gadījumā uzturā tika lietoti uz vietas izbraukuma tirdzniecības transportlīdzeklī gatavoti svaigu kāpostu salāti. Cits piemērs: 1985. gadā Kalifornijā saslima 142 cilvēki, kuri uzturā bija lietojuši meksikāņu sieru. Francijā 1995. gadā saslima 33 cilvēki, kuri uzturā bija lietojuši mīksto sieru.
Atkarībā no galvenajiem klīniskajiem simptomiem izšķir piecas galvenās klīniskās listeriozes formas:
- grūtnieču listerioze;
- jaundzimušo listerioze;
- dziedzeru un acu forma;
- angiozi septiskā;
- neiroloģiskā.
Slimības klīniskā norise, saslimstot ar listeriozi grūtniecības laikā
- Iespējamas priekšlaicīgas dzemdības, auglis var piedzimt nedzīvs vai smagi slims. Lai gan ir aprakstīti gadījumi, kad grūtnieču listerioze ir tikusi sekmīgi ārstēta un piedzimis vesels bērns, tomēr jāatceras, ka grūtniecības laikā nav iespējams novērtēt, vai ārstēšana ir pasargājusi augli.
- Saslimstot ar listeriozi, grūtniecei var būt gripai līdzīgi simptomi ar muskuļu sāpēm, galvas sāpēm un drudzi, tonsilītu, faringītu, vieglu diareju. Saslimšana var noritēt arī bez izteiktiem simptomiem. Trīs dienas pēc tam, kad ar listeriozi saslimst grūtniece, inficējas arī auglis. Šajā laikā iespējams asinīs noteikt listerijas. Sievietei var būt arī dzimumorgānu iekaisuma pazīmes. Grūtnieces saslimšanas gadījumā pirmajā grūtniecības trimestrī var notikt spontānais aborts. Ja inficēšanās notiek trešajā trimestrī, auglim var attīstīties agrīnā jaundzimušo listerioze - auglis inficējas grūtniecības laikā, bet drīz pēc dzimšanas bērnam attīstās sepse, retāk meningīts vai pneimonija. Klasiskā slimības gadījumā novēro diseminētus mikroabscesus (izkaisītus nelielus strutu perēkļus audos un orgānos).
- Vēlīnā jaundzimušo listerioze - bērns inficējas dzemdību laikā dzemdību ceļos vai 1.-2. nedēļas laikā ar mātes pienu, ārkārtīgi retos gadījumos – intrahospitāli. Jāatceras, ka inficēti augļūdeņi satur ļoti daudz listeriju.
Profilakse
Specifiska listeriozes profilakse nav izstrādāta, vakcinācija nav iespējama.
Grūtniecēm, cilvēkiem ar novājinātu imūnsistēmu ieteicams izvairīties no saskarsmes ar potenciāli inficētu materiālu, piemēram, dzīvnieku aborta materiālu u.tml. Nelietot uzturā ledusskapī ilgstoši uzglabātus pārtikas produktus. Izvairīties no riska produktu lietošanas uzturā (nepasterizēts piens, jēla gaļa, mīkstie sieri, piemēram, brinza, feta, kamambērs, rikota, brī), bet var lietot jogurtu, krēmsierus, biezpiena sierus, nobriedušos sierus. Ja lieto uzturā rūpnieciski ražotus ēšanai gatavus ēdienus, tos pirms lietošanas ieteicams atkārtoti karsēt, līdz parādās garaiņi.
Lai izvairītos ne tikai no listeriozes, bet arī no citām pārtikas infekcijām, ieteicams ievērot pārtikas higiēnas noteikumus:
- mazgāt rokas pirms ēdiena gatavošanas un pēc svaigas gaļas, zivju un gliemeņu apstrādes;
- jēlu gaļu un zivis turēt atsevišķi no gataviem ēdieniem, lai izvairītos no jebkādas saskarsmes;
- turēt ledusskapi tīru;
- stingri ievērot saldēto produktu derīguma termiņu;
- nelietot vienus un tos pašus instrumentus, apstrādājot jēlos un gatavos produktus. Ja tiek lietoti vieni instrumenti jēlo un gatavo produktu asprātei – instrumentus mazgāt ziepjūdenī;
- svaigus dārzeņus un augļus pirms lietošanas uzturā labi nomazgāt;
- pārtikas produktu atsaldēšanai lietot ledusskapja zemākos plauktus, jo listeriju saturošais šķīdums no atsaldētas pārtikas var nokļūst uz pārtikas produktiem, kuri ievietoti zemāk;
- gatavojot salātus, dārzeņus kārtīgi nomazgāt.
Ja Jums ir aizdomas par saslimšanu ar listeriozi, nekavējoties sazinieties ar ārstu!
Palīdziet Slimību profilakses un kontroles centra epidemiologiem veikt listeriozes gadījuma epidemioloģisko izmeklēšanu. Jūsu sniegtā informācija ir svarīga, lai atrastu infekcijas avotu un novērstu citu cilvēku inficēšanos!
Malārija ir daudzos tropu un subtropu reģionos plaši izplatīta un dzīvībai bīstama slimība.
Katru gadu daudzi starptautiskie ceļotāji saslimst ar malāriju, apmeklējot valstis, kur tā ir endēmiska, un tiek ziņots par vairāk kā 10 000 saslimšanas gadījumiem pēc atgriešanās mājās no ceļojuma. Ceļotājiem ir augsts risks saslimt ar malāriju, jo viņi nav imūni, un bieži vien pēc atgriešanās mājās viņiem var tikt uzstādīta vēlīna vai nepareiza diagnoze. Drudzis, kas parādās ceļotājiem trīs mēnešu laikā pēc atgriešanās no malārijas endēmiskiem rajoniem ir neatliekama situācija, kas prasa tūlītēju medicīnisku izmeklēšanu un ārstēšanu.
Ierosinātājs
Cilvēkā var parazitēt četras dažādas malārijas ierosinātāju protozoju parazītu Plasmodium sugas — P. falciparum, P. vivax, P. ovale un P. Malariae.
Infekcijas izplatīšanās veids
Malārijas ierosinātājus pārnēsā vairākas ģints Anophelesmalārijodu sugas, kas ir aktīvas galvenokārt nakts laikā.
Slimības raksturs
Malārija ir akūta febrila slimība, kuras inkubācijas periods ilgst 7 un vairāk dienas. Līdz ar to febrila saslimšana, kas attīstās straujāk nekā nedēļu pēc pirmā iespējamā kontakta ar ierosinātāju, nav malārija.
P. falciparum izraisa smagāko malārijas formu (tropisko malāriju), kam raksturīgas tādas mainīgas klīniskās pazīmes kā drudzis, drebuļi, galvassāpes, muskuļu sāpes un vājums, vemšana, klepus, caureja un sāpes vēderā; var sekot citi ar orgānu darbības traucējumiem saistīti simptomi, kā akūta nieru mazspēja, ģeneralizēti krampji, asinsrites kolapss, kam seko koma un nāve. Malārijas endēmiskos rajonos aptuveni 1% pacientu, kas inficējušies ar P. falciparum, mirst; mirstības rādītājs neimūnu ceļotāju vidū ar neārstētu P. falciparum infekciju ir ievērojami augstāks. Sākotnējie simptomi var būt viegli un ne tik vienkārši atpazīstami kā malārijas simptomi. Ir svarīgi apsvērt P. falciparum izraisītas malārijas iespējamību visos gadījumos, kas raksturojas ar neizskaidrojamu drudzi, kas parādās laika periodā no 7. dienas pēc pirmā iespējamā kontakta ar ierosinātāju līdz 3 mēnešiem (nereti arī vēlāk) pēc pēdējā iespējamā kontakta ar ierosinātāju. Jebkurai personai, kurai parādās drudzis šajā laika periodā, nekavējoties jāgriežas pie ārsta, lai noteiktu diagnozi un nozīmētu efektīvu ārstēšanu, kā arī jāinformē medicīniskais personāls par iespējamo kontaktu ar infekcijas ierosinātāju.
Agrīna diagnosticēšana un atbilstoša ārstēšana var izglābt dzīvību. Tropiskā malārija var būt nāvējoša, ja ārstēšana netiek uzsākta 24 stundu laikā. Lai noteiktu malārijas parazītu klātbūtni, nepieciešams veikt asins parauga pārbaudi. Ja pirmajā asins uztriepē malārijas izraisītāji netiek atrasti, bet klīniski ir aizdomas par inficēšanos ar malāriju, jāņem vairākus asins paraugus ar 6–12 stundu intervālu un rūpīgi jāizmeklē.
Īpašs risks saslimt ir grūtniecēm, maziem bērniem un gados vecākiem cilvēkiem. Saslimšana ar malāriju grūtnieču vidū palielina mātes nāves, spontānā aborta, nedzīva bērna piedzimšanas, kā arī jaundzimušā nāves risku.
Citu Plasmodium sugu izraisītās malārijas formas nav tik smagas un dzīvībai bīstamas.
Masalas ir ļoti lipīga akūta vīrusu infekcijas slimība, kas izplatās gaisa pilienu, kā arī tieša kontakta ceļā. Iespējamība saslimt ar masalām ir jebkuram neimūnam cilvēkam (iepriekš nav vakcinēts pret masalām vai nav slimojis ar masalām), kurš ir nonācis kontaktā ar saslimušo vai uzturējās telpās, kurās pēdējo divu stundu laikā atradies masalu slimnieks. Masalas var būt ļoti nopietna slimība, jo tās var norisēt ar smagām komplikācijām. Imunizācija ir krasi samazinājusi masalu sastopamību Eiropā, bet, neraugoties uz vispārējo augsto imunizācijas līmeni, masalas joprojām izraisa biežus uzliesmojumus. Masalas joprojām ir viens no galvenajiem bērnu nāves cēloņiem pasaulē.
Simptomi
Inficējoties ar masalām, slimības pazīmes parasti parādās pēc 10–12 dienām, tomēr var parādīties arī no 7. līdz 18. dienai. Tās sākotnēji atgādina saaukstēšanos simptomus – pēkšņs sākums ar iesnām, klepu un drudzi. Acis kļūst sarkanas un jutīgas pret gaismu. Slimībai progresējot, parasti 2.–4. slimības dienai, temperatūra var sasniegt 39–41°C, un parādās sarkani izsitumi, kas izplatās virzienā no galvas uz ķermeni 3–4 dienu laikā. Pēc 4. dienas izsitumi parasti sāk bālēt un izzūd nedēļas laikā, atstājot pastiprinātu pigmentāciju un ādas lobīšanos. Pēc izslimošanas veidojas imunitāte. Masalas tiek diagnosticētas, ņemot vērā raksturīgos klīniskos simptomus un laboratorijas testa rezultātus.
Komplikācijas
Visbiežākās masalu komplikācijas ir vidusauss iekaisums, caureja un pneimonija. Apmēram 1 no 1000 masalu pacientiem rodas iekaisums smadzeņu audos (encefalīts). Masalas bieži norit smagi un lielāks komplikāciju attīstības risks ir bērniem, kas jaunāki par pieciem gadiem, pieaugušiem virs 20 gadiem, personām ar imūndeficītu, piem., leikēmiju, HIV/AIDS, kā arī grūtniecēm, jo var izraisīt augļa bojāeju vai priekšlaicīgas dzemdības. Pneimonija izraisa sešus no desmit ar masalām saistītiem nāves gadījumiem.
Izplatīšanās
Cilvēki ir vienīgais masalu vīrusa rezervuārs. Masalu vīruss izplatās no personas uz personu gaisa pilienu ceļā, inficētajai personai runājot, klepojot vai šķaudot, vai cieša kontakta ceļā. Vīrusus saturoši pilieni var palikt iekštelpu gaisā un līdz divām stundām, kā arī tikpat ilgi vīruss izdzīvo uz virsmām. Saslimušais ir bīstams apkārtējiem piecas dienas pirms izsitumu vai slimības pirmo pazīmju (drudzis, iesnas, klepus) parādīšanās līdz ceturtajai dienai pēc izsitumu parādīšanās. Ir aprēķināts, ka viens saslimušais ar masalām var inficēt 8–15 personas, kuras nav imūnas pret masalām.
Profilakse
Vakcinācija ir vienīgais efektīvais masalu profilakses pasākums, lai novērstu saslimšanu ar masalām. Vakcinācijas nolūkā izmanto kombinēto vakcīnu pret masalām, masaliņām un epidēmisko parotītu (MPR vakcīnu). Maksimālai aizsardzībai ir nepieciešamas saņemt divas potes. Pirmo vakcīnas bērns saņem 12–15 mēnešu vecumā, bet revakcināciju veic septiņu gadu vecumā. Vakcīna ir droša un efektīva.
Kuras personas ir neuzņēmīgas jeb imūnas pret masalām?
Pret masalām ir neuzņēmīgas (imūnas) personas, kuras:
- pārslimoja infekciju, un masalas bija laboratoriski apstiprinātas;
- saņēmušas vecumam atbilstošo vakcīnas devu skaitu saskaņā ar vakcinācijas kalendāru un par to ir ieraksts medicīniskajā dokumentācija vai potēšanas pasē;
- pārbaudījušas un pierādījušas imunitāti laboratoriski;
- dzimušas pirms 1958. gada (ņemot vērā pēdējos gados reģistrēto masalu slimnieku vecumu, kā arī imunizācijas pret masalām uzsākšanu Latvijā (1968. gads), var pieņemt, ka šīs personas masalas ir pārslimojušas un var tikt uzskatītas par imūnām).
Ko darīt, ja esat bijis kontaktā ar slimnieku vai esat saslimis?
Ja jums ir pazīmes, kas liek domāt par masalām, it sevišķi, ja pēdējo 17 dienu laikā ir bijis kontakts ar personu, kura saslimusi ar masalām vai kurai ir bijusi akūta slimība ar drudzi un izsitumiem, jums vajadzētu telefoniski sazināties ar savu ģimenes ārstu un apsvērt iespēju pieteikt mājas vizīti, lai izvairītos no citu personu inficēšanas.
Neimūnām personām, kuras pakļautas inficēšanās riskam, ieteicama vakcinācija, kuru vēlams veikt 72 stundu laikā pēc iespējamas inficēšanās, jo inkubācijas periods vakcīnas vīrusam ir īsāks nekā dabiski iegūtam vīrusam.
Ja norādītais laiks (72 stundas) ir nokavēts, pēcekspozīcijas vakcinācija joprojām būtu ieteicama, lai nodrošinātu aizsardzību pēc citiem iespējamiem kontakta gadījumiem ar masalu slimniekiem, ja infekcija turpinās izplatīties masalu skartajā iestādē vai kolektīvā.
Neimūnu kontaktpersonu vakcinācija pret masalām ir paredzēta Ministru kabineta 2012. gada 6. novembra noteikumos Nr. 752 „Noteikumi par masalu un masaliņu pretepidēmijas pasākumiem” (http://likumi.lv/doc.php?id=252619), un tā tiek apmaksāta no valsts budžeta līdzekļiem.
Ārstēšana
Nav specifiskas ārstēšanas pret masalu vīrusu, līdz ar to tiek izmantoti līdzekļi, kas mazina slimības simptomu smagumu. Ja drudzis ilgst vairāk par divām dienām pēc izsitumu parādīšanās, tas var liecināt par sarežģījumiem un paaugstinātu komplikāciju risku. Antibiotikas nav efektīvas pret masalu vīrusu, bet tās izmanto komplikāciju gadījumā, lai ārstētu sarežģītas sekundārās bakteriālās infekcijas, kā pneimoniju un vidusauss iekaisumu.
Pasaules Veselības organizācijas materiāli:
- Manual for the laboratory-based surveillance of measles, rubella, and congenital rubella syndrome, 3rd edition. Geneva: World Health Organization, 2018
- Measles outbreak guide. World Health Organization, 2022
- Guide for clinical case management and infection prevention and control during a measles outbreak. World Health Organization, 2020
- Guidelines for measles and rubella outbreak investigation and response in the WHO European Region, WHO Regional Office for Europe, 2013
- Operational considerations for planning and implementing catch-up vaccination in the WHO European Region. WHO Regional Office for Europe, 2022
Informācija ārstniecības personām:
Masalu izplatīšanās risku mazināšanas pasākumi:
Šī infekcijas slimība nav smaga un lielākā iedzīvotāju daļa to pārslimo bērnībā. Tomēr masaliņas ir bīstamas grūtniecēm. Šīs slimības ietekmē var rasties dažādi attīstības traucējumi auglim, ja māte grūtniecības laikā pārslimojusi masaliņas (īpaši pirmajā grūtniecības trimestrī). Kad vēl nebija ieviesta vakcinācija pret masaliņām valsts imunizācijas programmā, ik pēc trim gadiem bija novērojami masaliņu saslimstības pacēlumi. Ieviešot imunizāciju pret masaliņām, ievērojami pagarinājās periods starp slimības pacēlumiem un saslimušo skaits ir mazāks.
Vakcinācija pret masaliņām ir iekļauta Pasaules Veselības organizācijas paplašinātajā imunizācijas programmā, tā ir rekomendēta un veicama ekonomiski attīstītajās valstīs, lai novērstu iedzimto masaliņu sindroma gadījumus. 1993. gadā Latvijā tika uzsākta bērnu vakcinācija pret masaliņām, iekļaujot vakcinācijas kalendārā:
- 15 mēnešu vecus abu dzimumu bērnus, lai nākotnē samazinātu un pārtrauktu masaliņu vīrusa cirkulāciju
- 12 gadu vecas meitenes ar mērķi aizsargāt sievietes un novērst iedzimto masaliņu sindroma risku.
Pateicoties bērnu vakcinācijai, Latvijā vērojama masaliņu saslimstības samazināšanās tendence. Pēdējais masaliņu uzliesmojums Latvijā tika reģistrēts 1996. gadā, kad masaliņas pārslimoja 5800 bērni (pārsvarā skolas vecuma bērni). Kopš tā laika saslimstība ar masaliņām nepārsniedz 10 gadījumus uz 100 000 iedzīvotājiem periodā starp saslimstības pacēlumiem.
2002. gadā vakcinācijas kalendārs tika papildināts un tika noteikta revakcinācija pret masaliņām 7 gadus veciem bērniem.
Simptomi un komplikācijas
Biežāk klīniskie simptomi ir temperatūras paaugstināšanās, galvassāpes, limfmezglu pietūkums. Raksturīgākā šīs slimības pazīme ir smalki, bāli un sārti izsitumi, kas sākotnēji var parādīties uz sejas, tad strauji izplatīties uz rumpja, pēc tam rokām un kājām, un tādā pašā secībā arī izzust. Slimības gaita parasti ir viegla. Komplikācijas attīstās ļoti retos gadījumos. Tomēr sievietēm grūtniecības pirmajās 16 nedēļās vīruss ir īpaši bīstams, jo tas viegli nokļūst caur placentu embrija audos. Vīruss var izraisīt augļa bojāeju, spontānu abortu, vai arī smagas bērna attīstības anomālijas - tā saucamo iedzimto masaliņu sindromu.
Izplatīšanās
Cilvēki ir vienīgais masaliņu vīrusa rezervuārs. Masaliņu vīruss izplatās no personas uz personu gaisa pilienu ceļā, inficētajai personai runājot, klepojot vai šķaudot. Inkubācijas periods ir 13-20 dienas, bet parasti 14 - 16 dienas. Saslimušais ir infekciozs septiņas dienas pirms un sešas dienas pēc izsitumu parādīšanās.
Profilakse
Vakcinācija ir vienīgais efektīvais un drošākais masaliņu profilakses pasākums. Vakcinācijai izmanto kombinēto vakcīnu pret masalām, masaliņām un epidēmisko parotītu (MPR vakcīnu). Maksimālai aizsardzībai ir nepieciešamas saņemt divas vakcīnas devas. Pirmo devu bērns parasti saņem 12–15 mēnešu vecumā, bet tad revakcinācija tiek veikta septiņu gadu vecumā.
Vecākiem un ārstiem jāseko, lai visas meitenes pēc 12 gadu vecuma būtu vakcinētas pret masaliņām. Meiteņu vakcinācija veicama arī gadījumos, ja medicīniskajā dokumentācijā ir dati par pārslimotām masaliņām, kas nav laboratoriski apstiprinātas, jo atsevišķas infekcijas slimības simptomi ir līdzīgi masaliņām (paaugstināta ķermeņa temperatūra un izsitumi). Vakcinācija ir ieteicama arī reproduktīvā vecuma sievietēm, kuras nav vakcinētas pret masaliņām.
Ārstēšana
Nav specifiskas ārstēšanas pret masaliņu vīrusu, līdz ar to tiek izmantoti līdzekļi, kas mazina slimības simptomu smagumu.
Mārburgas vīrusa slimība (MVS) ir reta, bet smaga hemorāģiskā drudža slimība, kas skar gan cilvēkus, gan primātus, kas nav cilvēkveidīgie primāti. MVS izraisa Marburgas vīruss, ģenētiski unikāls zoonozes (vai dzīvnieku pārnēsāts) RNS vīruss, kas pieder filovīrusu saimei.
Pirmo reizi Marburgas vīruss tika atklāts 1967. gadā, kad vienlaikus notika hemorāģiskā drudža uzliesmojumi laboratorijās Marburgā un Frankfurtē, Vācijā, un Belgradā, Dienvidslāvijā (tagad Serbija).
Infekcijas avots
- Āfrikas augļu sikspārņi (Rousettus aegyptiacus – Mārburgas vīrusa rezervuārs) vai to urīns un/vai izdalījumi;
- Cilvēki, kas slimo ar Mārburgas vīrusa slimību;
- Ar Marburgas vīrusu inficēti primāti, kas nav cilvēkveidīgie primāti.
Riska grupā ietilpst ģimenes locekļi un slimnīcu personāls, kas aprūpē ar Mārburgas vīrusu inficētus pacientus un nav ievērojuši atbilstošus infekciju profilakses un kontroles prasības. Atsevišķas profesijas, piemēram, veterinārārsti un laboratorijas vai karantīnas iestāžu darbinieki, kas strādā ar primātiem, kas nav cilvēkveidīgie primāti no Āfrikas.
Inkubācijas periods 2–21 diena
Simptomi
MVS ir pēkšņs sākums, drudzis, drebuļi, galvassāpes un mialģija (muskuļu sāpes). Apmēram piektajā dienā pēc simptomu parādīšanās var rasties makulopapulāri izsitumi, biežāk krūšu kurvja, muguras, vēdera rajonā. Var parādīties slikta dūša, vemšana, sāpes krūtīs, iekaisis kakls, vēdera sāpes un caureja. Simptomi kļūst arvien smagāki var būt dzelte, aizkuņģa dziedzera iekaisums, smags svara zudums, delīrijs, šoks, aknu mazspēja, masveida asiņošana un vairāku orgānu disfunkcija.
MVS klīniskās pazīmēs un simptomi ir līdzīgi citām infekcijas slimībām (piemēram, malārijai vai vēdertīfam) vai endēmiskajiem vīrusu hemorāģiskajiem drudžiem, piem., Lasas drudzim vai Ebolas vīrusslimībai.
Piesardzības pasākumi
Izvairīties no kontakta augļu sikspārņiem (Rousettus aegyptiacus) un slimiem primātiem.
Ja pacientam ir aizdomas vai ir apstiprināta MSV, ir jāizmanto infekcijas profilakses un kontroles pasākumi:
- inficētās personas stingra izolācija;
- aprūpējot slimniek, lietot individuālos aizsardzības līdzekļus, t.sk cimdus un maskas;
- aprīkojuma un pacienta izdalījumu sterilizācija vai pareiza iznīcināšana.
Informācija ārstniecības personām:
- Informācija profesionāļiem: Pasaules Veselības organizācijas Eiropas reģionālā biroja kopsavilkums par MERS-CoV respiratoro sindromu
- Par MERS-CoV infekcijas risku saistībā ar uzliesmojumu Dienvidkorejā (12.06.2015.)
-
Par MERS-CoV infekciju un ieteikumiem infekciju kontrolei (08.07.2013.)
-
Informācija par smagu elpošanas ceļu slimību, kas saistīta ar jauno koronavīrusu (22.05.2013.)
-
Par jaunu koronavīrusu un ar to saistīto risku sabiedrības veselībai (27.09.2012.)
Informācija ārstniecības personām:
Meningokoku infekciju izraisa baktērija Neisseria meningitidis, kas organismā nonāk caur elpceļiem. Pamatojoties uz polisaharīdu kapsulu strukturālajām atšķirībām, baktērija tiek klasificēta serogrupās. Visbiežāk tiek ziņotas par A, B, C, X, Y, Z, W135 un L serogrupu izraisītām meningokoku invazīvo infekciju. Slimībai bieži ir strauja progresēšana, un mirstības koeficients ir 8–15 %.
Šis apraksts sniedz informāciju tikai par invazīvām infekcijām, kad baktērijas, iekļūstot asinsritē un iekšējos orgānos, izraisa meningītu, septicēmiju u.c. Slimība var skart ikvienu, tomēr augstākā saslimstība ir novērojama zīdaiņa vecuma bērniem, kā arī pusaudžu un jaunu pieaugušo vidū.
Simptomi un komplikācijas
Invazīvai meningokoku infekcijai biežākas klīniskās pazīmes ir meningīts (30-60 %) un sepse (20-30 %), bet retāk pneimonija un artrīts. Meningīta simptomi bieži izpaužās kopā ar tādiem simptomiem ka drudzis, galvassāpes un kakla stīvums, ka arī slikta dūša, vemšana un fotofobija. Meningokoku sepsi raksturo drudzis un petehiāli vai purpuriski izsitumi, ko bieži pavada septisks šoks.
Izplatīšanās
Meningokoku infekcija izplatās no cilvēka uz cilvēku cieša kontakta ceļā gaisa pilienu veidā (klepojot vai šķaudot) vai pēc kontakta ar slimas personas elpceļu sekrētu. Saslimt var, kontaktējoties ar cilvēkiem, kuri ir slimi ar meningokoku infekciju vai cilvēkiem, kuri ir baktērijas nēsātāji, bet kuriem nav slimības simptomu.
Profilakse
Vakcinācija pret meningokoku infekciju ir iespējama, bet Latvijā nav iekļauta bērnu vakcinācijas kalendārā. Vakcinācija ir rekomendējama visa vecuma cilvēkiem ar paaugstinātu risku invazīvai meningokoku infekcijai.
Ārstēšana
Meningokoku infekcijas izraisītās saslimšanas ārstēšanā lieto antibiotikas pēc ārstējošā ārsta norādījumiem.
Cilvēka metapneimovīruss ir vīruss, kas izraisa augšējo un apakšējo elpceļu slimības visu vecuma grupu cilvēkiem, īpaši maziem bērniem, vecāka gadagājuma cilvēkiem un personām ar novājinātu imūnsistēmu. Vīruss visbiežāk cirkulē ziemas un pavasara mēnešos.
Simptomi
Inkubācijas periods ilgst 3 – 6 dienas un vidējais slimības ilgums var atšķirties atkarībā no smaguma pakāpes. Simptomi ir līdzīgi citām vīrusu izraisītām elpceļu infekcijām:
- paaugstināta ķermeņa temperatūra;
- iesnas, aizlikts deguns, kakla sāpes;
- klepus, elpas trūkums.
Šie simptomi var progresēt līdz bronhītam un smagos gadījumos vīruss var izraisīt plaušu karsoni (pneimoniju), īpaši cilvēkiem ar novājinātu imūnsistēmu vai hroniskām slimībām.
Riska grupas
- Bērni (īpaši mazi bērni un zīdaiņi)
- Seniori
- Personas ar hroniskām slimībām (piemēram, sirds slimībām, astmu, hronisku obstruktīvu plaušu slimību - HOPS)
- Cilvēki, kuriem ir novājināta imūnsistēma (piemēram, cilvēki, kuri lieto imūnsupresīvās zāles)
Izplatīšanās
Infekcijas avots ir slims cilvēks. Cilvēks var inficēties gaisa pilienu ceļā, no slimas personas klepojot, šķaudot, kā arī sarokojoties vai pieskaroties personai ar saslimšanas simptomiem. Cilvēka metapneimovīrusu infekcijas izplatīšanās iespējama arī saskaroties ar slimas personas izdalījumiem piesārņotām virsmām un priekšmetiem un pēc tam pieskaroties mutei, degunam vai acīm.
Profilakse
Profilaktiskie pasākumi ir līdzīgi, kā citām elpceļu vīrusa infekcijām:
- Rūpīgi mazgāt rokas ar ziepēm un ūdeni vairākas reizes dienā;
- Izvairīties no pieskaršanās acīm, degunam vai mutei ar nemazgātām rokām;
- Izvairīties no cieša kontakta ar slimiem cilvēkiem;
- Klepojot vai šķaudot, aizklāt muti un degunu ar salveti vai elkoni;
- Stiprināt imunitāti;
- Palikt mājās, ja ir slimības, t.sk. saaukstēšanās simptomi, lai novērstu infekcijas izplatīšanos.
Papildu profilakses pasākumi, kas var palīdzēt ierobežot cilvēka metapneimovīrusa izplatīšanos ir iespējami piesārņoto virsmu (durvju rokturu, koplietojamo rotaļlietu) tīrīšana un dezinficēšana.
Diagnostika un ārstēšana
Cilvēka metapneimovīrusa infekciju var diagnosticēt, veicot vīrusa RNS analīzi no elpceļu paraugiem (piemēram, no deguna un rīkles uztriepes). Var izmantot arī PCR (polimerāzes ķēdes reakcijas) testus.
Pašlaik nav specifiskas pretvīrusu terapijas vai vakcīnas pret cilvēka metapneimovīrusu. Ārstēšana parasti ir simptomātiska (piemēram, pretsāpju līdzekļi, klepus zāles, deguna pilieni), jo nav specifiskas antivīrusu terapijas pret metapneimovīrusu. Smagākos gadījumos var būt nepieciešama hospitalizācija un atbalstoša ārstēšana, piemēram, skābekļa terapija.
Avots: https://www.cdc.gov/human-metapneumovirus/about/index.html
Mēris (plague (angl.) pestis (latin.)) ir bīstama bakteriāla karantīnas infekcija (zoonoze) ar augstu letalitāti.
Ierosinātājs
Mēra ierosinātājs ir baktērija Yersinia pestis, kas pieder Enterobacteriaceae dzimtai un tā ir nekustīga, īsa, galos noapaļota, vidū paplašināta, fakultatīvi aeroba nūjiņa. Šīs baktērijas neveido sporas. Y.pestis baktēriju izturība vidē ir atkarīga no vides faktoru ietekmes, to dzīves ilgums pieaug, samazinoties vides temperatūrai. Augsnē tās var izdzīvot līdz 11 mēnešiem, ūdenī, uz pārtikas produktiem un sadzīves priekšmetiem Y.pestis saglabā dzīvotspēju līdz 3 mēnešiem. Tās iznīcina tieši saules stari un sausums. Mēra baktērijas spēj ierosināt saslimšanu daudzām siltasiņu dzīvnieku sugām un cilvēkiem, un to augstā invazivitāte izskaidrojama ar spēju izstrādāt neirotropas un nekrotizējošas darbības toksīnus, kā arī fermentus.
Simptomi
Stipra intoksikācija, ādas limfmezglu un plaušu bojājumi, bet parasti tā sākas ar gripai līdzīgiem simptomiem.
Mērim izšķir vairākas klīniskās formas. Visbiežāk konstatēta salīdzinoši vieglākā - buboņu forma, kad tiek skarti reģionālie limfmezgli. Daudz retāk - septiskā (smagākā) forma, kas ir terminālā fāze visām formām, kā arī ļoti smagā latentā mēra plaušu forma. Ļoti retos gadījumos iespējama mēra apslēptā (pestis minor) un ādas forma.
Mēra plaušu forma ir smagākā un retāk sastopamā mēra forma un tās inkubācijas periods ir 1-6 dienas. Plaušu forma ir vai nu buboņu un septiskās formas komplikācija, vai primāra respiratora infekcija, kuru iegūst ieelpojot infekcijas ierosinātāju aerosolizētā veidā. Slimība sākas akūti, ar augstu temperatūru, galvassāpēm, sāpēm muskuļos, vemšanu, diareju, CNS traucējumiem u.c. Vēlāk, attīstoties pneimonijas formai, pievienojas sāpes krūtīs, klepus, aizdusa, respiratora nepietiekamība un septiskais šoks.
Letalitāte bez antibiotiku terapijas sasniedz 100% 2-3 dienu laikā, ārstējot – līdz 10%, atkarībā no ārstēšanas savlaicīguma.
Mēra buboņu forma ir visbiežāk sastopamā, no inficētas blusas kodiena iegūtā infekcijas forma. Tās inkubācijas periods ir 2-8 dienas. Slimībai raksturīgs pēkšņs sākums, drudzis ar augstu ķermeņa temperatūru, galvassāpes, nelabums, vemšana, nespēks. 6-8 stundu laikā attīstās sāpīgs bubonis aksilārajos un cervikālajos limfmezglos. Iespējamās komplikācijas – primāra vai sekundāra septicēmija, sekundāra pneimonija, meningīts. Letalitāte – 60% neārstējot, bet ar antibiotiku terapiju - līdz 5%.
Mēra septiskajai formai (ierosinātājam nokļūstot asinīs) raksturīgs septiskais šoks, intravaskulāra koagulācija, gangrēna ekstremitāšu galos, meningīts. Neārstējot letalitāte sasniedz 100%.
Mēra ierosinātāju rezervuārs dabā ir aptuveni 200 grauzēju sugas, tomēr galvenie baktēriju nēsātāji ir žurkas, susliki, murkšķi, smilšu peles, strupastes. Mēra dabas perēkļi, kas saistīti ar savvaļas grauzējiem un to ektoparazītiem, eksistē visos pasaules kontinentos (izņemot Austrāliju) stepju, pustuksnešu un tuksnešu zonās. Mēra ierosinātāja specifiskie pārnesēji ir blusas.
Inficēšanās
Inficēties ar mēri iespējams:
- piesūcoties inficētai blusai;
- tieša kontakta ceļā ar slimu vai mirušu dzīvnieku vai cilvēku audu šķidrumiem;
- ar inficēto dzīvnieku respiratoriem sekrētiem mēra plaušu formas gadījumā;
- neievērojot piesardzības pasākumus laboratorijā vai ārstniecības iestādē;
- saskaroties ar slimnieku kontaminētiem priekšmetiem vai drēbēm (inhalācijas ceļā).
Kā mēra infekcijas avoti epidemioloģiski visbīstamākie ir slimnieki ar plaušu un septisko mēra formu, vismazāk bīstamie - ar buboņu mēra formu.
Profilakse
Mēra profilakse Latvijā balstās uz sabiedrības veselības aizsardzības pasākumiem (lasiet vairāk "Sabiedrības veselības aizsardzības pasākumu veikšanas kārtību" un "Starptautiskos veselības aizsardzības noteikumus"), kas paredzēti, lai samazinātu infekcijas ievešanas risku no mēra dabas perēkļu zonu valstīm. Slimību profilakses un kontroles centrs regulāri apkopo Pasaules Veselības organizācijas informāciju par infekcijas slimību uzliesmojumiem pasaulē.
Pasaulē katru gadu tiek reģistrēti ap 1000-6000 mēra (galvenokārt, buboņu mēra formas) gadījumi, kas tiek reģistrēti šīs infekcijas slimības dabiskajās izplatības zonās jeb dabas perēkļos ASV rietumos, Dienvidamerikā, Āfrikā, Centrālajā un Dienvidaustrumāzijā (Indonēzijā, Birmā, Nepālā un īpaši Vjetnamā) un Krievijas dienvidos.
Pasaulē ir bijušas 3 mēra pandēmijas (VI, XIV un XIX gs.), kas bija letālas miljoniem cilvēku gandrīz visos pasaules kontinentos. Trešās mēra pandēmijas laikā (1894. - 1903. g.) tika atklāts mēra ierosinātājs un tā pārnesēji, 1926. gadā tika izstrādāta vakcīna. Pēdējais mēra saslimšanas gadījums Eiropā reģistrēts pēc Otrā pasaules kara.
Mutes un nagu sērgas riska novērtējums cilvēka veselībai un ieteikumi rīcībai
Mutes un nagu sērga (MNS) ir akūta un ļoti lipīga dzīvnieku (pārnadžu) infekcijas slimība. Cilvēkiem praktiski nav inficēšanās un saslimšanas riska, inficēšanās notiek ļoti retos gadījumos. Šobrīd MNS infekcija dzīvniekiem Latvijā nav sastopama. No šogad dzīvniekiem konstatētajiem MNS uzliesmojumiem Eiropā nav saņemta informācija par slimības pārnešanu uz cilvēku.
Ierosinātājs
Mutes un nagu sērgu izraisa Picornaviridae dzimtai piederošs RNS Aphtovirus. Ir vairāki vīrusu serotipi (A, O, C, SAT1, SAT2, SAT3 un Asia1), bet detalizēti par dzīvnieku inficēšanos aprakstīts Pārtikas un veterinārā dienesta mājaslapā: https://www.pvd.gov.lv/lv/mutes-un-nagu-serga
Vīruss var izturēt regulāru pasterizāciju, jo vīrusa inaktivācijai dzīvnieku izcelsmes produkti ir jākarsē līdz minimālajai temperatūrai 70°C vismaz 30 minūtes. Vīruss var izturēt žāvēšanu un var saglabāties vairākas dienas vai nedēļas organiskās vielās, mitros un vēsos apstākļos.
MNS ir dzīvnieku slimība un to nevajadzētu jaukt ar cilvēku slimību, ko izraisa Coxsackie vīruss un, kas ir pazīstama kā roku, kāju un mutes slimība.
Infekcijas izplatīšanās ceļi
Mutes un nagu sērga ir lipīgākā no visām dzīvnieku infekcijas slimībām, kas vissmagāk skar liellopus un cūkas. Tas skar arī aitas, kazas, briežus un citus pārnadžus atgremotājus. Inficētajiem dzīvniekiem ir drudzis un tulznām līdzīgas čūlas mutē, uz tesmeņa un starp nagiem. Pārnešana notiek tiešā kontaktā starp inficētiem un uzņēmīgiem dzīvniekiem (šķidrums no tulznām, asinīm, siekalām, pienu vai kūtsmēsliem); piesārņotiem priekšmetiem, tostarp kravas automašīnu virsmas, iekraušanas rampas, apaviem, apģērba vai cita aprīkojuma, un barības, kas satur produktus, kas iegūti no inficētiem dzīvniekiem. Ir ziņots arī par pārnešanu ar gaisu.
Cilvēks retos gadījumos var inficēties:
- lietojot uzturā nepasterizētu (termiski neapstrādātu) pienu vai piena produktus, vai neapstrādātus gaļas produktus, kas iegūti no inficētiem dzīvniekiem;
- pēc tieša, cieša kontakta ar MNS inficētiem dzīvniekiem (piemēram, strādājot lopkopībā vai veterinārmedicīnā) vai dzīvnieku piesārņotu vidi.
Riska grupas
Profesionālam saslimšanas riskam pakļauti lopkopības darbinieki (slaucējas, gani), veterinārais un zootehniskais personāls, lopkautuvju un gaļas kombinātu strādnieki, dzīvnieku produkcijas pārstrādes darbinieki. Slimība skar liellopus, cūkas, aitas, kazas un citus pārnadžus atgremotājus, kas ir slimības rezervuārs. Pieaugušiem dzīvniekiem slimība reti ir letāla, bet jauniem dzīvniekiem bieži ir augsta mirstība.
Izplatība
Mutes un nagu sērga ir sastopama visā pasaulē, visbiežāk Āzijā, Āfrikā, Tuvajos Austrumos un Dienvidamerikā. Ziemeļamerikā, Centrālamerikā, Austrālijā, Jaunzēlandē, Čīlē un dažās Eiropas valstīs pēdējo 50 gadu laikā nav bijuši uzliesmojumi. MNS uzliesmojumu hronoloģija ES valstīs atrodama PVD mājaslapā https://www.pvd.gov.lv/lv/mutes-un-nagu-serga
Simptomi
Cilvēka inficēšanās gadījumā visbiežāk inkubācijas periods ilgst no divām līdz sešām dienām. Simptomi pārsvarā ir viegli un pašlimitējoši (pārejoši), tādi kā izsitumi (pūslīši) uz rokām, pēdām, uz mutes gļotādas un ap muti, kakla iekaisums un drudzis. Atveseļošanās parasti notiek nedēļas laikā pēc pēdējo izsitumu veidošanās.
Profilakse
Lai gan kopumā cilvēkiem ir ļoti mazs risks saslimt ar mutes un nagu sērgu, taču, ja strādājat ar dzīvniekiem, ir svarīgi ievērot piesardzības un higiēnas pasākumus, lai novērstu gan inficēšanos, gan vīrusa pārnēsāšanu uz citiem dzīvniekiem.
- Rūpīgi mazgājiet rokas pēc kontakta ar dzīvniekiem vai dzīvnieku produktiem, kā arī pēc apmeklējuma lauksaimniecības vai lopkopības teritorijās.
- Ja strādājat ar dzīvniekiem vai apmeklējat fermas, valkājiet atbilstošu aizsargapģērbu, kas var palīdzēt izvairīties no iespējama kontakta ar kontaminētu vidi.
- Ar slimiem dzīvniekiem nav pieļaujams strādāt grūtniecēm, pusaudžiem un personām, kam ir roku mikrotraumas.
- Sekojiet līdzi savam veselības stāvoklim, ja esat bijuši kontaktā ar inficētiem dzīvniekiem, un MNS simptomu parādīšanās gadījumā sazināties ar ģimenes ārstu un informējiet par inficēšanās risku.
Kas ir Mycoplasma pneumoniae
Mycoplasmatacea dzimtas baktērija kam nav cietā šūnu apvalka – tas ļauj tai mainīt izmēru un formu. Tā parasti neiekļūst šūnā, bet piestiprinās pie cilvēka epitēlij šūnas un piestiprinoties pie epitēlijšūnas, neļauj organismam to izvadīt.
Kā izplatās?
-
izplatās gaisa pilienu ceļā;
-
inkubācijas periods 1-4 nedēļas;
-
parasti viegla gaita, “staigājoša pneimonija”;
-
slimība ilgst no dažām dienām līdz mēnesim un pat ilgāk.
Kādi ir simptomi?
Mycoplasma pneumoniae bērniem var biežāk izraisīt pneimonijas simptomi bērniem <5 gadiem – iesnas, svilpojoša elpošana, bez drudža, vemšana, caureja. Slimības sākums var būt pakāpenisks un subakūts, lēnām progresējot, līdz drudzim augstai T un pastāvīgam klepum.
Infekcija visbiežāk izraisa: traheobronhītu, faringītu, pneimoniju.
Vispārīgie simptomi: nespēks, drudzis, klepus, galvassāpes.
Kādas var būt komplikācijas?
Smagas komplikācijas var izraisīt hospitalizāciju un dažreiz nāvi.
Elpceļu komplikācijas – astmas paasinājums un smaga pneimonija.
Citas komplikācijas: encefalīts, hemolītiskā anēmija, nieru disfunkcija, kuņģa-zarnu trakta sūdzības, ādas traucējumi, nespecifiskas mialģijas, artralģijas vai poliartropātijas, septisks artrīts. Ādas traucējumi var ietvert multiformu eritēmu, Stīvensa-Džonsona sindromu un toksisko epidermas nekrolīzi.
Sastopamība
Mycoplasma pneumoniae infekcijas ir izplatītas visa pasaulē. ASV tiek lēsts, ka katru gadu notiek 2 miljoni gadījumu.Tomēr daudzi infekcijas gadījumi netiek diagnosticēti, tāpēc faktiskais skaits, iespējams, ir lielāks.
Sezonalitāte
Mycoplasma pneumoniae infekcijas var notikt jebkurā gada laikā. Tomēr tās var būt biežākas vasarā un agrā rudenī. Mycoplasma pneumoniae infekciju skaits laika gaitā mainās. Slimības pacēlumi parasti ir ik pēc 3 līdz 7 gadiem. Celmu veidu atšķirības veicina šo periodiskumu.
Uzliesmojumi
Uzliesmojumi galvenokārt notiek pārpildītās vidēs, piemēram, skolās, koledžu rezidencēs un pansionātos. Uzliesmojumi var paildzināties Mycoplasma pneumoniae garā inkubācijas perioda dēļ.
Antibiotiku rezistence
Rezistence pret makrolīdiem parādījās Mycoplasma pneumoniae un ir pieaugusi kopš 2000. gadiem. Pašreizējie dati liecina, ka kopējā makrolīdu rezistences izplatība pasaulē Mycoplasma pneumoniae var būt aptuveni 28 %. Tomēr pastāv ievērojamas ģeogrāfiskās atšķirības: Kanādā ~ 12%, Ķīna ~ 80%, Eiropā vidēji ~ 5% (augstākais Itālijā ~20%), Japānā vairāk nekā 50%, ASV ~ 10% ar reģionālu mainīgumu.
Diagnostika
Mycoplasma pneumoniae kultūras izdalīšanu veic speciālās laboratorijās, ir laikietilpīga, nav optimāla ārstēšanas lēmumu pieņemšanai.
Seroloģiskā pārbaude – komerciāli pieejami komplekti, taču tiem trūkst specifiskuma. Bieži vien ir nepieciešamas vairākas pacienta vizītes, lai savāktu pāru seruma paraugus (akūta un atveseļošanas perioda).
Molekulārie testi – augstu jutība un specifiskums, nodrošina savlaicīgus rezultātus ārstēšanas lēmumu pieņemšanai. Šie testi var arī noteikt celmus un noteikt jutību pret antibiotikām.
Nipahas vīrusa infekcija ir zoonoze, jeb infekcijas slimība, kas tiek pārnesta no dzīvniekiem uz cilvēku. Tā ir reta slimība, kas kopš tās atklāšanas 1998. gadā periodiski reģistrēta nelielu uzliesmojumu veidā tikai Āzijas reģiona valstīs - Indijā, Bangladešā, Malaizijā, Singapūrā un Filipīnās. Latvijā un citur Eiropā saslimšanas gadījumi nav konstatēti. Nipahas vīrusa infekcijas izplatību pastāvīgi uzrauga un laikus signalizē par uzliesmojumiem starptautiskās organizācijas, tostarp Pasaules Veselības organizācija un Eiropas Slimību profilakses un kontroles centrs, kā arī valstu kompetentās epidemioloģiskās uzraudzības iestādes.
Kā izplatās Nipahas vīruss?
Nipahas vīrusa dabīgais rezervuārs ir augļēdāji sikspārņi, kuri paši parasti neslimo, bet izdala vīrusu ar siekalām, urīnu un fekālijām. Vīrusa starpsaimnieki var būt cūkas (visbiežāk) un citi dzīvnieki, kas inficējas no sikspārņiem un savā starpā, pēc tam var pārnest vīrusu cilvēkiem. Cilvēks var inficēties:
- tieša kontakta laikā ar inficētiem sikspārņiem vai to izdalījumiem;
- lietojot uzturā ar sikspārņu izdalījumiem piesārņotu pārtiku, piemēram, augļus vai svaigu palmu sulu;
- tiešā saskarē ar inficētiem dzīvniekiem (piemēram, cūkām) vai to piesārņotu vidi;
- lietojot uzturā nepietiekami termiski apstrādātu inficētu dzīvnieku gaļu;
- tieša kontakta laikā ar inficētu cilvēku, viņa izdalījumiem vai ķermeņa šķidrumiem (asinīm, siekalām, urīnu u.c.) sadzīves apstākļos, ārstniecības iestādē vai laboratorijā;
- tuva kontakta apstākļos (klepojot vai šķaudot tuvā distancē) ar elpceļu pilieniem.
Slimības simptomi
Nipahas vīrusa infekcijas klīnisko izpausmju spektrs ir plašs - tā var noritēt gan bez simptomiem, gan smagas, dzīvību apdraudošas slimības formā. Inkubācijas periods parasti ir no četrām līdz 14 dienām. Biežākie simptomi ir:
- drudzis, galvassāpes, vispārējs nespēks, muskuļu sāpes;
- nelabums, vemšana;
- elpceļu simptomi (klepus, iekaisis kakls) un apgrūtināta elpošana;
- encefalīts – miegainība, reibonis, apziņas traucējumi un citas neiroloģiskas pazīmes;
- smagos gadījumos iespējami krampji, koma un nāve.
Letalitāte svārstās 40–75 % robežās, atkarībā no vīrusa celma un pacientu aprūpes iespējām. Pašlaik nav pieejamas specifiskas zāles vai vakcīnas pret Nipahas vīrusa infekciju. Ārstēšanas mērķis ir mazināt simptomu smagumu un nodrošināt atbalstošu terapiju.
Kā mazināt inficēšanās risku ar Nipahas vīrusu?
Ceļotājiem uz Dienvidāzijas un Dienvidaustrumāzijas valstīm ieteicams:
- ievērot roku higiēnu - bieži un rūpīgi mazgāt rokas vai dezinficēt tās ar roku dezinfekcijas līdzekli;
- izvairīties no tieša kontakta ar sikspārņiem un ar to izdalījumiem (siekalām, urīnu, fekālijām) piesārņoto vidi;
- nepieļaut sikspārņu piekļuvi dzīvojamām telpām, pārtikai un ūdens avotiem;
- nelietot uzturā augļus, kas varētu būt piesārņoti ar sikspārņu izdalījumiem;
- nelietot uzturā termiski neapstrādātu (nepasterizētu) palmu sulu;
- augļus pirms lietošanas rūpīgi mazgāt un, ja iespējams, mizot;
- izvairīties no tieša kontakta ar dzīvniekiem, īpaši cūkām;
- lietot uzturā tikai labi termiski apstrādātu dzīvnieku gaļu;
- izvairīties no cieša kontakta ar slimiem cilvēkiem;
- apmeklējot veselības aprūpes iestādes, ievērot infekciju kontroles pasākumus, lietot individuālos aizsardzības līdzekļus (tostarp respiratoru), kā arī rūpīgi mazgāt un dezinficēt rokas.
Pieņemot lēmumus, kas saistīti ar Jūsu un citu cilvēku veselību, izmantojiet tikai oficiālus un uzticamus informācijas avotus un rekomendācijas!
Norovīrusu infekcija ir akūta vīrusu infekcijas slimība, kurai raksturīga caureja, spontāna vemšana, sāpes vēderā, neliela ķermeņa temperatūras paaugstināšanās, slikta dūša. Norovīrusu daudzums, kas spēj inficēt cilvēku ir niecīgs, tāpēc slimība ir ļoti “lipīga”.
Norovīrusu etioloģijas saslimšanas gadījumi tiek reģistrēti visa gada garumā, bet sezonālais pacēlums tiek novērots gada aukstajos mēnešos.
Slimība 70% gadījumu sākas ar vemšanu (biežāk izteikts bērniem), bet pieaugušajiem – ar caureju. Inkubācijas periods (laiks no inficēšanās brīža līdz slimības pirmajām pazīmēm) ir no 10-12 stundām līdz 4 dienām (parasti 24 – 48 stundas) pēc inficēšanās. Slimība ilgst 2-3 dienas. Slimība bīstama zīdaiņiem, maziem bērniem, cilvēkiem ar novājinātu imūnsistēmu izteiktas organisma atūdeņošanās dēļ.
Infekcijas avots ir slims cilvēks. Visbiežāk norovīruss izplatās tieša kontakta ceļā no personas uz personu vai ar piesārņotu koplietošanas priekšmetu starpniecību. Nereti inficēšanās notiek, lietojot uzturā ūdeni vai pārtiku, kuru gatavošanas laikā piesārņojis slims pārtikas apritē iesaistīts darbinieks (arī persona, kurai slimība norit bez simptomiem vai vieglā formā). Tā kā vīruss izdalās arī ar atvemtām masām, iespējama to atrašanās mutes dobumā, kā rezultātā atsevišķos gadījumos nav izslēgta vīrusa izplatīšanās pa gaisu ar mikroskopiskām siekalu daļiņām tuvā kontaktā. Norovīrusi ir izturīgi apkārtējā vidē un tie spēj izdzīvot ilgstošu laiku uz dažādām virsmām, tādējādi arī apkārtējā vide var kalpot kā avots jauniem saslimšanas gadījumiem. Imunitāte pret norovīrusu nav ilgstoša un iespējama atkārtota inficēšanās.
Lai pasargātu sevi no norovīrusu infekcijas un mazinātu infekcijas izplatīšanos, ļoti svarīgi ievērot personīgo higiēnu, ka arī citus profilakses pasākumus:
bieži un rūpīgi mazgāt rokas ar ziepēm vairākas reizes dienā, sevišķi slimošanas laikā, jo izraisītāji intensīvi izplatās arī ar rokām.
- pareizi mazgāt rokas pirms un pēc tualetes izmantošanas, kā arī pirms ēdiena gatavošanas;
- mācīt bērniem nebāzt mutē pirkstus, zīmuļus, citus priekšmetus, jo uz tiem var būt infekcijas izraisītāji;
- izvairīties no pieskaršanās acīm, degunam un mutei ar nemazgātām rokām;
- cilvēki, kuriem ir akūtas zarnu infekcijas simptomi, nedrīkst nodarboties ar pārtikas produktu gatavošanu, transportēšanu, realizēšanu. Vismaz divas dienas pēc simptomu pazušanas ir jāpaliek mājās un turpināt darbu atļauts tikai ar ārsta izziņu;
- slimie bērni nedrīkst apmeklēt bērnu kolektīvus;
- Gadījumos, ja ar saslimušā izdalījumiem piesārņotas virsmas vai priekšmeti, tās rūpīgi jāiztīra un jādezinficē, izmantojot individuālos aizsardzības līdzekļus (piemēram, vienreizējās lietošanas cimdus un vienreizējās lietošanas priekšautus). Savācot slimnieka atvemtās masas, izmantot sejas masku, lai izvairītos no inficēšanās ar iespējamām gaisā esošām siekalu daļiņām. Visas drēbes, kas var būt piesārņotas ar saslimušā izdalījumiem, jāmazgā veļas mašīnā karstā ūdenī;
- nelietot uzturā nemazgātus augļus un dārzeņus;
- ja mājās ir norovīrusu infekcijas slimnieks, jāievēro piesardzības pasākumi: slimniekam jāizmanto individuālie kopšanas līdzekļi un trauki;
- telpu uzkopšanu jāveic ar sadzīves dezinfekcijas līdzekļiem, regulāri jāvēdina telpas un jāierobežo kontakti ar slimnieku.
Paragripas vīrusi pieder pie Paramyxoviridae dzimtas, satur RNS un apvieno piecus vīrusu tipus. 1. un 2. vīrusa tips etioloģiski vairāk saistīts ar krupa attīstību bērniem un neiroloģisku sindromu. 3.tips biežāk saistīts ar apakšējo elpceļu slimībām. 4. un 5. tipa darbība vēl ir maz izpētīta.
Infekcijas avots
Infekcijas avots ir slimnieks ar klīniski izteiktu infekcijas formu. Vīruss izdalās no aizdegunes jau inkubācijas perioda beigās, visintensīvāk slimības akūtā perioda 2. - 3. dienā.
Paragripa ir tipiska gaisa pilienu infekcija. Vīrusi cirkulē visu gadu, tomēr 3.tipa vīrusus var uzskatīt par endēmiskiem un tos sastop vairumā gadījumu. 1.tipa vīrusi var izsaukt lokālus epiduzliesmojumus vēlos rudeņos un agros pavasaros.
Simptomi
Inkubācijas periods ilgst 2-7 dienas. Slimība sākas pakāpeniski. Vērojamas katarālas parādības iesnu veidā. Temperatūra pirmajās slimības dienās ir normāla, 3.-4. dienā tā ir paaugstināta. Vistipiskākā paragripas pazīme ir laringīts, kas raksturojas ar sausu un rejošu klepu, skrāpēšanās sajūtu aiz krūšu kaula, balss aizsmakumu, kas ilgst parasti 3 nedēļas un slikti padodas terapijai.
Paratīfs ir akūta bakteriālā slimība, kam raksturīgs zarnu trakta limfātiskās sistēmas bojājums, bakteriēmija, izteikta intoksikācija, drudzis, izsitumi. Izraisītājs ir Salmonella paratyphi A vai B. Paratīfa A rezervuārs un avots ir slims cilvēks vai baktēriju nēsātājs, bet paratīfa B – gan cilvēks, gan dzīvnieki, piemēram, lopi, mājputni. Paratīfs B ir izplatīts visā pasaulē, bet paratīfs A sastopams retāk, galvenokārt Dienvidaustrumāzijā un Āfrikā.
Paratīfa pārnešanas mehānisms ir fekāli orālais. Slimnieks vai nēsātājs izraisītāju ārējā vidē izdala ar izkārnījumiem un urīnu. Inficēšanās visbiežāk notiek ar piesārņotu ūdeni vai pārtiku, retāk – sadzīves kontakta ceļā. Ūdens biežāk ir piesārņots seklās ūdenskrātuvēs un tehniskajās ūdenskrātuvēs, kā arī teritorijās ar nepilnībām kanalizācijas sistēmā. Biežāk piesārņotie pārtikas produkti ir piens un no tā pagatavotie produkti: krēmi, svaigie salāti, moluski. Inficēšanās ar dārzeņiem ir iespējama, ja tos audzēšanas procesā apstrādā ar notekūdeņiem.
Paratīfa A inkubācijas periods ir 3-14 dienas. Saslimšana sākas akūti un sākuma periods iezīmējas ar katarālām izpausmēm – iesnām, klepu u. tml. Ir izteikta sejas hiperēmija, herpētiski izsitumi uz lūpām, kā arī sklēru asinsvadu injekcija. Ķermeņa temperatūras paaugstināšanās laikā raksturīgi drebuļi un svīšana. Izsitumi parādās 4.-7. slimības dienā.
Paratīfa B inkubācijas periods ir 2-8 dienas. Saslimšana sākās akūti kā gastroenterīts, raksturīgas vēdersāpes, vemšana un šķidra vēdera izeja. Temperatūras paaugstināšanās ir īslaicīga. Izsitumi mēdz būt dažādi un daudz. Nereti drudzis un citas slimības pazīmes ir maz izteiktas. Paratīfs B noris parasti vieglāk nekā paratīfs A, komplikācijas vērojamas retāk, letalitāte zema.
Pēc pārslimotā paratīfa var izveidoties hroniska baktēriju nēsāšana. Paratīfa, tāpat kā vēdertīfa baktēriju nēsātājiem nav atļauts strādāt pārtikas rūpniecībā, pārtikas veikalos, ēdnīcās. Pēc paratīfa pārslimošanas paliek ilgstoša un stabila imunitāte, bet nepastāv t.s. krusteniskā imunitāte (slimnieks, kas pārslimojis viena veida paratīfu, var saslimt ar citiem paratīfa veidiem vai vēdertīfu).
Profilakses pasākumi:
- roku un personīgās higiēnas ievērošana;
- higiēnas prasību ievērošana visos pārtikas aprites posmos;
- ūdensapgādes avotu atbilstība sanitāri tehniskajām normām un prasībām, ūdensvadu iekārtu uzturēšana atbilstoši sanitāri tehniskajām prasībām, dzeramā ūdens attīrīšana un dezinfekcija;
- notekūdeņu attīrīšana un dezinfekcija pirms to novadīšanas ūdenskrātuvēs;
- atkritumu bedru, lauku tualešu regulāra attīrīšana un dezinfekcija, neorganizēto izgāztuvju likvidēšana;
- dodoties ceļojumā (it īpaši uz endēmiskiem rajoniem - Āfrikas ziemeļu un rietumu daļas, Dienvidāzija un Peru) ir ieteicams lietot fasēto ūdeni, kā arī nelietot uzturā nemazgātus augļus un dārzeņus, dzērienus ar ledus gabaliņiem;
Parvovīrusa B19 infekcija parasti ir viegla slimība, kurai raksturīgi, “iepļaukāta vaiga” tipa izsitumi uz sejas un mežģīņveida izsitumi uz ķermeņa un ekstremitātēm, ar to visbiežāk slimo bērni. Izsitumi var niezēt. Šai infekcijai raksturīgs viegls drudzis un vājums. Izsitumi parasti izzūd 7 – 10 dienu laikā.
Arī pieaugušie var saslimt ar parvovīrusa B19 infekciju, slimība var noritēt bez simptomiem, ar līdzīgiem izsitumiem kā bērniem vai pietūkušām un sāpīgām locītavām (parasti plaukstu, roku vai ceļu locītavas). Locītavu pietūkums un sāpes izzūd 1 – 2 nedēļu laikā, retāk – dažu mēnešu laikā. Līdz 50% pieaugušo ir bērnībā pārslimojuši parvovīrusa B19 infekciju un tāpēc ir imūni pret to.
20% bērnu un pieaugušo pārslimo šo infekciju bez simptomiem.
Parvovīrusa B19 infekcija var būt bīstama grūtniecēm, cilvēkiem ar asins slimībām vai imūnsupresiju, ja viņiem šī infekcija iepriekš nav bijusi. Pētījumi liecina, ka līdz 30-40% grūtnieču var būt uzņēmīgas pret parvovīrusa B19 infekciju. Līdz 10% grūtnieču, kas inficētas ar parvovīrusu B19 pirmajās 20 grūtniecības nedēļās, var sastapties ar tādām komplikācijām kā hydrops fetalis (augļa hidropss jeb ūdenssērga – šķidruma uzkrāšanās audos vai ķermeņa iekšējos dobumos) un spontāno abortu. Paaugstināta vīrusa cirkulācijas intensitāte sabiedrībā periodiskajos saslimstības pacēlumos rada risku grūtniecēm, kuras iepriekš nav bijušas inficētas ar parvovīrusa B19 infekciju un tāpēc viņām nav imunitātes pret šo infekciju. Grūtnieces, kuras ir uzņēmīgas pret parvovīrusa B19 infekciju, parasti inficējas, kontaktējoties ar inficētiem bērniem mājsaimniecībā vai darba vidē, piem., izglītības vai ārstniecības iestādēs.
Parvovīruss B19 ir vienīgais parvovīrusu paveids, ar ko var inficēties cilvēks. Arī suņi un kaķi slimo ar parvovīrusu infekciju, bet slimības ierosinātāji ir dzīvnieku parvovīrusi.
Saslimstības ar parvovīrusa B19 infekciju pacēlumi tiek novēroti periodiski, ik pēc četriem līdz 10 gadiem. Cilvēki mēdz inficēties ar parvovīrusu B19 biežāk ziemas beigās, pavasarī un vasaras sākumā.
Infekcija ir lipīga (kontagioza) līdz brīdim, kad parādās izsitumi, atšķirībā no līdzīgas infekcijas – masaliņām, ar kuru slimojot bērns ir kontagiozs arī izsitumu laikā.
Pirms atgriešanās kolektīvā (izglītības iestādē, darba vietā u.c.), konsultēties ar savu ģimenes ārstu. Katrs saslimšanas gadījums ir jāizvērtē individuāli, paralēli izsitumiem var būt vēl arī citi simptomi, kā piemēram-izmainīta vēdera izeja, temperatūra, iesnas. Ja pacienta veselības stāvoklis ir apmierinošs un nav citu klīnisko simptomu, ģimenes ārsts izlemj par atgriešanos kolektīvā.
Infekcijas avots ir saslimušā elpceļu izdalījumi jeb sekrēti (siekalas, krēpas, deguna gļotas u.c.) līdz brīdim, kad parādās izsitumi, kā arī tiešs kontakts ar saslimušā lietotiem traukiem un citiem sadzīves priekšmetiem.
Mājas perēkļos parasti saslimst 50% uzņēmīgo personu. Pirmsskolas izglītības iestādēs un skolās parasti inficējās 10% - 60% bērnu.
Uzņēmīgā persona parasti saslimst 4 līdz 14 dienu laikā no inficēšanās brīža (retāk – līdz 20 dienām).
Parvovīrusu B19 var pārnest ar donora asinīm, ja donors ir bijis asimptomātisks. Parvovīruss B19 inficēto donoru asinīs apdraud asins saņēmējus, sevišķi pacientus, kuriem ir novājināta imūnsistēma.
Parvovīrusa B19 infekcija tiek diagnosticēta klīniski, atrodot specifiskos izsitumus, un laboratoriski, izmeklējot asinis uz imūnglobulīna M (IgM) antivielām pret parvovīrusu B19 vai nosakot vīrusa DNS klātbūtni. Laboratoriskais apstiprinājums būtu būtisks, lai parvovīrusa B19 infekciju diferencētu no citām infekcijas slimībām, kuras arī norit ar izsitumiem (masaliņas, masalas u.c.). It sevišķi laboratoriskā diagnostika ir svarīga grūtniecēm.
Ārstēšanā parasti izmanto medikamentus simptomu (drudzis, sāpes, nieze) likvidēšanai.
90-to gadu beigās tika radīta vakcīna pret parvovīrusa B19 infekciju, bet, ņemot vērā slimības vieglo gaitu un vakcīnas izmaksas, tā netika ieviesta.
Ārstiem jāapzinās parvovīrusa B19 infekcijas iespējamība un jānodrošina atbilstoša rīcība, lai aizsargātu grūtnieces, vai citas veselības riska grupas pacientus, jo īpaši tos, kuri strādā augsta riska profesijās (piemēram, veselības aprūpes darbinieki, dienas centru aprūpes darbinieki, skolotāji utt.).
Profilakses nolūkā veicami tādi pat piesardzības pasākumi kā citu pilienu infekciju gadījumā:https://www.spkc.gov.lv/lv/gripas-covid-19-un-citu-akutu-augsejo-elpcelu-infekciju-aaei-profilakses-pasakumi
Informācija par roku mazgāšanu: https://www.spkc.gov.lv/lv/media/16483/download?attachment
ECDC informācija par parvovīrusa B19 infekciju: https://www.ecdc.europa.eu/sites/default/files/documents/communicable-disease-threats-report-week-16-2024_final.pdf
Galvas utis (Pediculus humanus capitis) ir bālgani vai gaišpelēki asinssūcēji parazīti – 2-4 mm gari kukaiņi bez spārniem, ar 6 labi attīstītām tvērējkājām, kas spēj ļoti cieši aptvert un pieķerties matam vai diegam. Šī parazīta galvenā lokalizācijas vieta ir cilvēka mati, bet, intensīvi vairojoties, tās izplatās arī citā ķermeņa augšdaļas apmatojumā (uzacīs, skropstās, bārdā u.c.). Galvas utis barojas ar asinīm; barojoties uts ādā ievada siekalas. Galvas uts dzīves ilgums ir vidēji nepilns mēnesis (20 – 30 dienas) un šajā laikā mātīte var producēt vairāk nekā 100 oliņu bāli sudrabotā krāsā, kuras dēvē arī par gnīdām. Utu mātīte oliņas ar speciālu sekrētu ļoti cieši piestiprina mata stiebram, tuvu pie galvas ādas. Oliņu attīstība ilgst aptuveni nedēļu, pēc nedēļas izšķiļas jaunās utis jeb nimfas, kas izaug vidēji 2 -3 nedēļu laikā. Optimālā temperatūra utu attīstībai ir apmēram 32C.
Utu invāzija jeb utainība. Utu invāzija var skart ikvienu cilvēku. Visbiežāk tā skar mazus bērnus un skolniekus. Fizisks kontakts starp cilvēkiem ir biežākais utu izplatīšanās veids. Netiešie utu invāzijas ceļi ietver cilvēka, kuram ir utis, ķemmes vai matu sukas lietošanu, svešu cepuru, šaļļu vai citu galvas segu lietošanu, dvieļu vai spilvendrānu kopīgu lietošanu vai apģērbu uzlaikošanu veikalos. Utis un gnīdas vislabāk konstatēt matos tuvu galvas ādai, vietās, kur mati visbiezākie, jo utis izvairās no gaismas. Galvas utis uz apģērba, paklāja vai gultas piederumiem var izdzīvot 2-3 dienas līdz pat 10 dienām. To oliņas var izdzīvot vairāk nekā 2 nedēļas.
Pazīmes
- Pastāvīga spēcīga galvas un kakla mugurējās daļas ādas nieze;
- Ādas (aizauss rajonā un kakla mugurējā daļā sakasījumi - mazi, sarkani uztūkumi, ādas sacietējumi ar seroziem (ūdeņainiem) izdalījumiem;
- Mazi, balti plankumi (oliņas vai gnīdas) pie mata saknes, ko ir grūti atdalīt;
- Redzami paši parazīti – galvas utis.
Pedikulozes ārstēšana jeb cīņa ar utu apsēstību
Visbiežāk utu invāzija skar pirmsskolas un skolas vecuma bērnus. 2023.gada 22.augustā Ministru Kabinets apstiprinājis noteikumus Nr.474 „Kārtība, kādā nodrošināma izglītojamo profilaktiskā veselības aprūpe, pirmā palīdzība un drošība izglītības iestādēs un to organizētajos pasākumos”.
Šo noteikumu 6. punktā teikts: izglītības iestādes vadītājs vai viņa pilnvarota persona organizē:
6.1. sadarbībā ar dibinātāju (izņemot valsts dibinātu izglītības iestādi) nodrošina, lai izglītības iestādē atbilstoši normatīvo aktu prasībām tiktu ievērotas higiēnas prasības;
6.19.ne retāk kā reizi mācību gadā (ieteicams pirmā semestra pirmajā mēnesī) pārbauda, vai izglītojamiem nav vērojamas kašķa un pedikulozes pazīmes, kā arī nodrošina šo slimību profilakses pasākumus pirmsskolas izglītības iestādēs un vispārējās izglītības iestādēs;
6.23. ja konstatēts infekcijas slimības gadījums, nodrošina primāros pretepidēmijas pasākumus, tai skaitā izolē inficētās personas, informē vecākus un dibinātāju (izņemot valsts dibinātu izglītības iestādi), kā arī sadarbojas ar Slimību profilakses un kontroles centru;
Saskaņā ar 17.09.2013. Ministru kabineta noteikumiem Nr.890 „Higiēnas prasības bērnu uzraudzības pakalpojuma sniedzējiem un izglītības iestādēm, kas īsteno pirmsskolas izglītības programmu”:
- 13. Pakalpojuma sniedzējs pakalpojuma sniegšanas vietā neuzņem bērnus ar:
- 13.2. pedikulozi.
14. Ja bērns nav apmeklējis pakalpojuma sniegšanas vietu infekcijas slimību pazīmju dēļ vai arī ja bērns ir slimojis ar infekcijas slimību, ģimenes ārsts izsniedz izziņu vecākiem pakalpojuma sniedzēja informēšanai par bērna veselības stāvokli un, ja nepieciešams, rekomendācijām turpmākai bērna aprūpei pakalpojuma laikā.
15. Pakalpojuma sniedzēji, izņemot fiziskās personas, izstrādā iekšējās kārtības noteikumus, kuros noteikts, kā pakalpojuma sniedzējs un bērna vecāki rīkojas bērna infekcijas slimību gadījumos, un laikus iepazīstina ar tiem bērna vecākus.
Tomēr praktiski šai darbā jāiesaistās arī skolotājiem – jābrīdina vecāki par utu invāzijas gadījumiem klasē (skolā).
Arī vecākiem jāiesaistās cīņā ar utu apsēstību – aizdomu gadījumā visiem ģimenes locekļiem jāveic pedikulozes pārbaudes.
Ja tiek atrastas utis un/vai gnīdas, nepieciešams konsultēties ar ģimenes ārstu vai aptiekāru par piemērotākajiem preparātiem utu un gnīdu likvidēšanai.
Pēc matu apstrādes jāuzvelk tīrs apģērbs. Apģērbu un gultas veļu mazgāt veļas mašīnā (vismaz 60C temperatūrā), cepures, šalles, virsdrēbes pakļauj sausai ķīmiskai tīrīšanai vai arī ievieto plastmasas maisā uz 2 nedēļām. Mēbeles, paklāji, grīda - apstrāde ar putekļu sūcēju.
Grūtniecēm, maziem bērniem ir ļoti rūpīgi jāapsver speciālā apstrādes līdzekļa lietošana, iepriekš konsultējoties ar ārstu.
Rūpīga personīgās higiēnas ievērošana un efektīva ārstēšanas līdzekļu izmantošana palīdz novērst utu izplatīšanos uz kontaktpersonām.
Profilakse
Galvenais priekšnoteikums – personīgās higiēnas ievērošana.
Nekad neizmantot citu personu matu sukas, cepures, gultas veļu, dvieļus vai apģērbu, ja ir aizdomas par iespējamu utu invāziju.
Ja bērnam konstatē utis, tad noteikti jāpārliecinās par skolas, pirmsskolas bērnu iestādes vadības politiku – nedrīkst pieļaut utu invadēta bērna atrašanos iestādē, kamēr utis nav pilnībā izskaustas. Jāpārliecinās arī par telpu rūpīgu un kvalitatīvu uzkopšanu (lai nesaglabātos ārējā vidē utu oliņas).
Skolās, bērnu nometnēs, bērnu pirmsskolas iestādēs, kā arī citās iestādēs – jānodrošina apģērbu atsevišķa uzglabāšana (aizverami skapīši u.c.).
Rūpīgi jāmazgā koplietošanai paredzētie apģērbi, tai skaitā ķiveres, cepures, spēļu kostīmi un tamlīdzīgas lietas.
Jauns pērtiķu baku (turpmāk – PB) vīrusa celms (I klade) strauji izplatās Centrālāfrikas valstī Kongo Demokrātiskās Republikas (turpmāk – KDR) austrumos un nesen ir izplatījies vairākās citās kaimiņvalstīs (Burundi, Kenijā, Ruandā, Kongo Republikā, Centrālāfrikas Republikā un Ugandā). No 2024. gada sākuma KDR ir ziņojusi par vairāk nekā 15 600 PB saslimšanas gadījumiem un 537 nāves gadījumiem2.
2024. gada 14. augustā Zviedrijā tika diagnosticēts ievests PB gadījums, ko izraisījis vīrusa celma I klades variants, kas ir pirmais I klades izraisīts gadījums, kas diagnosticēts ārpus Āfrikas kontinenta3.
Eiropas Slimību profilakses un kontroles centra uzsver, ka risks Eiropas Savienības un Eiropas Ekonomikas zonas valstīs (turpmāk – ES/EEZ) sabiedrībai kopumā ir zems, taču ir augstāks iedzīvotājiem, kas ceļo uz skartajiem apgabaliem un nonāk kontaktā ar infekcijas skartajām kopienām4. Jāņem vērā, ka cilvēkiem ar imūnsistēmas traucējumiem risks ir augstāks nekā vidēji iedzīvotājiem.
Eiropas Komisija aicina dalībvalstis koncentrēties uz jaunu PB gadījumu ātru atklāšanu, ziņošanu, apstiprināšanu, klīnisko un epidemioloģisko pārvaldību, t. sk. kontaktpersonu izsekošanu. Šim nolūkam PVO piedāvā pagaidu PB gadījuma definīciju:
Apstiprināts gadījums:
gadījums, kas atbilst aizdomīga vai iespējama gadījuma definīcijai un ir laboratoriski apstiprināts, nosakot PB vīrusam unikālas DNS sekvences ar reāllaika polimerāzes ķēdes reakciju (PĶR) un/vai ar sekvencēšanu.
Aizdomīgs gadījums:
jebkura vecuma persona ar neskaidras izcelsmes akūtiem izsitumiem, kas atrodas PB neendēmiskā valstī
UN
viena vai vairākas no šīm pazīmēm vai simptomiem (kopš 2022. gada 15. marta):
- galvassāpes
- akūts drudža sākums (>38,5 o C),
- limfadenopātija
- mialģija
- muguras sāpes
- astēnija
UN
kuru klīnisko ainu neizskaidro šādi izplatīti akūtu izsitumu cēloņi: vējbakas, herpes zoster, masalas, Zikas vīrusslimība, Denges drudzis, Čikungunjas vīrusslimība, herpes simplex, bakteriālas ādas infekcijas, diseminēta gonokoku infekcija, primārais vai sekundārais sifiliss, šankroīds, limfogranuloma venereum, granuloma inguinale, molluscum contagiosum, alerģiska reakcija (piemēram, pret augiem); un jebkuri citi lokāli nozīmīgi izplatīti papulāru vai vezikulāru izsitumu cēloņi.
Varbūtējs gadījums:
persona, kas atbilst aizdomīga gadījuma definīcijai
UN
Viens vai vairāki no šiem apstākļiem:
- ir epidemioloģiska saikne ar PB gadījumu:
- tuvs kontakts (seja pret seju), tostarp veselības aprūpes darbinieki bez acu un elpceļu aizsardzības līdzekļiem;
- tiešs fizisks kontakts ar ādu vai ādas bojājumiem, tostarp seksuāls kontakts;
- saskare ar piesārņotiem materiāliem, piemēram, apģērbu, gultas veļu vai piederumiem 21 dienu pirms simptomu parādīšanās PB gadījumam;
- informācija par ceļošanu uz pērtiķu baku endēmisku valsti[2] 21 dienas laikā pirms simptomu parādīšanās;
- ir bijuši vairāki vai anonīmi seksuālie partneri 21 dienu laikā pirms simptomu parādīšanās;
- ir pozitīvs ortopoksvīrusa seroloģiskā testa rezultāts, ja nav veikta baku vakcinācija vai cita zināma ortopoksvīrusu iedarbība;
- stacionēšana slimības dēļ.
Lai laikus atklātu saslimšanas gadījumus ar PB, organizētu nepieciešamos ārstniecības un pretepidēmijas pasākumus, lūdzam Jūs pievērst īpašu uzmanību minētajām PG gadījumu definīcijām un nekavējoties ziņot Centram par aizdomīgiem un varbūtējiem PB gadījumiem telefoniski (tālr.: 67271738), kā arī nosūtot veidlapu Nr. 058/u “Steidzamais paziņojums par infekcijas slimību, infekcijas slimības izraisītāja konstatēšanu, rezistentu mikroorganismu izdalīšanu un vakcinācijas izraisītu komplikāciju (blakusparādību)”.
Materiālu laboratoriskai diagnostikai lūdzam sūtīt SIA “Rīgas Austrumu klīniskās universitātes slimnīca” Nacionālajai references laboratorijai[3].
Centrs vērš uzmanību PB profilakses un epidemioloģiskās kontroles pasākumiem:
- PB aizdomīgu vai varbūtēju gadījumu identifikācija un ziņošana, neraugoties uz to, ka diferenciālā diagnostika turpinās;
- Pacienta izolācija; īpaši svarīgi izvairīties no saskares ar personām ar nomāktu imūnsistēmu, kā arī mājdzīvniekiem;
- Pacienta klīniskā, laboratoriskā un epidemioloģiskā izmeklēšana
- Kontaktpersonu apzināšana un medicīniskā novērošana. Kontaktpersona ir definēta kā persona, kurai laika posmā, kas sākas ar infekcijas avota gadījuma pirmo simptomu parādīšanos un beidzas, kad visas kreveles ir atdalījušas, ir bijusi viena vai vairākas no šādām saskarēm ar varbūtēju vai apstiprinātu pērtiķu baku gadījumu:
- tuvs kontakts (seja pret seju) (tostarp veselības aprūpes darbinieki bez atbilstošiem IAL);
- tiešs fizisks kontakts, tostarp seksuāls kontakts;
- saskare ar inficētiem materiāliem, piemēram, apģērbu vai gultas veļu.
Kontaktpersonu uzraudzība:
- medicīniskā novērošana katru dienu 21 dienas laikā pēc pēdējā kontakta ar PB gadījumu ģimenes ārsta uzraudzībā;
- ķermeņa temperatūras mērīšana 2 reizes dienā;
- kontaktpersonas nedrīkst ziedot asinis, šūnas, audus, orgānus, mātes pienu vai spermu;
- kontaktpersonas var turpināt ierastās ikdienas darbības, piemēram, doties uz darbu un apmeklēt skolu (t.i., mājas karantīna nav nepieciešama), taču novērošanas laikā viņiem jāpaliek tuvu mājām, jābūt saziņā ar ģimenes ārstiem;
- pirmsskolas vecuma bērniem būtu ieteicams pārtraukt izglītības iestāžu un citu bērnu kolektīvu apmeklēšanu.
Papildu informācija: https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON396
[2] Pērtiķu baku endēmiskās valstis ir: Benina, Kamerūna, Centrālāfrikas Republika, Kongo Demokrātiskā Republika, Gabona, Gana (identificēta tikai dzīvniekiem), Kotdivuāra, Libērija, Nigērija, Kongo Republika, Sjerraleone un Dienvidsudāna .
[3] Nacionālās references laboratorijas ieteikumi:
Tests: Polimerāzes ķēdes reakcija (PĶR) ir vēlamais laboratorijas tests, ņemot vērā tā precizitāti un jutīgumu.
Materiāli: no ādas bojājumiem - šķidrums no pūslīšiem un pustulām, sausās ādas nokasījums. Ja iespējams, tad arī biopsijas materiāls.
Materiālu glabāšana: jāuzglabā sausā, sterilā mēģenē (bez vīrusu transportēšanas vides) un jāglabā aukstumā.
!!! Materiālu asinis neizmantot, jo virēmijas ilgums ir īss, salīdzinot ar paraugu ņemšanas laiku pēc simptomu parādīšanās!!!
Nacionālās References laboratorijas kontakti:
Darba laikā no 08:00 līdz 16:30 var zvanīt:
67014220 Oksana Savicka
67014215 Gatis Pakarna
67014775 Ilva Pole
Laika posmā no 16:30 līdz 08:00:
29114493, 67014539 dežūrējošie biomedicīnas laboranti (saņems informāciju no pasūtītājiem un informēs LIC laboratorijas ārstu vai speciālistu, kas pārzvanīs pasūtītājam)
Pneimokoku infekciju izraisa baktērija (Streptococcus pneumoniae jeb pneimokoks), kas organismā iekļūst caur elpceļiem.
Pneimokoki var izraisīt gan salīdzinoši vieglas saslimšanas, gan ļoti smagas saslimšanas, kuru rezultātā var iestāties nāve.
Invazīva pneimokoku slimība (IPS) termins tiek lietots smagākām un invazīvām pneimokoku infekcijām, piemēram, bakterēmijai, sepsei, meningītam un osteomielītam, kad baktēriju izolē no parasti sterilām vietām.
Kā var saslimt ar pneimokoku infekciju?
Pneimokoki no cilvēka uz cilvēku izplatās cieša kontakta ceļā gan ar elpceļu gļotādu sekrētiem, gan gaisa pilienu ceļā. Saslimt var, kontaktējoties ar cilvēkiem, kuri ir slimi ar pneimokoku infekciju un cilvēkiem, kuri ir baktērijas nēsātāji, bet kuriem nav slimības simptomu (pneimokoki bieži ir sastopami arī klīniski veselu cilvēku augšējos elpošanas ceļos). Ar pneimokoku infekciju var saslimt jebkurā vecumā, bet visaugstākajam riskam ir pakļauti bērni līdz 2 gadu vecumam un pieaugušie virs 65 gadu vecuma. Cilvēks var būt uzņēmīgāks pret pneimokoku infekciju, ja slimo ar gripu, hronisku plaušu slimību, ir smēķētājs vai slimo ar kādu hronisku saslimšanu, piemēram, leikēmiju, HIV vai multiplo mielomu.
Kā izpaužas pneimokoku infekcija?
Pneimokoku infekcijas simptomi bieži vien nav atšķirami no citu baktēriju vai vīrusu izraisītu infekcijas slimību simptomiem.
Streptococcus pneumoniae ir biežs vidusauss iekaisuma, sinusīta, konjunktivīta un pneimonijas cēlonis, tomēr invazīvas pneimokoku infekcijas gadījumā izraisa meningītu, sepsi, osteomielītu.
Profilakse
Vakcinācija pret pneimokoku infekciju ir visefektīvākā aizsardzība. Bērniem vakcinācija pret pneimokoku infekciju ir iekļauta valsts imunizācijas programmā. Pilnam vakcinācijas kursam ir jāsaņem trīs vakcīnu devas – divu mēnešu vecumā, četru mēnešu vecumā un 12-15 mēnešu vecumā.
Vakcinēties īpaši ieteicams:
- bērniem līdz 2 gadu vecumam;
- cilvēkiem, kuri ir sasnieguši 65 gadu vecumu;
- pieaugušajiem un bērniem, kuri pieder riska grupai (slimo ar hroniskām elpceļu un sirds – asinsvadu slimībām, nieru un asins slimībām, vielmaiņas traucējumiem, kuriem ir novājināta imunitāte, centrālās nervu sistēmas saslimšanas);
- cilvēkiem, kuriem ir cieša saskare ar pneimokoku infekcijas izraisītu saslimšanu slimniekiem (piemēram, medicīnas darbiniekiem, sociālās aprūpes centru darbiniekiem, utt.).
- smēķētājiem;
- ja iepriekš ir jau pārslimota pneimokoku izraisīta saslimšana.
Ārstēšana
Pneimokoku infekcijas izraisītās saslimšanas ārstēšanā lieto antibiotikas tikai pēc ārstējošā ārsta norādījumiem.
Informācija profesionāļiem:
Poliomielīts ir akūta smaga infekcijas slimība, ko izraisa poliovīruss.
Tas sagrauj nervu šūnas, kas aktivizē muskuļus, tādējādi var iestāties smaga neatgriezeniska paralīze vai pat nāve.
Lai gan vakcinācijas rezultātā Latvijā un lielākajā daļā pasaules valstu poliomielīts ir izskausts, vakcinācija pret šo bīstamo infekciju turpinās, jo pastāv vīrusa ievešanas risks no dažādām Āzijas un Āfrikas valstīm. Saskaņā ar Pasaules Veselības organizācijas (PVO) datiem pēdējo 12 mēnešu laikā poliomielīta gadījumi, kurus izraisīja savvaļas poliomielīta vīruss tika reģistrēti Afganistānā un Pakistānā, savukārt poliomielīta gadījumi, kurus izraisīja dzīvas vakcīnas poliovīrusa derivāti (cVDPV) – dzīvās poliovīrusa vakcīnas celmi, kuriem notikušas ģenētiskās mutācijas, ilgu laiku cirkulējot vidē un nepietiekami imunizētajā populācijā – tika reģistrēti Nigērijā, Kongo Demokrātiskā Republika, Sīrijā, Somālijā un Papua-Jaungvinejā (skatīt karti).
Kurš var saslimt ar poliomielītu?
- Pret poliomielītu nevakcinēti cilvēki, no kuriem visuzņēmīgākie ir bērni vecumā līdz 5 gadiem.
- Cilvēki, kuri nav saņēmuši pilnu vakcinācijas kursu atbilstoši Vakcinācijas kalendāram.
- Pieaugušie, kuri kopš pēdējās vakcinācijas nav veikuši balstvakcināciju (atkārtotu vakcīnas ievadīšanu).
Kā var inficēties ar poliomielītu?
Infekcijas avots ir slims cilvēks vai cilvēks, kuram netiek novērotas slimības pazīmes, bet kurš ir infekcijas izraisītāja nēsātājs. Poliovīruss izdalās no organisma ar fekālijām un augšējo elpceļu izdalījumiem.
Vīruss viegli izplatās, ja poliomielīta slimnieks vai nēsātājs neievēro personīgo higiēnu un ar nemazgātām rokām pēc tualetes apmeklējuma aizskar koplietošanas priekšmetus, piesārņo pārtiku, ūdeni.
Poliomielīta vīruss izplatās arī gaisa pilienu ceļā (slimniekam runājot, klepojot, šķaudot).
Kādi ir poliomielīta simptomi?
Slimības simptomi parasti parādās apmēram 7–10 dienu laikā pēc inficēšanās, taču var parādīties arī no trešās līdz pat 35 dienai pēc inficēšanās.
Visbiežāk infekcija norit bez simptomiem, 25% gadījumu infekcijai raksturīgi nespecifiski simptomi – drudzis, galvassāpes, slikta dūša, vemšana, sāpes vēderā un / vai kakla sāpes.
Kādas ir infekcijas sekas?
Vīruss var izplatīties no gremošanas trakta uz centrālo nervu sistēmu un izraisīt meningītu (smadzeņu apvalku iekaisumu) vai retos gadījumos paralīzi (1% gadījumu) nervu bojājumu rezultātā. Poliomielīta izraisītas sekas var būt akūta šļauganā paralīze ar raksturīgu progresējošu ekstremitāšu muskuļu vājumu, kas var attīstīties līdz paralīzei. Tā ir vissmagākā poliomielīta komplikācija, jo var izraisīt neatgriezenisku invaliditāti vai nāvi.
Ja Tev pēdējā laikā ir bijis ceļojums uz teritorijām, kurās poliomielīts nav pilnībā izskausts, vai pastāv aizdomas, ka esi inficējies, parādoties poliomielīta vīrusam raksturīgiem simptomiem, nekavējoties jāvēršas pie ārsta!
Kā diagnosticē poliomielītu?
Poliomielītu diagnosticē, veicot izmeklējamā materiāla (fekāliju parauga) klīnisko pārbaudi slimības izraisītāja klātbūtnes noteikšanai.
Kāda ir poliomielīta ārstēšana?
Pret poliomielītu nav medikamentu. Saslimšanas gadījumā ārstēšanas mērķis ir mazināt slimības izraisīto simptomu smagumu.
Kā nesaslimt?
Efektīvākā aizsardzība pret saslimšanu ar poliomielītu ir vakcinācija atbilstoši Vakcinācijas kalendāram vai pirms došanās ceļojumā uz poliomielīta skarto valsti.
Vakcinācijas kalendārā ir iekļauta vakcīna pret poliomielītu bērniem kombinēto vakcīnu sastāvā atbilstoši bērna vecumam: pamatvakcinācija – 2, 4, 6 mēnešos un balstvakcinācija – 12–15 mēnešos, 7 gadu vecumā.
Ceļotājiem (informācija ceļotājiem par poliomielītu), pirms došanās uz teritorijām, kurās tika reģistrēti poliomielīta gadījumi (saistībā ar to, ka epidemioloģiskā situācija mainās, jāseko līdzi aktuālākai PVO informācijai – skatīt) jābūt vakcinētiem pret poliomielītu.
Vakcinējoties pret poliomielītu pirms infekcijas skartās teritorijas apmeklēšanas, var izmantot kombinētās vakcīnas atbilstoši vecumam, konsultējoties ar ārstu. Pieaugušo vakcinācija pret poliomielītu nav apmaksāta no valsts budžeta līdzekļiem un tas ir maksas pakalpojums.
Ja ārsta padoms nepieciešams ārpus Tava ģimenes ārsta darba laika, zvani uz Ģimenes ārstu konsultatīvo tālruni – 66016001. Tālruņa darba laiks: darba dienās no plkst. 17.00 līdz 8.00, bet brīvdienās un svētku dienās – visu diennakti. Plašāku informāciju par infekcijas slimībām, vakcināciju un profilaksi meklē www.spkc.gov.lv, kā arī pie sava ģimenes ārsta.
Bērniem, kas ceļo uz valstīm, kurās ir lielāks risks saslimt ar poliomielītu, jābūt vakcinētiem ar 4 vakcīnas devām, pirms izbraukšanas jāpabeidz rutīnas vakcinācija.
Ja bērns nevar pabeigt rutīnas vakcināciju pirms izbraukšanas, ieteicams veikt paātrinātu grafiku šādi:
- Otrā deva pēc 4 nedēļām pēc pirmās devas
- Trešā pēc 4 nedēļām pēc pēc otrās devas
- Ceturtā pēc 6 mēnešiem pēc trešās devas
Ja paātrināto grafiku nevar pabeigt pirms izbraukšanas, atlikušās devas jāievada apmeklētajā valstī vai pēc atgriešanās mājās, ievērojot paātrinātajā grafikā ieteiktos intervālus.
Pieaugušajiem, kuri ceļo uz valstīm, kurās ir paaugstināts poliovīrusa risks:
- kuri nav vakcinēti, jāsaņem trīs vakcīnas devas (otrā tiek veikta 1–2 mēnešus vēlāk pēc pirmās potes un trešā – 6–12 mēnešus vēlāk pēc otrās potes).
- Ja pieaugušais nevar pabeigt iepriekš minēto sēriju pirms izbraukšanas, ieteicams izmantot paātrinātu grafiku (trīs devas, ko ievada ar vismaz 4 nedēļu intervālu).
- nepilnīgi vakcinētiem pieaugušajiem, kuri iepriekš ir saņēmuši tikai vienu vai divas poliomielīta vakcīnas devas, jāsaņem atlikušās viena vai divas devas (ievadot ar vismaz 4 nedēļu intervālu).
- pieaugušie, kuri bērnībā pabeidza poliomielīta vakcīnāciju, var saņemt vienreizēju poliomielīta vakcīnas (IPV) revakcinācijas devu.
Akūtas šļauganas paralīzes uzraudzības nozīme un aktualitāte
Lai gan vakcinācijas rezultātā Latvijā un lielākajā daļā pasaules valstu poliomielīts ir izskausts, vakcinācija pret šo bīstamo infekciju turpinās, jo pastāv vīrusa ievešanas risks no dažādām valstīm. Tāpēc būtiski ir saglabāt augstu vakcinācijas līmeni populācijā.
Poliomielīta epidemioloģiskās situācijas uzraudzības pasākumi valstī ir ļoti nozīmīgi, lai laikus atklātu un laboratoriski pierādītu ievestus poliomielīta gadījumus, kā arī veiktu operatīvus pretepidēmijas pasākumus un novērstu infekcijas izplatīšanās draudus.
Pretepidēmijas pasākumi ietver:
- Akūtas šļauganās paralīzes (AŠP) gadījumu uzskaiti, kur ārstiem ir liela loma savlaicīgi identificēt, izmeklēt un ziņot par gadījumiem.
- Enterovīrusu cirkulācijas uzraudzība vidē, valstī tiek monitorēti, laboratoriski izmeklēti, notekūdeņi no Latvijas pilsētu ūdens attīrīšanas stacijām, lidostas, kā arī no patvēruma meklētāju izmitināšanas centriem.
- Vakcinācijas līmeņa uturēšana populācijā.
Lai uzlabotu AŠP epidemioloģisko uzraudzību valstī, ārstniecības personām nepieciešams veikt gadījumu savlaicīgu identificēšanu, ziņošanu un virusoloģisko izmeklēšanu, tāpēc ir izstrāds “AŠP sindroma konstatēšanas gadījumā ārstniecības personas veicamie pasākumi un rīcības algoritms”.
Informācija ārstniecības personām
Informācija par putnu gripu
-
Informācija ārstniecības personām:
-
Respiratori sincitiālais vīruss (RSV) - pieder pie Paramyxoviridae dzimtas, ir RNS saturošs vīruss, kurš skar galvenokārt dziļos elpceļus. Infekcijas avots ir tikai cilvēks. Infekcija izplatās gaisa pilienu ceļā.
Respiratori sincitiālais vīruss izplatās, ja:
• inficētā persona klepo vai šķauda;
• vīrusa pilieni no klepus vai šķaudīšanas nonāk acīs, degunā vai mutē;
• ja ir tiešs kontakts ar vīrusu, piemēram, ja aprūpējat bērnu, kam ir RSV;
• ja pieskaraties virsmai, uz kuras ir vīruss, piemēram, durvju rokturim, un pēc tam, pirms roku mazgāšanas, pieskaraties sejai.
Cilvēki, kas ir inficēti ar RSV, parasti ir infekciozi 3 līdz 8 dienas un var inficēt citus dienu vai divas pirms slimības pazīmju parādīšanās. Tomēr daži zīdaiņi un cilvēki ar novājinātu imūnsistēmu var turpināt izplatīt vīrusu pat pēc simptomu izzušanas, pat 4 nedēļas. Bērni bieži ir pakļauti un inficēti ar RSV ārpus mājas, piemēram, skolā vai bērnu aprūpes iestādēs. Pēc tam viņi var pārnest vīrusu citiem ģimenes locekļiem. Infekcijai raksturīga augsta kontagiozitāte un spēja ātri izplatīties kolektīvā.
RSV var izdzīvot daudz stundas uz cietām virsmām, piemēram, galdiem un gultiņu sliedēm. Tas īsāku laiku ir spējīgs izdzīvot uz mīkstām virsmām, piemēram, rokām.
Infekcija sastopama visu gadu, taču biežāk no oktobra līdz aprīlim. RSV norises laiks un smagums katru gadu var atšķirties.
Cilvēki parasti pirmo reizi inficējas ar RSV esot zīdaiņa vai mazuļa vecumā, un gandrīz visi bērni ir inficēti pirms sasniedz 2 gadu vecumu. Tomēr ar atkārtotu infekciju var sastapties visu mūžu, un jebkura vecuma cilvēki var inficēties. Infekcijas veseliem bērniem un pieaugušajiem parasti ir mazāk smagas nekā zīdaiņiem un vecākiem pieaugušajiem ar noteiktiem veselības traucējumiem.
Cilvēki, kuriem ir vislielākais smagas slimības risks:
- vīruss ir bīstams jaundzimušajiem (2 - 3 nedēļas veciem), jo samērā bieži bērniem šī infekcija beidzas letāli.
- priekšlaicīgi dzimuši zīdaiņi;
- bērni, kas jaunāki par 2 gadiem ar hronisku plaušu slimību vai iedzimtu (no dzimšanas) sirds slimību,
- mazi bērni ar traucētu (novājinātu) imūnsistēmu veselības stāvokļa vai medicīniskās ārstēšanas dēļ;
- bērni, kuriem ir neiromuskulāri traucējumi, tostarp tie, kuriem ir grūtības norīt vai attīrīt gļotu sekrēciju.
- pieaugušie ar novājinātu imūnsistēmu;
- gados vecāki pieaugušie, īpaši tie, kuriem ir sirds vai plaušu slimība.
Sipmtomi
Cilvēkiem, kas inficēti ar RSV, simptomi parasti parādās 4 līdz 6 dienu laikā pēc inficēšanās.
RSV infekcijas simptomi parasti ir:
- Iesnas
- Apetītes samazināšanās
- Klepošana
- Šķaudīšana
- Drudzis
- Sēkšana
Šie simptomi parasti parādās pakāpeniski, nevis visi uzreiz. Zīdaiņiem ar RSV vienīgie simptomi var būt aizkaitināmība, samazināta aktivitāte un apgrūtināta elpošana.
Vienam līdz diviem no katriem 100 bērniem, kas jaunāki par 6 mēnešiem un kas inficējušies ar RSV infekciju, var būt nepieciešama hospitalizācija. Tiem, kuri ir hospitalizēti, var būt nepieciešams skābeklis, intravenozi šķidrumi (ja viņi neēd un nedzer) un / vai mākslīgā plaušu ventilācija.
Gandrīz visi bērni saslimst ar RSV infekciju līdz 2 gadu vecumam. Inkubācijas periods ir 2 - 6 dienas. Pirmajās dienās parādās sauss klepus, kuru pavada apgrūtināta elpošana. Pieaugušajiem un lielākiem bērniem biežāk tiek skarti tikai augšējie elpceļi, taču RSV var izraisīt arī smagas slimības, piemēram,
- Bronhiolīts (mazo elpceļu iekaisums plaušās),
- Pneimoniju (plaušu infekcija),
- Var parādīties aknu funkciju traucējumi - sāpes labajā paribē,
- Urīns tumšā krāsā, īslaicīgi paaugstināta fermentu aktivitāte,
- Āda – subikteriska,
- Katarālais sindroms mēreni izteikts - iesnas un neliela rīkles gala hiperēmija.
Kā atpazīt RSV?
RSV saslimšana var nebūt smaga, kad tā sākas pirmo reizi. Tomēr tā var kļūt smagāka dažas dienas pēc slimības.
Agrīnie RSV simptomi var ietvert:
- iesnas;
- apetītes samazināšanās;
- klepus, kas var progresēt līdz sēkšanai vai apgrūtinātai elpošanai.
Zīdaiņiem, kuri inficēti ar RSV, gandrīz vienmēr ir simptomi. Taču tie atšķiras no pieaugušajiem, kuriem dažreiz RSV norit bezsimptomu formā. Ļoti maziem bērniem (jaunākiem par 6 mēnešiem) vienīgie RSV infekcijas simptomi var būt:
- aizkaitināmība;
- samazināta aktivitāte;
- samazināta ēstgriba;
- apnoja (elpošanas pauzes ilgākas par 10 sekundēm);
- drudzis var arī nebūt.
Sakarā ar to, ka RSV infekcijas simptomi ir raksturīgi arī citu elpceļu vīrusu izraisīto slimību simptomiem, tikai laboratoriskas testēšanas rezultāti var droši liecināt par diagnozi.
Specifiska profilakse bērniem/zīdainiem
Respiratori sincitiālā vīrusa infekcijas profilaksei zīdaiņiem izmanto specifisku imūnglobulīnu, ar kuru bērna organismā ievada gatavas antivielas pret šo infekciju.[JP1]
Šī medikamenta ievadīšana ieteicama, galvenokārt, neiznēsātiem jaundzimušajiem, kuri ir visvairāk pakļauti inficēšanās riskam. Šajā un agrīna vecuma bērnu grupā reģistrē visaugstāko saslimstību un mirstību no respiratori sincitiālā vīrusa. Imūnglobulīnu ievada respiratori sincitiālā vīrusa infekciju pacēluma periodā - no oktobra līdz aprīlim. Bērnam ievada vienu imūnglobulīna devu (atbilstoši svaram) vienu reizi mēnesī.
Ja ir kontakts ar zīdaini vai mazu bērnu, īpaši tiem, kas dzimuši priekšlaicīgi, kuriem ir hroniska plaušu vai sirds slimība vai novājināta imūnsistēma, jums īpaši jāuzmanās, lai mazulis būtu vesels, rīkojoties šādi:
- Bieži mazgājiet rokas;
- Izvairieties pieskarties acīm, degunam un mutei ar nemazgātām rokām. Mikroorganismi izplatās šādā veidā;
- Izvairieties no cieša kontakta, piemēram, skūpstīšanās, krūzīšu vai ēšanas piederumu koplietošanas ar cilvēkiem, kuriem ir saaukstēšanās simptomi;
- Klepojot vai šķaudot, aizsedziet muti un degunu ar salveti vai krekla augšējo piedurkni. Pēc tam izmetiet salveti miskastē;
- Notīriet un dezinficējiet virsmas;
- Ja iespējams, palieciet mājās, neejiet uz darbu, skolu un sabiedriskām vietām, kad esat slims. Tas palīdzēs pasargāt citus no saslimšanas.
Vispārīgi profilakses pasākumi:
Ir pasākumi, ko var veikt, lai novērstu RSV izplatīšanos.
Ja jums ir saaukstēšanās simptomi, tad:
- klepojot un šķaudot nosedziet muti un degunu ar salveti vai krekla augšējo piedurkni, nevis ar rokām;
- bieži mazgājiet rokas ar ziepēm un ūdeni vismaz 20 sekundes;
- izvairieties no cieša kontakta, piemēram, skūpstīšanās, sarokošanās un izvairieties izmantot koplietošanas priekšmetus piem. ēšanas piederumus.
- tīriet un dezinficējiet virsmas un priekšmetus, kam bieži pieskaraties- durvju rokturus un mobilās ierīces u.c.
Cilvēki ar saaukstēšanās simptomiem nedrīkst veidot ciešu kontaktu ar bērniem, kuriem ir augsts smagas RSV slimības risks, tostarp priekšlaicīgi dzimušiem zīdaiņiem, bērniem, kas jaunāki par 2 gadiem ar hroniskām plaušu vai sirds slimībām, bērniem ar novājinātu imūnsistēmu vai bērniem ar neiromuskulāriem traucējumiem. Ja tas nav iespējams, rūpīgi jāievēro iepriekš minētie profilakses pasākumi un jānomazgā rokas pirms saskarsmes ar šādiem bērniem.
Vecākiem, kuriem ir augsts risks saslimt ar smagu RSV slimību, jāpalīdz savam bērnam un jārīkojas sekojoši:
- izvairieties no cieša kontakta ar slimiem cilvēkiem;
- bieži mazgājiet rokas ar ziepēm un ūdeni vismaz 20 sekundes;
- izvairieties pieskarties sejai ar nemazgātām rokām;
- ierobežojiet laiku, ko bērni pavada bērnu aprūpes iestādēs vai citās publiskās vietās, kur iespējama inficēšanās, īpaši laikā, kad ir augsta RSV aktivitāte. Tas var palīdzēt novērst inficēšanos un vīrusa izplatīšanos RSV sezonas laikā.
[1] https://www.cdc.gov/rsv/high-risk/infants-young-children.html
Rietumnīlas drudzis ir vīrusu infekcija, kuras ierosinātāja - Rietumnīlas vīrusa nozīmīgākie pārnesēji ir odi.
Rietumnīlas vīruss pieder Flaviviridae dzimtas Flavivirus ģints Japānas encefalīta antigēnajam kompleksam, kurā ietilpstošie atklātie vīrusi var izraisīt cilvēkiem febrīlas slimības, kas dažreiz beidzas letāli. Vīrusa saimnieks ir putni. Ir aprakstīti Tuvo Austrumu, Āfrikas un Eiropas vīrusa varianti.
Izplatība
Aktuālā informācija par Rietumnīlas drudža izplatību Eiropas Slimību profilakses un kontroles centra mājaslapā.
Vīruss ir izolēts no 43 odu, galvenokārt Culex ģints, sugām. Eiropā nozīmīgākie pārnesēji ir C.pipiens, C. modestus (sastopami arī Latvijā) un Coquillettidia richardii. Atsevišķos gadījumos vīruss izolēts arī no citām hematofāgām posmkāju sugām. Savvaļas putni ir galvenais Rietumnīlas vīrusa rezervuārs. Vīruss izolēts no dažādām ūdens un sauszemes putnu sugām, kurām novērota ilgstoša augsta virēmija, kas ir pietiekama, lai inficētu odus. Eirāzijas mērenajās joslās vīruss tiek ienests ar gājputniem to pavasara migrācijas laikā. Putniem iespējama vai nu ilgstoša vīrusu persistence bez simptomiem vai arī encefalīts, kas izraisa to bojāeju.
Retos gadījumos vīruss izolēts arī no zīdītājiem: dzeltenkakla peles (Apodemus flavicollis), meža strupastes (Clethrionomys glareolus), kāmjiem, zaķiem, kamieļiem, zirgiem, suņiem, liellopiem u.c. enzootiskos perēkļos. Tomēr zīdītājiem ir mazāka nozīme nekā putniem vīrusa transmisīvo ciklu uzturēšanā.
Inficēšanās
Cilvēku inficē odi, sūcot asinis. Infekcija neizplatās no cilvēka uz cilvēku. Vairumā gadījumu Rietumnīlas vīruss izraisa saslimšanu ar vieglu akūtu drudzi. Retos gadījumos attīstās encefalīta simptomātika.
Simptomi
Rietumnīlas drudzis parasti ir gripai līdzīga slimība. Tas sākas strauji (inkubācijas periods 3 - 6 dienas) ar mērenu vai stipru drudzi, kas ilgst 3 - 5 dienas (retos gadījumos ar divfāzu gaitu). Slimību pavada galvassāpes (bieži frontālas), kakla sāpes, sāpes mugurā, mialģija, artralģija, nogurums, konjunktivīts, izsitumi (aptuveni pusē gadījumu izplatoties no ķermeņa uz ekstremitātēm un galvu), anoreksija, nelabums, sāpes vēderā, diareja un respiratorie simptomi. Reizēm (<15% gadījumos) iespējams akūts aseptisks meningīts vai encefalīts (ar kakla stīvumu, vemšanu, apziņas traucējumiem, miegainību, ekstremitāšu tremoru, izmainītiem refleksiem, krampjiem, parēzēm un komu), mielīts, hepatīts, pankreatīts un miokardīts.
Atveseļošanās ir pilnīga (pieaugušajiem, salīdzinot ar bērniem, tā nav tik strauja un to bieži pavada ilgstošas mialģijas un vājums). Vairums letālu gadījumu bijuši pacientu vidū, kuri vecāki par 50 gadiem. Slimības diagnostikai var izmantot seroloģiskos izmeklējumus - IgM līmeņa noteikšanu serumā.
Rietumnīlas vīrusu pirmoreiz izolēja no drudža slimnieces asinīm Ugandā, Rietumnīlas apgabalā 1937. gadā, bet piecdesmito gadu sākumā no slimniekiem, kā arī putniem un odiem Ēģiptē. Drīz tika noskaidrots, ka Rietumnīlas vīruss sastopams Āfrikā un Eirāzijā un tas ir izplatītākais flavivīruss. Šis vīruss izraisījis Eiropā sporādiskus saslimšanas gadījumus un uzliesmojumus cilvēkiem un zirgiem: Vidusjūras rietumdaļā un Dienvidkrievijā - no 1962. līdz 1964. gadam, Baltkrievijā un Ukrainā 1970. un 1980. gados, Rumānijā no 1996. - 1997. gadam, Čehijā - 1997. gadā un Itālijā 1998. gadā.
Rietumnīlas drudža uzliesmojums Bukarestes apvidū un Rumānijā ar vairāk kā 500 klīniskiem saslimšanas gadījumiem un gandrīz 10% mirstību bija lielākais arbovīrusu slimību uzliesmojums Eiropā kopš astoņdesmitajiem gadiem. Tas vēlreiz pierādīja, ka odu pārnestas vīrusu infekcijas var parādīties masveidā pat mērenā klimatā. Vides faktori un cilvēku darbība (spēcīgi lieti, kas izraisa plūdus, apūdeņošana, paaugstināta temperatūra vai citi faktori) sekmē odu vairošanos, kā rezultātā var palielināties saslimstība ar Rietumnīlas drudzi.
Simtiem Rietumnīlas drudža gadījumu tikuši aprakstīti Izraēlā un Dienvidāfrikā. Lielākā epidēmija Āfrikā, ar aptuveni 3000 klīniskiem gadījumiem, bija tuksnešainā Keipas provinces apgabalā pēc spēcīgiem lietiem 1974. gadā. Uzliesmojums ar aptuveni 50 pacientiem, no kuriem 8 nomira, tika aprakstīts Alžīrijā 1994. gadā. Citi gadījumi vai uzliesmojumi novēroti Azerbaidžānā, Centrālāfrikas republikā, Kongo Demokrātiskajā republikā (bijušajā Zairā), Ēģiptē, Etiopijā, Indijā, Madagaskārā, Nigērijā, Pakistānā, Senegālā, Sudānā un dažās Eiropas valstīs.
Uzliesmojumi parasti ir teritoriāli lokalizēti, atkarīgi no noteiktiem klimatiskajiem apstākļiem. Endēmiskajos rajonos iedzīvotājiem ir labi izteikta sadzīves imunitāte. Pārējās pasaules daļās iedzīvotāji nav aizsargāti, vīrusa cirkulācija tur nav novērota. Vakcīnas nav. Saslimšana nav klasificēta kā sevišķi bīstama.
ASV Ņujorkas štatā vīrusu saturošie odi tika ievesti 1998. gadā kopā ar kādu kravu no Tuvajiem Austrumiem. Odi ātri adaptējās vietējos klimatiskajos apstākļos, izvēlējās noteiktas putnu sugas un sāka izplatīties ne tikai Ņujorkas, bet arī apkārtējos štatos. Tā kā ASV šis vīruss tika ievests, iedzīvotāju asinīs nebija specifisku aizsargvielu - antivielu, sakarā ar ko tika reģistrētas smagas klīniskas formas, t.sk. nāves gadījumi. 1999. gada augustā ASV parādījās pirmie laboratoriski apstiprinātie saslimšanas gadījumi Ņujorkā un tagad vīruss ir izplatījies jau plašākā ASV teritorijā, ar putniem pakāpeniski izplatoties uz ASV rietumdaļas apgabaliem.
Iedzīvotājiem tiek ieteikts valkāt apģērbu, kas aizsargā no odu kodumiem, lietot repelentus, nodrošināt telpas pret odiem, kā arī likvidēt tuvumā esošas peļķes un visas citas stāvoša ūdens krātuves. Iedzīvotājiem tiek lūgts arī, atrodot beigtus putnus - vārnas, sīļus, pūces, vanagus, ērgļus - ziņot par to vietējām veselības aizsardzības iestādēm.
Vides faktori, ieskaitot cilvēku aktivitātes, kas veicina vīrusa pārnesēju populācijas blīvumu (apūdeņošana, spēcīgi lieti, kam seko plūdi, augstāka temperatūra nekā parasts, un ekoloģisku nišu veidošanās, kas dara iespējamu odu masveida savairošanos) izraisa šīs odu izcelsmes slimības atkārtotu parādīšanos. Globālās sasilšanas scenārijs nākotnē pieļauj siltāka, mitrāka klimata iespēju, kas var radīt odu izplatības un daudzuma pieaugumu. Skartajās teritorijās vajadzētu veikt Rietumnīlas drudža uzraudzību (galveno vīrusa pārnesēju populācijas blīvuma un inficētības līmeņa monitoringu, mugurkaulnieku un ekspozīcijai pakļauto cilvēku grupu seropārbaudes un cilvēku infekcijas slimību plānveida diagnostiku).
Tie ir mazi bezapvalka RNS saturoši vīrusi, kas pieder Picornaviridae dzimtai. Pazīstami vairāk kā 150 rinovīrusu serotipi, kas arī izskaidro faktu, ka rinovīrusu infekcija ir biežākais augšējo elpceļu iekaisumu (iesnas) iemesls. Infekcija izplatās gaisa pilienu un roku kontakta ceļā.
Izplatība
Avots ir slimais cilvēks, kurš ir infekciozs inkubācijas perioda beigās un visu slimības klīnisko periodu (7dienas). Rinovīrusu cirkulācija novērojama visu gadu, maksimālu intensitāti sasniedzot pārsvarā rudenī un pavasarī. Inkubācijas periods ilgst līdz 2 dienām, slimība ilgst 5 - 7 dienas. Rinovīrusi izraisa tikai augšējo elpceļu slimības un gandrīz nekad nav iemesls dziļo elpceļu iekaisumiem.
Simptomi
Slimības sākums parasti ir akūts, retāk pakāpenisks. Raksturīgas katarālas parādības - šķaudīšana, skrāpēšanas sajūta kaklā, apgrūtināta elpošana caur degunu, pēc nedaudz stundām parādās daudz serozu izdalījumu no deguna, kuri vēlāk paliek gļotaini un sabiezē. Var parādīties acu asarošana. Temperatūra ir normāla vai nedaudz paaugstināta. Var pievienoties sauss klepus un balss aizsmakums.
Rotavīrusu infekcija ir akūta vīrusu infekcijas slimība, kurai raksturīgs galvenokārt gremošanas trakta gļotādas iekaisums.
Simptomi
Akūts sākums, vemšana, bieža vēdera izeja, slikta dūša, sāpes vēderā, galvassāpes, vājums, slikta apetīte, paaugstināta ķermeņa temperatūra, raksturīgs arī vienlaicīgs augšējo elpceļu iekaisums (iesnas, klepus). Rotavīrusu infekcijas simptomi parādās 15 stundu līdz 7 dienu laikā pēc inficēšanās, parasti 1 - 2 dienu laikā. Infekcijas ierosinātājs - rotavīruss, kas ietilpst Reovīrusu grupā. Vīrusiem raksturīgi ilgstoši saglabāt dzīvotspēju (spēju izsaukt saslimšanu) apkārtējā vidē uz dažādiem priekšmetiem (no 10 līdz 15 dienām līdz 1 mēnesim).
Ierosinātājs
Slims cilvēks vai infekcijas ierosinātāja nēsātājs bez slimības simptomiem. Inficētā persona vīrusu izdala vidēji 7 - 8 dienas, bet personas ar novājinātu imunitāti - ilgāk.
Pārnešana
Rotavīrusu infekcijas ierosinātājs izdalās no cilvēka organisma ar fekālijām. Slimnieks vai vīrusu nēsātājs, neievērojot personīgo higiēnu, ar infekcijas slimības ierosinātāju kontaminē ūdeni, pārtiku, apkārtējās vides priekšmetus. Iespējama infekcijas pārnešana gaisa - pilienu vai gaisa - putekļu ceļā.
Imunitāte pret rotatavīrusu infekciju ir nenoturīga, iespējama atkārtota inficēšanās.
Profilakse
Vissvarīgākā nozīme infekcijas izplatības ierobežošanai ir personīgās higiēnas ievērošana (mazgāt rokas pēc tualetes apmeklēšanas). Cilvēki, kuriem ir akūtas zarnu infekcijas simptomi, nedrīkst nodarboties ar pārtikas produktu gatavošanu, transportēšanu, apmeklēt organizētus kolektīvus, īpaši bērnu iestādes. Organizētos kolektīvos ievērot tīrīšanas un dezinfekcijas režīmu. Personām, kuras kontaktējas ar rotavīrusu infekcijas slimnieku, profilaktiska ārstēšana un vakcinācija netiek veikta.
Zīdaiņiem, vecumā no 6 nedēļām līdz 6 mēnešiem, iespējama profilakse - vakcinācija pret rotavīrusu infekciju.
Informācija ārstniecības personām:
Salmoneloze ir infekcijas slimība, kas galvenokārt skar kuņģa - zarnu traktu.
Pazīmes
Salmonelozes pazīmes ir slikta dūša, vemšana, krampji, caureja, drudzis, galvassāpes. Ja slimība noris smagā formā, vai arī, ja saslimušais ir mazs bērns, liels šķidruma zudums var izraisīt smagu organisma atūdeņošanos (dehidratāciju). Salmonelozes simptomi parādās 6 - 72 stundas pēc inficēšanās. Bieži vien salmoneloze noris smagā formā un var būt nepieciešama slimnieka hospitalizācija. Bīstama slimības komplikācija ir baktēriju iekļūšana asinīs no zarnu trakta, kas var izraisīt iekšējo orgānu inficēšanu (abscesu, artrītu, meningītu u.c.). Šādos gadījumos salmoneloze var beigties ar nāvi. Maziem bērniem, cilvēkiem gados un cilvēkiem ar novājinātu imūnsistēmu ir lielāka iespējamība saslimt ar salmonelozi.
Izraisītājs
Salmonelozi izraisa baktēriju grupa - salmonellas. Ir apmēram 2000 salmonellu tipu, bet Latvijā pacientiem konstatēti apmēram 20. Visizplatītākās ir Salmonella enteritidis un Salmonella typhimurium. Infekcijas avots var būt daudzi savvaļas dzīvnieki un mājdzīvnieki, kā arī cilvēki. Salmonellas dzīvo un vairojas zarnu traktā un izdalās apkārtējā vidē ar izkārnījumiem. Nonākot augšanai labvēlīgos apstākļos (mitrums, temperatūra +5,2 līdz +45°C), salmonellas intensīvi vairojas arī daudzos pārtikas produktos (gaļa un gaļas produkti, olas, piens un piena produkti, salāti, konditorejas izstrādājumi). Salmonellas ļoti ilgi var palikt dzīvas sasaldētos pārtikas produktos, 200 dienas – augsnē, līdz 10 mēnešiem – putekļos, ilgāk par 10 mēnešiem grauzēju izkārnījumos, bet ilgāk par 4 gadiem – sausā olu pulverī. Salmonellas iet bojā 5 – 10 minūšu laikā 700 C temperatūrā, vārot gaļu, šis laiks ir ilgāks, bet, vārot olu, salmonellas saglabājas gan olas baltumā, gan dzeltenumā četras minūtes.
Inficēšanās
Inficēšanās ar salmonelozi var notikt, ja cilvēka organismā nokļūst pavisam niecīgs salmonelozes ierosinātāju daudzums (15 - 20 mikrobu šūnas).
Inficēšanās notiek:
- lietojot uzturā nepietiekami termiski apstrādātus dzīvnieku valsts produktus (gaļu, olas, pienu un piena produktus, zivis, garneles u.c.), kas satur salmonellas vai ar ēdienu, kas pagatavots no šiem termiski neapstrādātajiem produktiem;
- lietojot uzturā tādus ēdienus, kas pagatavoti apstākļos, kur netiek ievērotas sanitārās normas, piemēram:
- ja notiek ar salmonellām piesārņota pārtikas produkta tieša saskarsme ar citu pārtiku, produktus nepareizi uzglabājot;
- ja notiek salmonellu pārnešana no jēliem uz gataviem pārtikas produktiem ar rokām, virtuves priekšmetiem (nažiem, virtuves dēlīšiem, kopējiem traukiem u.c.);
- ja kukaiņi un grauzēji piekļūst pārtikas produktiem un ēdieniem un piesārņo tos;
- kontaktējoties ar inficētiem dzīvniekiem (putnkopība, lopkopība). Mazi bērni var inficēties, spēlējoties ar mājdzīvniekiem, kuri pārnēsā salmonellas – putniem, bruņurupučiem, pelēm un žurkām;
- nonākot tiešā vai netiešā saskarē ar inficētiem cilvēkiem (slimniekiem vai baktēriju nēsātājiem) vai viņa izkārnījumiem un piesārņotiem priekšmetiem, ja netiek ievērota nepieciešama piesardzība.
Salmoneloze slimnīcās var izplatīties ar medicīnisko aprīkojumu, ārstniecības līdzekļiem, netīrām rokām vai citiem priekšmetiem.
Savukārt, ja pārtikas blokā vai pie ēdiena sadalīšanas strādā kāds ar salmonellām inficēts darbinieks, viņš var inficēt daudzus apmeklētājus.
Salmoneloze izplatās arī ar rotaļlietām bērnudārzos, bērniem rotaļājoties, u.tml.
Sekas, salmonellu nēsāšana
Slimnieki parasti izveseļojas 5 - 7 dienu laikā. Dažreiz organismam ir nepieciešami vairāki mēneši, lai pilnībā atjaunotu zarnu trakta normālu darbību. Atsevišķos gadījumos novēro tā saukto Reitera sindromu (sāpes locītavās, acu ābolu iekaisumu un sāpīgu urināciju), kas ilgst dažus mēnešus vai gadus. Atsevišķi klīniskie gadījumi uzrāda, ka praksē ir novērojamas situācijas, ka inficētie cilvēki, kas saņēmuši antibakteriālo ārstēšanu (antibiotiku lietošana), pat pēc izveseļošanās var ilgstoši izdalīt salmonellas (apzīmē – salmonellu nēsāšana). Apmēram 1 % ar salmonelozi pārslimojušie pieaugušie un 5 % bērni (līdz 5 gadu vecumam) var izdalīt salmonellas ilgāk par vienu gadu ja netiek ievērota personīgā higiēna (roku mazgāšana pēc tualetes apmeklējuma (defekācijas). Šie baktēriju nēsātāji var kļūt par infekcijas avotu ģimenes locekļiem, bet īpaši bīstami ir, ja salmonellu nēsātāji strādā pārtikas uzņēmumos, slimnīcās un bērnu pirmsskolas izglītības iestādēs. Lai izvairītos no salmonelozes komplikācijām un hroniskām sekām, pamanot šīs slimības sākotnējos simptomus, nekavējoties jāuzsāk ārstēšana. Pašārstēšanās var būt kaitīga jūsu un jūsu bērna veselībai.
Pasaules Veselības organizācija norāda, ka antibakteriālā terapija nav ieteicama pacientiem ar vieglu vai vidēji smagu slimības gaitu, jo antibiotikas ne vienmēr atbrīvo organismu no salmonellām un tiek veicināta pret antibiotikām rezistentu mikroorganismu attīstība, kas rada smagāku slimības gaitu, nelabvēlīgāku iznākumu, ilgāku stacionēšanu. Saskaņā ar pieejamo medicīnisko literatūru un vadošo sabiedrības veselības institūciju ieteikumiem lielākajai daļai salmonelozes slimnieku nav nepieciešama specifiskā (antibakteriālā) ārstēšana, un pietiek ar iekšķīgi lietojamu šķidrumu ievadīšanu.
Pareiza un rūpīga roku higiēna, sevišķi pēc tualetes apmeklēšanas (defekācijas), būtiski mazina vairāku infekcijas slimību izraisītāju, t. sk. salmonellu, izplatīšanās risku no inficētām personām. Savukārt ar salmonellām inficētiem maziem bērniem, mainot autiņbikses, pēc lietošanas mazgājot un dezinficējot sēdpodus un attīrot bērna veļu vai citus priekšmetus no izkārnījumiem, ir ļoti svarīgi ievērot nepieciešamo piesardzību: lietot vienreizējas lietošanas cimdus un vienreizējas lietošanas priekšautu, vienmēr mazgāt rokas pirms un pēc individuālo aizsardzības līdzekļu lietošanas. Dezinfekcijas līdzeklis jāizmanto atbilstoši tā lietošanas instrukcijai un paredzētajam mērķim (piemēram, līdzeklis paredzēts klozetpodu dezinfekcijai) – tas jālieto pareizā koncentrācijā (jābūt mērtraukam) un uz dezinficējamās virsmas jātur atbilstoši ekspozīcijas laikam. Nepieciešamā informācija ir norādīta dezinfekcijas līdzekļa ražotāja sniegtajā lietošanas instrukcijā.
Vai salmonellu nēsātājs var apmeklēt izglītības iestādi un ārpusstundu pasākumus?
Ja personai nav nekādu klīnisku pazīmju, bet joprojām tiek izdalītas salmonellas, nav pamata noteikt ierobežojumus, tai skaitā apmeklēt izglītības iestādi. Šādā gadījumā salmonellu izplatīšanās risks ir zems salīdzinājumā ar slimniekiem, kuriem ir klīniskie simptomi, jo klīniski vesela cilvēka organisms izdala salmonellas mazākā daudzumā un retāk. Salmonellu izplatīšanās risks ir vēl zemāks tiem salmonellu nēsātājiem, kuri kārtīgi ievēro personīgo higiēnu, līdz ar to nepieļauj vides, t. sk. koplietošanas priekšmetu piesārņošanu ar salmonellām.
Ja tiek ievēroti atbilstoši higiēnas ieteikumi, salmonellu nēsātājs nav bīstams apkārtējiem, un tādēļ Epidemioloģisko drošību reglamentējošie normatīvie akti neparedz aizliegumu, ka salmonellu nēsātājs nedrīkst strādāt vai apmeklēt izglītības iestādes un ārpusstundu pasākumus. Ja ārstējošais ārsts konstatē, ka salmonelozes simptomi, ieskaitot zarnu darbības traucējumus, bērnam ir beigušies, tad viņš var atļaut bērnam apmeklēt bērnu iestādi, atgādinot vecākiem piesardzības pasākumus, ja bērns turpina izdalīt salmonellas.
Lai pēc pārslimošanas bērns varētu uzsākt apmeklēt izglītības iestādes un ārpusstundu pasākumus, pakalpojuma sniedzējam no vecākiem ir jāsaņem ģimenes ārsta izsniegta izziņa par bērna veselības stāvokli un, ja nepieciešams, rekomendācijām turpmākai bērna aprūpei pakalpojuma laikā.
Kā izvairīties no inficēšanās
- Nelietojiet uzturā jēlas olas vai ēdienus, kuru sastāvā ir jēlas olas. Olas pilnīgi iegremdētas ūdenī, vāriet 7 minūtes. Cepiet olas vismaz 3 minūtes no vienas puses un 2 minūtes no otras puses. " Vēršacis" cepiet ne mazāk kā 7 minūtes bez vāka vai 4 minūtes, uzliekot pannai vāku. Olas glabājiet tikai ledusskapī. Ieplīsušās olas izmetiet. Ēdienus, kuru sastāvā ir olas, apēdiet tūlīt pēc to pagatavošanas.
- Nedzeriet nevārītu vai nepasterizētu pienu.
- Kārtīgi izcepiet vai izvāriet gaļu un zivis.
- Izvairieties no ātri bojājošos produktu iegādes vietās, kur tos neglabā ledusskapjos vai aukstuma vitrīnās. Nepieļaujiet, lai pagatavotie ēdieni ilgi atrastos istabas temperatūrā. Uzglabājiet tos ledusskapī mazos konteineros vai nelielos traukos.
- Ievērojiet uz pārtikas produktiem norādītos derīguma termiņus. Restorānā, ēdnīcā vai kafejnīcā nekautrējieties atteikties no ēdiena, kura kvalitāte jums liekas aizdomīga.
- Virtuvē gatavotos un jēlos produktus glabājiet un pagatavojiet atsevišķi, nepieļaujiet to saskari. Gatavo un jēlo produktu griešanai lietojiet atsevišķus nažus un dēlīšus. Vienmēr rūpīgi nomazgājiet ar mazgāšanas līdzekļiem rokas, virtuves traukus un darba virsmas pēc saskares ar jēliem produktiem un olām, kā arī pēc tualetes apmeklēšanas. Rūpējieties par tīrību virtuvē. Uzglabājiet produktus grauzējiem un kukaiņiem nepieejamās vietās. Iznīciniet minētos kaitēkļus!
- Kārtīgi mazgājiet rokas pēc saskares ar mājdzīvniekiem, putniem, pelēm, bruņurupučiem, kas bieži ir salmonellu pārnēsātāji.
- Pārliecinieties, ka bērni ievēro personīgo higiēnu, mazgā rokas pēc tualetes apmeklēšanas un pirms ēšanas.
- Zīdīšana ir labākais salmonelozes profilakses līdzeklis zīdaiņiem.
- Cilvēki, kuriem ir zarnu infekciju simptomi, nedrīkst nodarboties ar pārtikas produktu pagatavošanu, glabāšanu un transportēšanu.
- Ja jūsu ģimenē ir salmonelozes slimnieks, konsultējieties ar savu ģimenes ārstu par nepieciešamajiem pasākumiem, lai novērstu infekcijas tālāku izplatīšanos.
Palīdziet epidemiologiem veikt salmonelozes gadījumu epidemioloģisko izmeklēšanu! Jūsu sniegtā informācija ir svarīga, lai atrastu infekcijas avotu un novērstu citu cilvēku inficēšanos!
Sibīrijas lopu mēris ir reta, bet potenciāli smaga zoonotiska infekcijas slimība, ko izraisa sporas veidojoša baktērija Bacillus anthracis. Slimība galvenokārt skar zālēdājus dzīvniekus (govis, aitas, kazas un savvaļas zālēdājus), savukārt cilvēki inficējas, nonākot saskarē ar baktēriju sporām no slimiem dzīvniekiem vai piesārņotiem dzīvnieku izcelsmes produktiem (piemēram, vilnas vai ādas). Sporas var saglabāties augsnē gadu desmitiem, tādēļ inficēšanās iespējama arī ilgāku laiku pēc dzīvnieku saslimšanas.
Cilvēkiem infekcija visbiežāk izpaužas kā ādas forma, kas sastopama vairāk nekā 95 % gadījumu un attīstās, sporām nonākot bojātā ādā. Retāk tiek novērotas zarnu vai plaušu formas. Slimības klīniskā gaita ir atkarīga no inficēšanās ceļa, un, ja ārstēšana netiek uzsākta savlaicīgi, slimība var būt letāla.
Slimības izplatība
Ir pieņemts uzskatīt, ka visefektīvākie Sibīrijas lopu mēra un citu bioloģisko aģentu faktoru izplatīšanās veidi ir infekciozi aerosoli (šķidrums vai pulveris), ūdens krājumi, pārtika, kontaminēts apģērbs, gultas veļa, inficēta dzīvnieku barība vai zāle, kā arī lietojot kontaminētas iniciējamās narkotikas (injekcionālā anthrax forma). Sibīrijas lopu mēris ir ļoti nopietna slimība, plaušu formas gadījumā, ja nepieciešamā ārstēšana nav uzsākta uzreiz pēc simptomu parādīšanās un diagnozes noteikšanas, slimības iznākums parasti ir letāls.
Izplatītākie riska faktori ir darbs lauksaimniecībā, veterinārijā, ādas un vilnas apstrādē, kā arī kontakts ar inficētām dzīvnieku barības partijām.
Simptomi
Cilvēkiem pastāv 4 infekcijas formas: ādas, zarnu, plaušu un injekcionālā. Klīniskā forma atkarīga no inficēšanās ceļa.
Akūtai slimībai raksturīgās šādas klīniskās izpausmes:
- ādas bojājuma vietā 1–6 dienu laikā papulozu, vezikulāru izsitumu vietā veidojas čūla, parasti ir melnā krāsā, nesāpīga, iekritusi, ar lokālu tūsku;
- sāpes vēderā, slikta dūša, vemšana, anoreksija, drudzis;
- slimības pirmās pazīmes atgādina akūtu elpošanas ceļu vīrusu infekciju, strauji attīstās hipoksija, paaugstinās ķermeņa temperatūra, rentgenoloģiski novērojams mediastināls paplašinājums;
- injekcionālā forma ir saistīta ar piesārņotu narkotiku injicēšanu zemādas vai muskuļos. Slimība izpaužas kā smagas mīksto audu infekcija un sepse. Pirmais gadījums tika aprakstīts 2000. gadā un bija saistīts ar kontaminēta heroīna injicēšanu. Lielākais zināmais uzliesmojums notika Skotijā, kur 2009.–2010. gadā identificēti 119 gadījumi. Tā ir reta, bet nopietna slimības forma ar augstu mirstību.
Rekomendācijas kontaktpersonām
- Sazināties ar savu ģimenes ārstu.
- Paņemt slimības lapu un karantīnas laikā, līdz parauga laboratoriskās izmeklēšanas rezultātu saņemšanai, palikt mājās ģimenes ārstu uzraudzībā.
- Uzmanīgi sekot līdzi savam veselības stāvoklim un pašsajūtai, vismaz 2 reizes dienā mērīt ķermeņa temperatūru.
- Gadījumā ja parādās sekojoši simptomi:
- ķermeņa temperatūras paaugstināšana līdz 38–39 °C;
- drudzis;
- stipras galvas sāpes, sāpes muskuļos, locītavās;
- izsitumi un citi ādas un gļotādas bojājumi;
- asins izplūdumi, asiņošana no deguna un citiem iekšējiem orgāniem;
- apgrūtināta elpošana, aizdusa, klepus;
- slikta dūša, reibonis, vemšana, caureja,
Jums nekavējoties jāinformē par sava veselības stāvokļa izmaiņām un slimības simptomiem ģimenes ārstu un Slimību profilakses un kontroles centrs (tālrunis 67271738).
Inficēšanās ar sifilisu galvenokārt notiek dzimumkontaktu laikā. Inficēties iespējams arī no asinīm. Ar sifilisu slima sieviete var dzemdēt bērnu ar iedzimtu sifilisu.
Ar sifilisu var inficēties arī ciešā sadzīves kontaktā - skūpstoties, smēķējot vienu cigareti. Biežāk sadzīves ceļā inficē mazus bērnus, kad slimais piederīgais, kuram mutē ir sifilisa izsitumi, aplaiza karotīti vai knupīti, kuru dod bērnam.
Sākumā parādās nesāpīgas, cietas čūliņas uz ārējiem dzimumorgāniem, pēc pāris nedēļām palielinās cirkšņu limfmezgli, vēl pēc trīs nedēļām uz ādas un gļotādām parādās izsitumi - sārti plankumi, mezgliņi. Limfmezgli palielinās arī citās vietās. Pāris mēnešu laikā primārā čūliņa sadzīst un izzūd arī izsitumi. Izsitumi atkārtoti parādās pēc trīs mēnešiem, sāk izkrist mati, aizsmok balss.
Pirmās sifilisa pazīmes parasti parādās 3 - 6 nedēļas pēc inficēšanās.
Infekcija ir izārstējama, bet vēlākās stadijās ārstēšana ir ilgstoša. Ja ārstēšanu nesāk laicīgi, notiek neatgriezeniskas izmaiņas visos orgānos un nervu sistēmā, kam seko invaliditāte vai pat nāve.
Skarlatīna ir akūta bakteriāla infekcijas slimība, kas ir vienlīdz izplatīta visā pasaulē. Skarlatīna uzskatāma par bērnu infekcijas slimību, jo 90% gadījumos ar to slimo bērni līdz 16 gadu vecumam. Pārslimojot skarlatīnu, neveidojas imunitāte, tādēļ cilvēki ar skarlatīnu var saslimt vairāk nekā vienu reizi. Lai gan nav vakcīnas, lai novērstu skarlatīnu, ir pasākumi, ko cilvēki var darīt, lai pasargātu sevi un citus no šis infekcijas.
Ierosinātājs
A grupas beta (ß) hemolītiskais streptokoks. Tas ir bieži sastopams cilvēka patogēns visā pasaulē, kas izraisa plaša spektra slimības: no nekomplicēta faringīta (rīkles gļotādas iekaisuma) un piodermijas (strutainas ādas slimības) līdz invazīvām dzīvību apdraudošām infekcijām, kā arī tādām nopietnām nestrutainām komplikācijām kā reimatiskais drudzis un pēcstreptokoku glomerulonefrīts (nieru iekaisums, kas boja, galvenokārt, glomerulus) u.c.
Infekcijas avots un inficēšanās ceļi
Infekcijas avots ir slimnieks vai baktērijas nēsātājs. A grupas streptokoku baktērijas bieži sastopamas degunā un kaklā. Cilvēki, kuri ir inficēti izplata baktērijas, runājot, klepojot vai šķaudot. Cilvēki var inficēties:
- ieelpojot elpceļu pilienus, kas satur baktērijas;
- pieskaroties priekšmetiem vai virsmām, uz kurām atrodas inficētās personas elpceļu izdalījumi, un pēc tam pieskaroties mutei vai degunam;
- dzerot no tās pašas glāzes vai ēdot no tā paša šķīvja, kuru lietojis cilvēks, kas inficēts ar A grupas streptokoku;
- pieskaroties ar A grupas streptokoku inficēto cilvēku ādas bojājumiem vai šo bojājumu izdalījumiem;
- dažreiz ar pārtiku, kuru pagatavo inficēta persona un, kas netiek pareizi apstrādāta.
Inkubācijas periods skarlatīnai ir 1 – 12 dienas, bet vidēji 2 – 7 dienas.
Ir svarīgi zināt, ka dažiem inficētiem cilvēkiem nav simptomu un tie neizskatās slimi. Tomēr cilvēki, kuri slimo ar skarlatīnu ar simptomiem, ir daudz lipīgāki nekā tie, kuriem nav simptomu.
Slimībai raksturīga sezonalitāte un vairāk gadījumu ir sastopami ziemas un pavasara periodā.
Situācija Eiropā
Eiropas slimību profilakses un kontroles centrs (turpmāk – ECDC) un Pasaules veselības organizācija 2022. – 2023. gadā ziņoja par A grupas streptokoku infekcijas skaita pieaugumu bērnu vidū Eiropā, tostarp ir reģistrēti arī nāves gadījumi. Visaugstākā saslimstība ar skarlatīnu ir vērojama pirmsskolas un skolas vecuma bērnu vidū.
No 2022. gada septembra Eiropas valstīs ir ziņots par vairākiem ar invazīvo A grupas streptokoku gadījumiem bērniem līdz 10 gadu vecumam. ECDC, izvērtējot minēto situāciju, norāda, ka iespējams, invazīvo A grupas streptokoku gadījumu skaita palielināšanās bērniem ir saistīta ar iepriekšējo izslimošanu ar kādu elpceļu infekciju vīrusa infekciju, jo 2022. – 2023. gada sezonālā gripas un respiratorās sincitiālā vīrusa (RSV) cirkulācija Eiropā bija augsta līmenī. Tomēr kopējais riska līmenis iedzīvotājiem ir zems, jo rīcībā esošie dati liecina, ka gadījuma skaita pieaugums nav saistīts ar jauno A grupas streptokoka celma parādīšanos vai rezistences paaugstināšanos pret izraisītāju [1], [2] .
Simptomi
Infekcijai visbiežāk tiek novērota viegla slimības gaita. Slimība sākas akūti ar paaugstinātu ķermeņa temperatūru, galvassāpēm un sāpēm kaklā. Pēc kāda laika (no dažām stundām līdz 2 – 3 dienām) parādās izsitumi, kas ir baktērijas izdalīta toksīna iedarbības rezultāts. Izsitumi ātri izplatās pa seju, kaklu, ķermeni un ekstremitātēm. Izsitumi ir izteiktāki ķermeņa dabīgajās ieloku virsmās: padusēs, cirkšņos, elkoņu ieloku virsmā. Uz sejas ir raksturīgas klīniskās pazīmes: sārti vaigi ar izsitumiem, bet rajons ap muti ir bāls, veidojot bālu trīsstūri. Pēc izsitumu pazušanas (parasti bez pigmentācijas) slimības 3. – 7. dienā sākās ādas lobīšanās (parasti lielu lēveru veidā). Raksturīga izpausme ir angīna (žāvas un mandeļu loku apsārtums), kas progresējot, iesaista procesā arī apkārtējos audus – novēro limfmezglu palielināšanos. Parasti slimība noris vieglā formā ar nelielu ķermeņa temperatūras paaugstināšanos un vieglu intoksikāciju.
Retos gadījumos baktērija var izraisīt arī smagu, dzīvībai bīstamu infekciju, kas pazīstama kā invazīva A grupas streptokoka infekcija, kas var izpausties kā bakteriēmija (baktērijas asinīs), pneimonija (plaušu karsonis), osteomielīts (kaula smadzeņu iekaisums), nekrotizējošs fascīts (fascijas iekaisums) u.c. izpausmēm. Bērniem ar citām vīrusu infekcijām, piemēram, vējbakām vai gripu, ir lielāks invazīvas infekcijas risks.
Ārstēšana
Ir iespējams ārstēt mājās (vieglu formu gadījumā), nodrošinot slimnieka izolēšanu atsevišķā istabā. Smagu formu gadījumā ir nepieciešama hospitalizācija. Ārstēšanai izmanto antibiotiku preparātus, kurus nosaka ārstējošais ārsts. Atkarībā no slimības gaitas, ārsts nosaka ārstēšanās ilgumu. Ir svarīgi rūpīgi uzraudzīt slimības gaitu, lai pamanītu invazīvas infekcijas pazīmes un laikus hospitalizētu pacientu. Smagas formas slimības risks pieaug, ja cilvēks pirms saslima ar gripu, vējbakām vai Covid-19 infekciju.
Profilakse un pretepidēmijas pasākumi
Specifiskā profilakse (vakcinācija) šai infekcijai nepastāv, bet svarīgi veikt profilaktisku vakcināciju pret infekcijām, kas paaugstina invazīvas A grupas streptokoka infekcijas risku: vējbakas, gripa, Covid-19 infekcija.
Svarīgi agrīni atklāt, izolēt un ārstēt pacientus ar skarlatīnu. Nespecifiskās profilakses nolūkā būtiski ievērot roku un klepošanas/šķaudīšanas higiēnu, kā arī svarīgi veikt telpu mitro uzkopšanu, koplietošanas priekšmetu dezinfekciju ar sadzīves dezinfekcijas līdzekļiem, un telpu vēdināšanu. Slimniekam jāpiešķir atsevišķi trauki un individuālas uzkopšanas priekšmeti. Slimnieks nav ieteicams pagatavot pārtiku citiem cilvēkiem.. Izolācijas laikā svarīgi nepieņemt viesus, izvairīties no tuva kontakta ar citiem cilvēkiem, bet ja tas ir īpaši nepieciešams lietot medicīnisku sejas masku.
A grupas streptokoku infekcija nav pakļauta ziņošanai un reģistrācijai Slimību profilakses un kontroles centrā, un epidemioloģiskā izmeklēšana nenotiek.
Ieteikumi izglītības iestādēm, ja ir atklāts skarlatīnas gadījums vai cita slimība, ko izraisa A grupas streptokoks ir pieejami šeit: Ieteikumi skolām un bērnudārziem | Slimību profilakses un kontroles centrs (spkc.gov.lv)
[1] Increase in Invasive Group A streptococcal infections among children in Europe, including fatalities (europa.eu)
[2] Increased incidence of scarlet fever and invasive Group A Streptococcus infection - multi-country (who.int)
Smailās kondilomas jeb dzimumorgānu kārpiņas izraisa cilvēka papillomas vīruss. Ar to parasti inficējas dzimumkontaktu ceļā. Dzemdību laikā no inficētas grūtnieces var inficēties jaundzimušais.
Simptomi
Kārpiņas izskatās kā bārkstaini izaugumi vai arī kā pacelts grumbuļains veidojums. Tās lokalizējas uz dzimumorgāniem un ap anālo atveri. Šajā apvidū ir nepatīkama nieze un dedzinoša sajūta. Kārpiņas parādās 1 - 6 mēnešu laikā pēc inficēšanās.
Kandilomas ir samērā vienkārši ārstējamas, tomēr kārpiņas var atjaunoties. Diemžēl atbrīvošanās no kārpiņām nenozīmē, ka iznīcināts arī tās izraisošais cilvēka papillomas vīruss, tomēr tas samazina iespēju inficēt dzimumpartneri.
Sekas
Cilvēka papillomas vīruss var izraisīt ārējo dzimumorgānu ādas un dzemdes kakla vēzi.
Slimības ierosinātājs ir baktērija, kuras sporas atrodas augsnē un var tur ilgstoši saglabāties. Tiešā kontaktā ar augsni vai ar putekļiem baktērijas nokļūst uz apkārtējiem priekšmetiem, apģērba un cilvēka ādas. Pat nenozīmīgie ādas ievainojumi un nobrāzumi var radīt inficēšanās risku. Nevakcinētām personām inficēšanās risks pastāv arī ķirurģiskas operācijas laikā, veicot zarnu traktā operācijas, un dzīvnieku koduma gadījumā.
Simptomi
Baktērija skar nervu sistēmu. Raksturīgi augsta temperatūra, košanas muskulatūras krampji - slimnieks nespēj atvērt muti un norīt ēdienu, kā arī ilgstoši ķermeņa muskulatūras krampji.
Sekas
Var būt muskuļu pārrāvumi, kaulu lūzumi, elpošanas muskulatūras paralīze un letāls iznākums līdz 50% gadījumu.
Šigeloze ir akūta bakteriāla zarnu infekcijas slimība, ko izraisa Shigella ģints baktērijas. Šigella ģintī ir 4 sugas: S.dysenteriae, S.flexneri, S.boydii, S.sonnei. Latvijā izplatītas divas sugas - S.flexneri un S.sonnei. Shigella ģints baktērijas labi izdzīvo zemā temperatūrā un mitrā vidē. Produkta sasaldēšana uz baktērijām iznīcinoši neiedarbojas. Minētā baktērija labi vairojas istabas temperatūrā, bet pie +1000C iet bojā momentāli.
Izplatība
Infekcija ir izplatīta visā pasaulē. 2/3 no saslimšanas gadījumiem un lielākā daļa no letāliem gadījumiem skar bērnus līdz 10 gadu vecumam. Sekundāru gadījumu saslimstības koeficients ģimenēs var sasniegt gandrīz 40%.
Ierosinātājs
Vienīgais nozīmīgais infekcijas avots ir slims cilvēks, kurš ir izveseļošanās periodā vai klīniski vesels baktēriju nēsātājs, kurš izdala slimības ierosinātāju no organisma ar fekālijām. Infekcijas avots, izdalot ierosinātāju no organisma, izplata infekciju tieši kontaktējoties ar citiem cilvēkiem, tieši vai netieši kontaminējot (inficējot) ūdeni, pārtiku vai sadzīves priekšmetus, kas kalpo kā pārnešanas faktori infekcijas tālākai izplatībai. Cilvēks inficējas, infekcijas ierosinātājam nokļūstot gremošanas traktā, lietojot uzturā ar baktērijām piesārņotu pārtiku vai ūdeni, vai ar inficētu sadzīves priekšmetu starpniecību vai arī tieša kontakta ceļā ar slimnieku. Inficēšanās var notikt pat pēc ļoti neliela (10 – 100) baktēriju daudzuma uzņemšanas.
Visbiežāk infekcija izplatās, ja infekcijas avots (slimnieks vai nēsātājs) neievēro personīgo higiēnu. Īpaši liels risks citu cilvēku veselībai ir, ja personīgo higiēnu nav ievērojusi persona, kas nodarbināta pārtikas apritē.
Inkubācijas periods
Inkubācijas periods vidēji ir līdz 3 dienām, bet svārstās no 12 stundām līdz 7 dienām.
Simptomi
Slimība sākas pēkšņi ar augstu ķermeņa temperatūru, sliktu dūšu un caureju (tipiskos gadījumos fēces bieži ar asins piejaukumu un gļotām), krampjveida sāpēm vēderā (tenesmiem), dažreiz - vemšanu. Reizēm infekcija norit bez klīniskiem simptomiem. Slimības smaguma pakāpe un mirstības rādītājs ir atkarīgi no uzņēmīgā organisma vecuma, veselības stāvokļa, baktērijas serotipa un uzņemtās mikroorganismu devas.
Cilvēkam, kuram parādās iepriekš minētie simptomi, nekavējoties jāvēršas pēc medicīniskās palīdzības ārstniecības iestādē, jāpārtrauc apmeklēt mācību vai darba vietu, jo īpaši, ja darbs ir saistīts ar pārtikas ražošanu un apriti.
Diagnozi nosaka, ņemot vērā klīniskos simptomus, epidemioloģiskās izmeklēšanas datus un laboratorisko izmeklējumu rezultātus, mikrobioloģiskos - izdalot no fēcēm Shigella ģints baktērijas vai seroloģisko atradni.
Neārstēts šigelozes slimnieks ir infekciozs (izdala infekcijas ierosinātāju) laika posmā līdz 4 nedēļām, reizēm – vairākus mēnešus. Slimnieks ir īpaši infekciozs caurejas laikā.
Profilaksē ir svarīgi ierobežot baktērijas izplatīšanos, veicot šādus pasākumus - izglītot sabiedrību un pārtikas ražotājus, kā arī citus darbiniekus personīgās higiēnas jautājumos, slimnieka izolēšana, higiēnas prasību ievērošana pārtikas apritē, tīrības un kārtības uzturēšana dzīves vietā, augļu un dārzeņu mazgāšana, notekūdeņu neizmantošana lauku laistīšanai, ūdens piesārņošanas ar fekālijām novēršana, kvalitatīva dzeramā ūdens nodrošināšana un izmantošana.
Ņemot vērā šigelozes grupveida saslimšanas gadījumu skaita pieaugumu, lai novērstu infekcijas izplatīšanos, Slimību profilakses un kontroles centra speciālisti atgādina:
- ja Jums vai Jūsu bērnam ir parādījušies iepriekš minētie simptomi, nekavējoties jāizsauc ārsts.
- lai novērstu citu cilvēku inficēšanās iespēju jāpārtrauc apmeklēt mācību vai darba vietu, jo īpaši, ja darbs ir saistīts ar pārtikas apriti;
- ja Jūsu ģimenē ir cilvēks, kurš inficējies vai ir aizdomas par inficēšanos ar zarnu infekcijas slimību, nepieciešams ievērot sekojošus piesardzības pasākumus:
1. Rūpīgi mazgāt rokas ar ziepēm pēc saskares ar izkārnījumiem (piemēram, pēc pamperu nomaiņas bērnam) vai iespējami inficētiem priekšmetiem, pēc tualetes apmeklējuma, pirms ēšanas, pirms ēdienu gatavošanas, kā arī gatavošanas laikā.
Kā pareizi mazgāt rokas?
- Pārklāt rokas ar ziepēm (ieteicams izmantot šķidrās ziepes no slēgta trauka)
- Ziepes rokās saputot
- Vismaz 10 sekundes enerģiski ziepēt roku virsmu
- Kārtīgi no visām pusēm berzt pirkstus un plaukstas (neaizmirst berzt plaukstu virspuses), kā arī tīrīt nagus. Šajā laikā rokas neturēt zem ūdens strūklas
- Noskalot rokas zem ūdens strūklas vismaz 10 sekundes
- Roku mazgāšanas laikā izvairīties no ūdens šļakstīšanās
- Visdrošāk roku nosusināšanai ir izmantot vienreizējās lietošanas papīra dvieļus, ar kuru palīdzību pēc roku noslaucīšanas aizgriezt ūdens krānus
Citi pasākumi
- Regulāri veikt telpu uzkopšanu, pievēršot īpašu uzmanību riska priekšmetiem, uz kuru virsmām visbiežāk var atrasties šigelozes ierosinātājs, – rotaļlietām, tualetes poda sēdekļiem, ūdens noraušanas un krāna rokturiem, durvju rokturiem, traukiem
- Parādoties iepriekš minētajiem slimības simptomiem, nekavējoties informēt bērna vecākus un vērsties pēc medicīniskās palīdzības
- Lai novērstu citu cilvēku inficēšanās iespēju, pārtraukt pirmsskolas izglītības iestādes, mācību vai darba vietas apmeklēšanu
- Veikt piesardzības pasākumus, lai novērstu infekcijas ierosinātāja nokļūšanu organismā ar roku, sadzīves un apkārtējas vides priekšmetu starpniecību (nelikt mutē pirkstus, rakstāmpiederumus, rotaļlietas u.c.)
2. Slimniekam vēlams izmantot atsevišķas ziepes un dvieli, izdalīt atsevišķus traukus un rotaļlietas. Visdrošāk roku nosusināšanai ir izmantot vienreizējās lietošanas papīra dvieļus ar kuru palīdzību pēc roku noslaucīšanas aizgriezt ūdens krānus.
3. Inficētās personas veļu savākt un mazgāt veļas mazgājamā mašīnā atsevišķi no citas veļas un pēc tam gludināt.
4. Regulāri veikt to priekšmetu tīrīšanu un dezinfekciju, kuri bijuši tiešā saskarē ar slimnieku un slimnieka izdalījumiem (fēcēm, atvemtām masām u.c.), kā arī veikt telpu mitro uzkopšanu, izmantojot sadzīves dezinfekcijas līdzekļus. Īpaša uzmanība jāpievērš priekšmetiem, uz kuru virsmām visbiežāk var atrasties šigelozes ierosinātājs – rotaļlietām, tualetes poda sēdekļiem, ūdens noraušanas un krāna rokturiem, durvju rokturim, traukiem.
5. Inficētās personas nedrīkst apmeklēt organizētos kolektīvus, sabiedriskās pirtis un dušas, strādāt pārtikas aprites uzņēmumos.
6. Šigelozi pārslimojušās personas drīkst apmeklēt organizētos kolektīvus un atsākt darbu pārtikas aprites uzņēmumos, izglītības un ārstniecības iestādēs pēc klīniskās izveseļošanās, pabeidzot ārstēšanās kursu un saņemot 2 negatīvus mikrobioloģisko izmeklējumu rezultātus.
Nepieciešams stingri ievērot higiēniskā un pretepidēmiskā režīma pamatprasības, lai novērstu infekcijas slimības izplatīšanos. Vecākiem, pedagogiem un audzinātājiem jāpievērš uzmanība bērnu izglītošanai personīgās higiēnas jautājumos, uzsverot rūpīgas roku mazgāšanas nozīmi, kā arī sekot, lai bērniem tiktu nodrošināta iespēja veikt roku mazgāšanu ar ziepēm.
Trakumsērga ir ļoti bīstama vīrusu infekcijas slimība. Slimība vienmēr beidzas ar saslimušā dzīvnieka vai cilvēka nāvi.
Pēdējie cilvēka trakumsērgas gadījumi Latvijā reģistrēti (pa vienam gadījumam gadā) 1993., 1996. un 2003. gadā, kā arī 2019. gadā tika reģistrēts viens ievestais trakusērgas saslimšanas gadījums no ārvalstīm. Savukārt dzīvniekiem pēdējais trakumsērgas gadījums meža dzīvniekiem konstatēts 2010. gadā, bet mājas (istabas) dzīvniekiem – 2012. gadā. Pasaules Dzīvnieku veselības organizācija Latviju oficiāli atzinusi par valsti, kas ir brīva no trakumsērgas. Latvijā galvenie trakumsērgas izplatītāji dabā bija lapsas un jenotsuņi, no kuriem inficējas mājdzīvnieki (suņi, kaķi, mājlopi u.c.).
Ar trakumsērgu slimo tikai zīdītāji, savukārt putni, rāpuļi, zivis un abinieki ar trakumsērgu neslimo. Lai gan visas zīdītāju sugas ir uzņēmīgas pret trakumsērgas vīrusu, tikai dažas no tām ir nozīmīgas šīs infekcijas uzturētājas un izplatītājas dabā. Sīkie zīdītāji: vāveres, peles, žurkas, zaķi u.c. inficējas reti.
Kā var inficēties ar trakumsērgu
Visbiežāk inficēšanās notiek ar trakumsērgu inficētā dzīvnieka koduma rezultātā, brūcē iekļūstot siekalām, kas satur vīrusu. Reti iespējama ir inficēšanās ar inficēta dzīvnieka siekalām, tām nokļūstot uz bojātas ādas (dzīvnieka skrāpējumi vai jau esošās brūces vai ādas nobrāzumi). Zināmi arī citi inficēšanās ceļi – inficētā dzīvnieka siekalām nokļūstot uz acu, deguna vai mutes gļotādām, ieelpojot vīrusu kopā ar putekļiem telpās, kurās uzturas slimi dzīvnieki (šādi gadījumi aprakstīti saistībā ar sikspārņu apdzīvotu alu apmeklēšanu). Inficēties var arī saskaroties ar slimā dzīvnieka smadzeņu audiem. Tiek uzskatīts, ka kontakts gan ar slima dzīvnieka vai slima cilvēka urīnu, asinīm vai fekālijām nerada inficēšanās risku. Pēc inficēšanās vīruss dažas dienas vai mēnešus atrodas tā sauktajā "apslēptajā" stadijā un tā konstatēšana inficētā dzīvnieka vai cilvēka audos ir apgrūtināta. Nav zināmi transmisijas gadījumi no inficēta cilvēka cilvēkam. Trakumsērgas vīruss izžūstot un saules staru iedarbības rezultātā kļūst neinfekciozs.
Slimības pazīmes
Laika periods no vīrusa iekļūšanas organismā līdz pirmo slimības klīnisko pazīmju sākumam, var ilgt no dažām dienām (~10 dienas) līdz gadam un pat ilgāk, tomēr visbiežāk cilvēkam tas ilgst 1 - 3 mēnešus. Lai slimība progresētu, vīrusam jānokļūst nervu sistēmā, pa kuru tas pakāpeniski nonāk centrālajā nervu sistēmā, izraisot smagus tās bojājumus un saslimušā nāvi. Visīsākais inkubācijas periods vērojams tad, ja dzīvnieka kodumi lokalizējas galvas un plaukstu rajonā, kā arī tad, ja ir daudz dziļu kodumu.
Trakumsērgas vīrusu vairošanās un izplatīšanās centrālajā nervu sistēmā ir strauja (vīruss nokļūst dažādos audos, tai skaitā arī siekalu dziedzeros). Šajā laikā parādās trakumsērgas raksturīgie klīniskie simptomi. Agrīnie trakumsērgas simptomi cilvēkam nav specifiski un izpaužas līdzīgi gripai - ar drudzi, galvassāpēm un vispārēju vājumu, kas ilgst pāris dienas. Koduma vietā var būt nepatīkamas sajūtas – dedzināšana, nieze, nejutīgums. Koduma vieta var kļūt sāpīga, retāk novēro tūsku un apsārtumu ap rētu.
Slimībai progresējot, parādās nervu darbības traucējumi – bezmiegs, murgi, nemiers, apjukums, uzbudinājums, halucinācijas, satraukums, pastiprināta siekalošanās, elpošanas traucējumi, apgrūtināta rīšana, kas izpaužas kā bailes no pārtikas un ūdens, rīkles un balsenes krampju lēkmes, agresīva uzvedība, viegla vai daļēja paralīze.
Komplikācijas un sekas
Trakumsērga pēc slimības simptomu parādīšanās nav ārstējama. Akūtais slimības periods parasti pēc 2-10 dienām beidzas ar slimnieka nāvi.
Vienīgais efektīvais veids, kā pasargāt veselību un dzīvību ir vakcinācija, kas uzsākta nekavējoties pēc iespējamās inficēšanās.
Vakcinācija
Trakumsērgas profilaksei ir pieejamas vakcīnas, kas nodrošina imunitātes izveidošanos pret trakumsērgu. Vakcināciju var veikt gan pirms (pirmskontakta vakcinācija), gan arī pēc kontakta ar slimu dzīvnieku vai dzīvnieku ar aizdomām par trakumsērgu (skatīt Kā rīkoties, ja dzīvnieks Jūs sakodis, saskrāpējis vai apsiekalojis)
Pirms kontakta vakcinācija
Pirms kontakta vakcinācija ieteicama personām, kurām ir paaugstināts inficēšanās risks. Piemēram:
- personām, kuras ir paredzējušas apmeklēt sikspārņu apdzīvotas alas;
- cilvēkiem, kas dodas uz reģioniem, kur dzīvnieku koduma gadījumā medicīniskās palīdzības kvalitāte ir apšaubāma;
- veterinārārstiem un citiem dzīvnieku aprūpē nodarbinātiem speciālistiem (dzīvnieku dresētājiem, zooloģisko dārzu darbiniekiem, klaiņojošo dzīvnieku ķeršanas dienestu darbiniekiem, mežsargiem, mežstrādniekiem, lauku pasta darbiniekiem, medniekiem u.c.);
- personām, kas atrodas biežā kontaktā ar potenciāli slimiem dzīvniekiem
Pirmskontakta vakcinācija neizslēdz papildus vakcināciju, ja ir bijis kontakts ar slimu vai iespējams slimu dzīvnieku, tāpēc vienmēr jāgriežas ārstniecības iestādē. Profilaktiskā vakcinācija sastāv no trīs vakcīnas devām, kas ievadāmas 0. dienā, 7. dienā un 28. vai 21. dienā. Pirmā revakcinācija jāveic vienu gadu pēc vakcinācijas, bet vēlākas revakcinācijas - ik 5 gadus. Vakcinācijas kurss var mainīties atkarībā no vakcīnas lietošanas instrukcijas.
Kā rīkoties, ja dzīvnieks Jūs sakodis, saskrāpējis vai apsiekalojis
- Koduma (saskrāpējuma) vietu rūpīgi noskalo ar lielu ūdens daudzumu un mazgā ar ziepēm (10 - 15 min), lai mehāniski attīrītu brūci no siekalām.
- Nekavējoties jāvēršas ārstniecības iestādē, kur noteiks tālāko rīcību.
Pēc kontakta vakcinācija
Lai novērtētu trakumsērgas risku un pieņemtu lēmumu par potēšanas kursa nozīmēšanu, ārstam nepieciešams sniegt šādu informāciju: vieta, kur noticis kontakts ar iespējami slimo dzīvnieku, apstākļi, kādos ir noticis šis kontakts (vai dzīvnieka uzbrukums bija provocēts, vai arī dzīvnieks uzbruka pirmais), dzīvnieka suga, vai dzīvnieks ir bijis vakcinēts, vai ir organizēta dzīvnieka veterinārmedicīniskā novērošana (izziņa no veterinārmedicīnas speciālista).
Pasaules Veselības organizācija ārstiem iesaka veikt vakcinācijas nepieciešamības novērtējumu atkarībā no kontakta veida ar iespējami inficēto dzīvnieku.
I kategorijai atbilst pieskaršanās dzīvniekam, dzīvnieka barošana vai arī dzīvnieks nolaizījis nebojātu ādu. Vakcinācija nav nepieciešama.
II kategorija atbilst virspusēji, sīki ādas bojājumi, nelieli skrāpējumi vai abrāzija bez asiņošanas. Vakcinācija ir nepieciešama.
III kategorijai atbilst viens vai vairāki kodumi, skrāpējumi nolaizītas gļotādas vai bojāta āda, Vakcinācija ir nepieciešama.
Vakcinācija tiek nozīmēta visos inficēšanās riska gadījumos (neatkarīgi no tā, vai personai ir vai nav kontrindikācijas vakcinācijai), kad bijis nozīmīgs kontakts ar slimu vai iespējams slimu dzīvnieku (dzīvnieka kodums, slimā dzīvnieka siekalu nokļūšana uz gļotādām, bojātas ādas brūces u.c.). Vakcinācija jāuzsāk iespējami ātrāk, jo tā novērš vīrusa nonākšanu centrālajā nervu sistēmā.
Ja ārsts ir pieņēmis lēmumu par vakcinācijas uzsākšanu, atteikšanās no vakcinācijas vai patvaļīga tās pārtraukšana nav pieļaujama, jo saslimšana ar trakumsērgu vienmēr beidzas ar nāvi. Tikai savlaicīgs, pilns vakcinācijas kurss un ārsta ieteikumu stingra ievērošana var novērst saslimšanu ar šo bīstamo neārstējamo slimību!
Vakcinācijas kursa ilgums var atšķirties:
- ja 10 dienu laikā dzīvnieks ir vesels un dzīvs, vakcinācijas kursu pārtrauc (nepieciešama informācija no veterinārārsta);
- ja dzīvnieka novērošana nav iespējama (nezināms vai klaiņojošs kaķis vai suns), veic pilnu vakcinācijas kursu.
Vakcinācija pret trakumsērgu gan bērniem, gan pieaugušajiem pēc saskares ar dzīvniekiem, kuri ir slimi vai tiek turēti aizdomās par saslimšanu ar trakumsērgu, tiek apmaksāta no valsts budžeta.
Vispārējie ieteikumi profilaksei
- Izvairieties no kontaktiem ar savvaļas dzīvniekiem un „nepazīstamiem” mājdzīvniekiem.
- Turieties tālāk no dzīvniekiem, kuri uzvedas savādi, netuvojieties tiem un nebarojiet tos.
- Slimam vai ievainotam dzīvniekam nepieskarieties ar kailām rokām, neaiztieciet un nenesiet to mājās.
- Slimam savvaļas dzīvniekam bieži novēro agresīvu uzvedību, vai tas var būt neraksturīgi rāms, ar netipisku vēlmi tuvoties cilvēkam. Šāda dzīvnieka uzvedība var izpausties tikai slimības beigu stadijā. Ja novēro savvaļas dzīvnieku dīvaini uzvedamies, ziņo par to Pārtikas un veterinārajam dienestam.
- Neturiet savvaļas dzīvniekus kā mājdzīvniekus.
- Atturiet bērnus no rotaļāšanās ar klaiņojošiem dzīvniekiem.
- Māciet bērniem neņemt rokās svešus, klaiņojošus dzīvniekus, pat ja tie izturas draudzīgi.
- Neatstājiet ārpus mājas atkritumus un pārtiku mājdzīvniekiem starp ēdienreizēm, kas var piesaistīt savvaļas un noklīdušus dzīvniekus.
- Turiet atkritumus metāla konteinerā ar ciešu vāku.
Ieteikumi ceļotājiem
Trakumsērga tiek reģistrēta visos kontinentos, izņemot Antarktīdu, taču visbiežāk nāves gadījumi no trakumsērgas cilvēkiem tiek reģistrēti Āzijas un Āfrikas valstīs un kā galvenais izplatītājs tiek minēti suņi. Risks inficēties ar trakumsērgu, apceļojot Eiropas valstis, ir ļoti zems, ja tiek ievēroti pamata profilakses pasākumi, piemēram, izvairīšanās no saskarsmes ar savvaļas dzīvniekiem un mājdzīvniekiem. Lielāks risks ir ceļotājiem, kuri dodas uz augsta riska ekspozīcijas teritorijām (Āzijas, Āfrikas valstīm).
Ceļotājiem ir jāizvairās no klaiņojošiem dzīvniekiem, īpaši suņiem, kaķiem un mērkaķiem, kā arī klaiņojošiem un nebrīvē esošiem savvaļas dzīvniekiem. Personām, kas apmeklē alas, kuras apdzīvo sikspārņi, ir jāizvairās no kontakta ar šiem dzīvniekiem - gadījumā, ja tāds ir bijis, rekomendēta pēcekspozīcijas profilakse.
Plānojot ceļojumu, epidemiologi aicina iedzīvotājus kopā ar ģimenes ārstu izvērtēt risku un lemt par nepieciešamību profilaktiski vakcinēties pret trakumsērgu.
Informācija ceļotājiem par vakcināciju pret trakumsērgu (un citām infekcijas slimībām), apmeklējot pasaules valstis, piemēram, ir pieejama ASV Slimību profilakses un kontroles centra (CDC) mājas lapā: https://wwwnc.cdc.gov/travel
Ieteikumi mājdzīvnieku īpašniekiem
Īpaša uzmanība jāpievērš savlaicīgai un regulārai savu mīluļu vakcinācijai pret trakumsērgu. Likumā ir noteikts dzīvnieku īpašnieku pienākums nodrošināt suņu, kaķu un mājas sesku vakcināciju un atkārtotu vakcināciju pret trakumsērgu saskaņā ar veterināro zāļu lietošanas instrukcijā noteikto kārtību.
Slimam mājdzīvniekam var būt novērojama uzvedības maiņa – tas var atteikties no barības un ūdens, tā vietā graužot neēdamus priekšmetus, kļūt agresīvs vai netipiski lēns u.c.
Ja Jūsu dzīvnieku sakodis vai citādi ievainojis cits dzīvnieks:
- neaiztieciet dzīvnieku ar kailām rokām;
- mazgājiet brūci ar ziepēm un skalojiet ar lielu tekoša ūdens daudzumu, apstrādājiet ar dezinficējošiem šķīdumiem;
- zvaniet veterinārārstam.
Papildus informācija
- Pasaules Veselības organizācija (PVO): https://www.who.int/news-room/fact-sheets/detail/rabies
- Amerikas Slimību kontroles un profilakses centrs (CDC): https://www.cdc.gov/rabies/index.html
- CDC informācija ceļotājiem: https://wwwnc.cdc.gov/travel
- Pārtikas un veterinārais dienests: https://www.pvd.gov.lv/lv/trakumserga
Informācija ārstniecības personām
Trihomonoze ir vienšūnas parazīta izraisīta hroniska dzimumorgānu un urīnceļu slimība, ar ko inficējas dzimumkontaktu laikā. Ar trihomonām var inficēties arī lietojot kopīgus higiēnas priekšmetus - mitrus sūkļus, dvieļus u.c.
Sievietēm var būt bālgani dzelteni izdalījumi no dzimumorgāniem, nieze, dedzinoša sajūta un ārējo dzimumorgānu gļotādas pietūkums, kā arī nepatīkama sajūta dzimumakta laikā.
Vīriešiem var būt sāpes un izdalījumi no urīnizvadkanāla, kā arī sāpes vai smaguma sajūta starpenes apvidū. Taču lielākoties slimība norisinās bez simptomiem.
Infekcija ir izārstējama. Tā bieži noris vienlaicīgi ar citām seksuāli transmisīvajām slimībām. Ārstēšana nepieciešama abiem partneriem pat tad, ja vienam izmeklēšanas atradne ir negatīva un nav sūdzību. Sievietēm neizārstēta trihomonoze var kļūt par iemeslu olvadu iekaisumiem.
Trihineloze ir parazitāra infekcijas slimība, ar ko iespējams inficēties, lietojot uzturā nepietiekami termiski apstrādātu vai svaigu cūkas vai medījuma gaļu, kas inficēta ar Trichinella dzimtas parazītiska tārpa kāpuriem. Ar trihinelozi slims cilvēks nav bīstams apkārtējiem.
Simptomi
Simptomu parādīšanās, kā arī slimības smagums atkarīgs no tā, cik daudz trihinelu kāpuru nokļuvis organismā.
Parasti jau 2 - 3 dienas pēc inficēšanās novērojami pirmie trihinelozes simptomi:
- slikta dūša,
- vemšana,
- caureja,
- nogurums,
- sāpes vēderā.
Šīm saslimšanas pazīmēm parasti 8 - 15 dienu laikā pievienojas slimībai raksturīgākie simptomi:
- drudzis,
- sāpes muskuļos,
- plakstiņu un sejas tūska,
- acu gļotādas iekaisums,
- niezoši alerģiski izsitumi uz ādas,
- sāpes elpojot - ja trihinelu kāpuri lokalizējas diafragmā vai starpribu muskuļos,
- stipra svīšana,
- vispārējs vājums,
- sāpes locītavās.
Smagos slimības gadījumos iespējami kustību koordinācijas un sirdsdarbības traucējumi.
Vieglos saslimšanas gadījumos reti kad iespējams noteikt īsto iemeslu un trihineloze tiek diagnosticēta kā gripa vai kāda cita vīrusu slimība.
Profilakse
Lai izvairītos no saslimšanas ar trihinelozi, jāievēro sekojošais:
- nelietot uzturā nezināmas izcelsmes gaļu, kā arī gaļu, kas nav pārbaudīta veterinārajā laboratorijā un atzīta par veselībai nekaitīgu;
- uzturā lietot tikai termiski pareizi apstrādātu cūkas un meža dzīvnieku gaļu. Svarīgi, lai temperatūra sasniegtu vismaz 71°C, apstrādes ilgums - aptuveni 2 - 2,5 stundas vai kamēr gaļa izmaina krāsu no sārtas uz pelēku (arī gaļas dziļumā);
- ēdienus ieteicams gatavot, gaļu sagriežot nelielos gabaliņos, lai arī dziļākajos slāņos tiku sasniegta trihinelu iznīcināšanai nepieciešamā temperatūra;
- trihinellas efektīvi iznīcina gaļas pilnīga sasaldēšana (cūkgaļas uzglabāšana līdz 15 cm biezos gabalos - 15°C temperatūrā 30 dienas vai -25°C temperatūrā 10 dienas. Biezāki gaļas gabali - 25°C temperatūrā jāuzglabā vismaz 20 dienas);
- meža dzīvnieku gaļas sasaldēšana zemās temperatūrās, atšķirībā no mājas cūku gaļas, pilnībā neiznīcina trihinellas;
- cūkgaļu malt atsevišķi no citu dzīvnieku gaļas, vai rūpīgi iztīrīt maļamo mašīnu pirms un pēc citas gaļas apstrādāšanas;
- gaļas sālīšana, žāvēšana, kūpināšana vai gatavošana mikroviļņu krāsnī pilnībā neiznīcina trihinellas.
Tularēmija ir dabas perēkļu zoonoze, kuru izplata galvenokārt grauzēji un posmkāji. Slims cilvēks nav bīstams citiem. Galvenie infekcijas avoti ir ūdens žurkas, lauku peles, mājas peles, zaķi, truši, ondatras un citi grauzēji. Slimie dzīvnieki izdala izraisītāju ar urīnu, izkārnījumiem un citiem izdalījumiem. Izraisītājs ir izturīgs ārējā vidē.
Inficēšanās
Tularēmijas izraisītājs (Francisella tularensis) cilvēka organismā var nonākt caur adu, acīm, muti un elpceļiem. Daudzveidīgie pārnešanas veidi saistīti ar izraisītāja ievērojamo patogenitāti un izturību arējā vidē. Inficēšanās var notikt:
- tieši kontaktējoties ar inficētiem dzīvniekiem (grauzējiem, zaķiem, trušiem),
- tieši saskaroties ar inficētu dzīvnieku piesārņotajiem vides objektiem (ūdens, augsne),
- ar ērces, odu, dunduru kodieniem,
- lietojot uzturā piesārņotu pārtiku, augļus, dārzeņus un ūdeni,
- ieelpojot putekļus no piesārņota siena, salmiem un citiem lauksaimniecības produktiem.
Slimības pazīmes
Neatkarīgi no klīniskās formas, tularēmija sākas pēkšņi ar drudzi, drebuļiem, sāpēm muskuļos un locītavās, galvassāpēm, akūtām iesnām, sāpošu kaklu, reizēm nelabumu, vemšanu un caureju. Atkarībā no izraisītāja iekļūšanas vietas cilvēka organismā (caur ādu, gļotādu, kuņģa-zarnu traktu, acīm, elpošanas ceļiem), slimības izraisītāju daudzuma un to īpatnībām, izšķir septiņas tularēmijas klīniskās formas. Kontaktā ar piesārņotu vidi, izraisītājam nonākot organismā caur bojātu ādu vai posmkāju koduma gadījumā, veidojas čūlas un limfmezglu iekaisums. Inficējoties ar piesārņotu ūdeni vai pārtiku, attīstās mutes, rīkles vai zarnu infekcijas forma. Savukārt inficēto putekļu ieelpošana izraisa slimības plaušu formu (plaušu karsoni). Vissmagāk noritoša ir tularēmijas forma, kurai raksturīgs drudzis un septicēmija.
Inkubācijas periods ir atkarīgs no bojājuma lieluma, parasti 3 – 5 dienas (robežās no 1 – 21 dienām).
Ārstēšana:
Atveseļošanās process bieži ir ilgstošs un iespējamas komplikācijas. Tularēmijas ārstēšanā izmanto antibakteriālo terapiju.
Ierosinātājs
Francisella tularensis ir ļoti infekcioza, nekustīga, obligāti aeroba sporas neveidojoša baktērija.
Noturība: pie zemas temperatūras var ilgstoši izdzīvot ūdenī (līdz 160 dienām), augsnē (līdz 70 dienām) vai trūdošos dzīvnieku līķos (piemēram, -15°C sasaldētā trušu gaļā dzīvas baktērijas atrastas pēc 3 gadiem). Iztur sausumu, +60°C temperatūrā iet bojā 15 min, iet bojā arī tiešos saules staros. Baktērijām raksturīga augsta invazivitāte, inficēties iespējams, ieelpojot vien 10 baktērijas.
Francisella tularensis var iznīcināt, izmantojot dažādus dezinfekcijas līdzekļus, piemēram hipohlorītu, glutāraldehīdus, kā arī 70% etanolu. To var iznīcināt arī ar mitru karstumu (+121°C vismaz 15 min.) un sausu karstumu (+160-170°C 1 stundu). Piesārņotās vides virsmas jātīra ar 1% hipohlorīta šķīdumu (10 000 ppm). To nedrīkst pielietot cilvēka ķermeņa virsmu apstrādē! Veļa jāmazgā karstajā ciklā (>+700C). Ar ziepjūdeni mazgā ķermeni, drēbes un mazāk kontaminētas virsmas.
Profilakses pasākumi
Droša un efektīva vakcīna pret tularēmiju šobrīd nav pieejama.
Tularēmijas profilaksē ir svarīgi arī šādi pasākumi:
- apdzīvotu teritoriju un iedzīvotāju atpūtas vietu sakopšana, lai novērstu grauzējiem labvēlīgu vidi, t.sk. melioratīvie, agrotehniskie pasākumi, zāles pļaušana, atkritumu savākšana un izvešana;
- grauzēju iznīcināšanas pasākumi (deratizācija);
- veterinārmedicīnas pasākumi, lai novērstu mājdzīvnieku inficēšanos.
Lai neinficētos ar tularēmijas ierosinātāja piesārņotu ūdeni un pārtiku:
- dzeršanai, pārtikas pagatavošanai un zobu tīrīšanai lietot tikai drošu ūdeni, piem., no artēziskām akām (dziļurbumiem) iegūtu, vārītu vai rūpnieciski fasētu pudelēs.;
- nelietot pārtikas produktus, kas var būt piesārņoti ar dzīvnieku, t. sk. peļveidīgo grauzēju izkārnījumiem un urīnu;
- aizsargāt pārtikas uzglabāšanas vietas un ūdens avotus/izteces no peļu, žurku vai citu grauzēju piekļūšanas;
- kārtīgi izvārīt vai izcept gaļas produktus (vismaz līdz +65°C);
- mazgājot/ apstrādājot pārtikas produktus (dārzeņus, u.c.), censties neieelpot radītos putekļus vai ūdens aerosolus, kas var būt infekciozi.
Lai nesaslimtu no saskares ar inficētiem grauzējiem, vai posmkāju koduma rezultātā, ir ieteicams :
- izvairīties no saskarsmes ar peļveidīgajiem grauzējiem;
- izvairīties no zaķu un trušu medībām, un pēc iespējas nelietot zaķu un trušu gaļu; medniekiem, ģērējot ādas, jāvalkā cimdi, un jāpasargā acis no nejauša kontakta ar netīriem cimdiem; pēc medījuma apstrādes rūpīgi jānomazgā rokas;
- saskarsmē ar savvaļas dzīvniekiem un aprūpējot mājdzīvniekus, īpaši trušus, izmantot ūdens necaurlaidīgus cimdus;
- nepieskarties sejai ar iespējami piesārņotiem cimdiem;
- rūpīgi mazgāt rokas pēc saskares ar savvaļas un mājdzīvniekiem vai viņu piesārņoto vidi;
- regulāri pārbaudīt, vai mājdzīvnieki veseli, vai apkārtnē neatrodas miruši grauzēji, tos savākt tikai, strādājot cimdos;
- izvairīties no putekļiem un aerosoliem, aizverot traktoru, citas lauksaimniecības tehnikas durvis, un izvairīties no telpām, kurās var rasties putekļi (aerosoli); ja šādu iedarbību nevar novērst, jāvalkā elpošanas maskas (FFP3 aizsardzības klase);
- izvairīties no asinssūcēju posmkāju (ērču, dunduru, odu) kodumiem, valkājot apģērbu ar garām nostiprinātām piedurknēm, bikšu galus sabāžot zeķēs, lai strādājot zem apģērba nevarētu nokļūt ērces, un izmantot repelentus vai pretodu tīklus logiem, kur tas iespējams;
- nepeldēties ūdenskrātuvēs, kur ir iespējama grauzēju (piemēram, ūdensžurku) klātbūtne un ūdens varētu būt piesārņots ar dzīvnieku izdalījumiem;
- ziņot Pārtikas un veterinārajām dienestam, ja ir novērota dzīvnieku (grauzēju) masveida bojāeja.
Ja ir aizdomas par saslimšanu ar tularēmiju, ieteicams nekavējoties vērsties pie ārsta un informēt par inficēšanās risku.
Vietas Latvijā, kur bioloģiskos vai vides objektos vēsturiski konstatēts tularēmijas ierosinātājs
Annenieki, 1986. gads, Ape, 1984. gadā, Auri, 1990. gads, Balvi, 1982. gads., Barkava, 1984. gadā, Bērze, 1982. gads, Biksti, 1986. gads, Glūda, 1987. gads, Iecava, no 1982. līdz 1986. gadam, Jaungulbene, 1984. gads, Krimūnas, 1986. gads, Līvbērze, 1991. gads, Maliena, 1986. gads, Mežotne, 1989. gads, Nirza, 1987. gads, Rugāji, 1984. gads, Snēpele, 1989. gads, Stāmeriena, 1985. gads, Šķeltova, 1985. gads, Valgunde, 1987. gads, Vidriži, 1990. gads, Vītiņi, 1990. gads, Zaļenieki, 1989. gads
Izmantotie resursi:
- https://www.who.int/csr/resources/publications/WHO_CDS_EPR_2007_7.pdf?ua=1
- https://ecdc.europa.eu/en/tularaemia/facts
- https://emergency.cdc.gov/agent/tularemia/faq.asp
- https://www.oregon.gov/oha/PH/DiseasesConditions/CommunicableDisease/ReportingCommunicableDisease/ReportingGuidelines/Documents/tularemia.pdf
- http://www.cfsph.iastate.edu/Factsheets/pdfs/tularemia.pdf
Informācija ārstniecības personām:
- Par vakcīnu atlikumiem vakcinācijas iestādēs (30.06.2015.); papildināts 19.10.2016.
- Par lapsu un jenotsuņu vakcināciju pret trakumsērgu (21.09.2016.)
-
Par lapsu un jenotsuņu vakcināciju pret trakumsērgu (09.05.2016.)
-
Informācija par vakcīnas Hexacima aizvietošanu ar vakcīnu Hexaxim (05.03.2016.)
-
Vēstule ģimenes ārstiem par vakcīnu pasūtījumu 2016.-2017. gadam (29.01.2016.)
-
Par situāciju ar vakcīnu pret tuberkulozi (BCG) (17.03.2015.)
-
Par valsts apmaksāto bērnu vakcināciju pret ērču encefalītu (09.02.2015.)
-
Precizēta vakcinācijas shēma cilvēka papilomas vīrusa infekcijai (20.12.2014.)
-
Par bērnu vakcināciju pret rotavīrusu infekciju (20.12.2014.)
-
Par valsts apmaksāto bērnu vakcināciju pret ērču encefalītu (26.04.2012.)
Vēdertīfs ir akūta infekcijas slimība, kas pieder pie zarnu infekciju grupas. Tam raksturīga bakteriēmija, tievo zarnu limfatiskā aparāta bojājumi, intoksikācija, drudzis, izsitumi.
Vēdertīfa baktērijas ir ļoti izturīgas. Apkārtējā vidē tās saglabājas vairākus mēnešus, ūdenī - vairākas nedēļas, ledū - vairākus mēnešus, sviestā, jēlā gaļā, maizē - 1 - 3 mēnešus, ogās, augļos - 5 - 10 diennaktis. Ierosinātājas ir jūtīgas pret siltumu. Pie temperatūras +56°C tās iet bojā 45-60 minūšu laikā, vārot - dažu sekunžu laikā, iedarbojoties dezinficējošiem fenola, hloramīna, hlorkaļķa šķīdumiem - dažu minūšu laikā.
Simptomi
Saslimšana sākas pakāpeniski - nogurums, pazeminātas darbaspējas, slikta apetīte, vēdera aizcietējums (retos gadījumos - caureja), bezmiegs. Ķermeņa temperatūra pakāpeniski paaugstinās līdz pirmās slimības nedēļas beigās sasniedz 39 - 40°C un, ja nav specifiskas ārstēšanas, var turēties 2-4 nedēļas.
Sekas
Pārslimojot vēdertīfu, apmēram 3-5% gadījumu cilvēks kļūst par hronisku baktēriju nēsātāju, tas ir, periodiski vai pastāvīgi izdala baktērijas ārējā vidē vairākus gadus. Vēdertīfa inkubācijas periods vidēji ilgst 7 - 21 dienu, minimāli - trīs dienas, maksimāli - četras nedēļas.
Vienīgais vēdertīfa ierosinātāja avots ir slims cilvēks vai baktēriju nēsātājs.
Vēdertīfa pārnešanas mehānisms ir fekāli orālais. Slimnieks vai hroniskais nēsātājs baktērijas galvenokārt izdala ar izkārnījumiem.
Inficēšanās visbiežāk notiek ar ūdeni, arī ar pārtiku vai sadzīves saskarsmē no netīrām rokām.
Profilaktiskie pasākumi:
- ūdensapgādes avotu atbilstība sanitāri tehniskajām normām un prasībām, ūdensvadu iekārtu uzturēšana atbilstoši sanitāri tehniskajām prasībāim, dzeramā ūdens attīrīšana un dezinfekcija;
- notekūdeņu attīrīšana un dezinfekcija pirms to novadīšanas ūdenskrātuvēs;
- atkritumu bedru, lauku tualešu regulāra attīrīšana un dezinfekcija, neorganizēto izgāztuvju likvidēšana;
- sanitāro un pretepidēmisko normu ievērošana pārtikas produktu novākšanā, apstrādē, sagatavošanā, transportēšanā, glabāšanā un realizācijā;
- personīgās higiēnas ievērošanas apstākļu radīšana sabiedriskās ēdināšanas vietās, skolās, stacijās, lidostās, atpūtas vietās;
- iedzīvotāju sanitārā izglītība, sabiedriskās ēdināšanas uzņēmumu un tirdzniecības darbinieku sanitārā minimuma apgūšana;
- baktēriju nēsātāju atklāšana pārtikas ražošanas, tirdzniecības un bērnu apkalpošanas iestāžu darbinieku vidē, nēsātāju uzskaite un higiēniskā izglītošana;
- ceļotāju konsultācijas un vakcinācija gadījumos, ja ceļojums paredzēts uz valstīm, kur izplatīts vēdertīfs.
Visdrošākais ceļš, kā izsargāties no vēdertīfa, ir vakcinācija.
Slimības ierosinātājs ir vīruss, kas izdalās caur elpceļiem. Parasti inficējas no slima cilvēka tieša kontakta veidā. Saglabājoties nervu mezglos, šis vīruss vēlākā dzīves laikā var izraisīt herpes infekciju, tā saukto jostas rozi.
Simptomi
Temperatūras paaugstināšanās, pūslīšveida izsitumi uz sejas, galvas matainās daļas, ķermeņa un ekstremitātēm, retāk – plaukstām un pēdām.
Sekas
Var būt vējbaku elementu sastrutojumi (inficēšanās ar streptokokiem), pneimonija, encefalīts, nieru iekaisums u.c.
Plašāk par vējbakām lasiet informatīvajā materiālā
Izplatība
Infekcija izplatīta visā pasaulē. Infekcijas prevalence ir augstāka teritorijās ar sliktu sanitāro stāvokli un bērnu iestādēs, kurās netiek ievērota personīgā higiēna, jo īpaši aprūpes centros.
Simptomi
Raksturīga caureja, asas sāpes vēderā, vēdera uzpūšanās, svara zudums.
Infekcijas avots
Cilvēks (slimnieks, nēsātājs). Slimnieks ir infekciozs visu slimības laiku.
Inficēšanās
Inficēšanās notiek galvenokārt, lietojot uzturā inficētu ūdeni (lielākā daļa uzliesmojumu saistīti ar ūdeni). Nereti infekcijas pārnešanas avots ir inficēšanai pakļauts nefiltrēts upes un ezera ūdens. Iespējams, ka galvenais infekcijas izplatīšanās ceļš, īpaši bērnu pirmsskolas iestādēs un aprūpes centros, ir infekcijas pārnešana no cilvēka uz cilvēku ar nemazgātām rokām, kad cistas no inficēta cilvēka fekālijām tiek ienestas uzņēmīga organisma gremošanas traktā. Var inficēties arī, lietojot uzturā inficētu pārtiku.





